颅咽管瘤是被冠以良性的恶性肿瘤,是一种具有良性组织学和恶性行为的发育不良肿瘤。颅咽管瘤因其中线、深部位置及与重要神经血管结构的密切关系。而且这些病变有侵袭周围结构的趋势,并在看似完全切除后复发。手术治疗的目的是在辅助放射治疗的基础上实现全切除(GTR)或次全切除(STR)。作为神经外科医生,需注重维持生活质量以及肿瘤的长期控制和患者的生存。
良性颅咽管瘤为何预后不良?高复发率成为治疗难点,全切手术提供更好预后
颅咽管瘤通常对神经外科医生来说是一个的挑战,因为它们侵入周围神经结构,即下丘脑、垂体和视觉器官的位置和程度,使得全切除(GTR)很困难,导致高复发率。即使在完全切除后,这些病变仍有复发的倾向,但当切除为次全切除时,复发率增加。颅咽管瘤的5年生存率为80%,并且随着年龄的增长而下降。研究证实了>85%的颅咽管瘤患者在诊断后3年存活,并且STR和放疗与延长生存期相关。
颅咽管瘤手术后复发概率是多少呢?一般的良性肿瘤只要通过手术全切,基本可以说是完全治好,术后不再复发。但颅咽管瘤通过临床观察,全切患者仍然存在复发率,随访五年左右复发概率为10%左右。具体复发概率主要取决于手术治疗的效果和肿瘤本身的生长潜力。颅咽管瘤尽管全切也有可能复发,但是与次全切除或部分切除相比,完全切除的复发风险要小得多。其他复发因素包括术后的随访时间和病人的年龄,儿童比成人更容易复发。
相关文献统计,在对27名儿童和青少年进行颅咽管瘤手术后,肿瘤全切除18例,次全切除7例,部分切除2例。1例术后死亡。9例未完全切除的患者中有3例接受了术后放射治疗。在26例存活患者中,6例出现颅咽管瘤复发,2例在明显大体切除后复发,4例在次全切除或部分切除后复发(其中1例接受了放射治疗),在这26例中,颅咽管瘤全切除后,未见复发。作者表示,手术是全部病例的优选治疗方法。对于复发的6例颅咽管瘤患者,肿瘤全切除3例,次全切除2例,部分切除1例。1名儿童术后死亡。5名幸存者中有4人接受了放射治疗,目前全部患者均存活稳定(平均随访5.6年)。作者认为手术应是复发性颅咽管瘤的优选治疗方法,放射治疗也应考虑,但仅作为辅助治疗。
颅咽管瘤内镜微创手术发展
早在1909年,Halsted医生就完成了一例经蝶骨切除颅咽管瘤手术;随着显微外科的发展,经蝶骨切除颅咽管瘤的效果有了的提高,针对肿瘤延伸的范围也变大;又过了两百年,Carrau和Jho报道了一批使用单纯经鼻内镜治疗垂体腺瘤的病例;随着内镜器械的发展和颅底解剖的深入研究,鼻内镜手术的适用范围也逐渐扩大;
直到21世纪初期,Kassam等带头推广了内镜下扩大经鼻入路手术,并根据手术的复杂程度制定了五级标准,内镜下扩大经鼻入路治疗颅咽管瘤被定为Ⅳ,与经蝶骨显微外科手术相比,它可以达到更高的完全切除率,并且更少地触及视觉器官。
研究人员认为:对于视交叉后部的损伤,经鼻入路优于任何一种经颅入路的手术方式,因为经鼻入路能够减少对视觉器官的干扰;而肿瘤的成分特点(固态、囊状、多叶状)和入侵位置(下丘脑部)是手术切除成功的关键。
颅咽管瘤内镜手术手术入路选择
如果肿瘤位于视交叉后部,将视交叉往前推(视交叉前位),经鼻入路能更好地到达病变部位,而避免触及视交叉;如果肿瘤位于视交叉前方(视交叉后位),那么经鼻入路和经颅入路都可以到达病变部位;
James T.Rutka教授全切颅咽管瘤案例报告一则
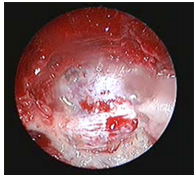
图1:一个10岁男性复发性颅咽管瘤的手术视野和暴露。神经内镜了更广阔的视野,可以看到颈动脉侧面的沟槽,以及鞍结节的定位

图2:手绘图解,前额下手术入路颅咽管瘤。右侧颅骨切开术应跨越中线,并移除眼眶条。硬脑膜将在两侧打开。这使得在较前部结扎上矢状窦的可能性增加,从而促进双侧额叶的放松。

图3:左侧经额下正中入路行颅咽管瘤术中显露视交叉及双侧视神经的照片。右边描绘的一个类似的领域,如左面板描绘的颅咽管瘤囊肿在裂前间隙。可见双侧视神经、视交叉和视束。同时,解剖显示双侧颈动脉和大脑前动脉A1-A2分支。
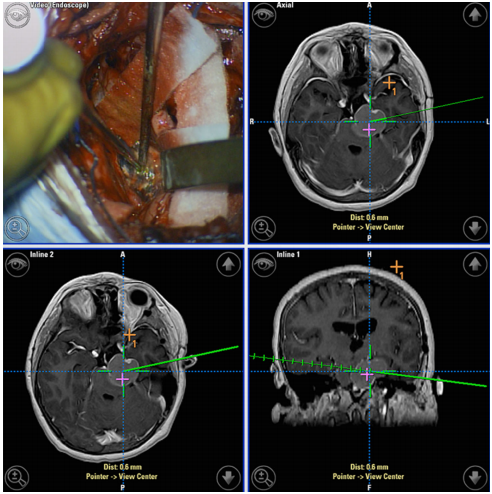
图4:术中复杂囊性颅咽管瘤的截屏,凹陷左中脑并延伸至左侧桥小脑角。神经导航可以帮助去除这种复杂的病变。

图5:左侧术中完全切除颅咽管瘤的照片,显示脑干、后循环、视器和交叉前间隙。右图为完全切除较大的交叉后颅咽管瘤后的类似视野的左侧示意图,脑干与包括基底动脉、双侧大脑后动脉和小脑上动脉在内的大脑后循环一起显示。镜下检查视交叉或视束下是否有残留的碎片,这是颅咽管瘤手术入路的典型盲点。
内镜微创手术或成为颅咽管瘤更合适和更顺利的手术策略
手术治疗颅咽管瘤的首要任务是在不损害患者长期功能预后的前提下较大限度地切除肿瘤。内窥镜经鼻入路是治疗某些颅咽管瘤顺利合适的方法。更大、更外侧扩展的病灶可能更适合开颅手术。
内镜下扩大经鼻入路手术的推广对于颅咽管瘤的治疗和管理一是大进步,它能够合适地提高肿瘤切除率和术后视觉恢复的效果;在视交叉前位的病例中,经鼻入路能够更好地到达病变部位,且能减少对视觉器官的影响;内镜提供的手术视野和带角度的镜头能够帮助切除三脑室内的肿瘤,从而避免了显微外科方法对脑组织的损害。
Rutka教授:国际小儿神经外科教授
James Rutka教授曾连续三年任职国际神经外科学院院长,同时还是美洲神经外科学院前院长、美洲神经外科医师协会主席,如今是当今国际神经外科杂志《Journal of Neurosurgery》主编,其自身发表了超过500多篇的文章,在临床上的研究方向以颅内肿瘤为主,对胶质瘤、纤维瘤、颅咽管瘤、室管膜瘤具有多年的临床经验,擅长儿童脑瘤和癫痫等外科治疗,包括清醒开颅术及显微外科手术。
目前作为加拿大多伦多大学儿童病院脑肿瘤研究中心主席,Rutka教授带领的团队及Sickkid医院在小儿脑肿瘤手术和疾病研究方面在国际上都享有盛誉。2016年,他因在儿科脑肿瘤治疗和国际领导方面的成就而荣获加拿大更佳医生称号。除此之外,他还获得过“加拿大勋章”以及美国神经外科学会格拉斯奖,这都是对其医技的高嘉奖。
小儿神经外科疾病多属于“疑难急症”,从颅脑和脊髓肿瘤的手术乃至综合治疗,到小儿脑血管病的显微外科手术,到儿童脑瘫、癫痫等的国际前沿外科手术,每一例手术都牵涉到患儿的安危和术后生存质量,而Rutka教授及其手术团队都能熟练驾驭。
Rutka教授作为INC国际神经外科顾问团成员,除致力于国内外神经外科学术、技术交流外,还可为国内儿童脑胶质瘤、髓母细胞瘤、室管膜瘤、松果体肿瘤等脑瘤患者进行远程咨询,提供病情相关的国际前沿咨询意见和治疗方案,其所在的SickKids也可接收中国患儿出国接受国际前沿救治。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号