|
2018年3月,台湾作家李敖先生病逝,享年83岁,一代国学教授就此在文化神坛陨落。而这个折磨了他整整三年的病就是“脑干胶质瘤”。
2018年8月,美国政坛的“符号性人物”、身患胶质母细胞瘤(4级胶质瘤)的美国共和党重量级代表约翰·麦凯恩走完了他的一生,享年81岁。
2019年6月,美国前副总统、民主党总统候选人乔·拜登(Joe Biden)做出大胆承诺,称如果他在2020年当选总统,将会“治愈癌症”。引发他发表此项言论的事件之一或许就是2015年他儿子生命被恶性脑胶质瘤夺走。
其实,不仅仅是这些文人、政要深受“胶质瘤”所害,国际的很多普通人也正在经历着着这种可怕“脑癌”的煎熬。单就中国而言,每年每10万人中就有5-8个人会得胶质瘤,其5年病死率在全身肿瘤中仅次于胰腺癌和肺癌。每年因胶质瘤死亡人数达3万人。国际卫生组织曾公布,按照各项肿瘤死亡率排位,恶性脑胶质瘤是34岁以下患者的七位死亡原因。

脑胶质瘤“可怕”在哪里?
脑组织里分成两种细胞,一种是神经细胞,一种就是胶质细胞,脑胶质瘤就是发生在胶质细胞的一种肿瘤。它的发生率在颅内肿瘤里是高的,占40-45%左右。国际卫生组织(WHO)中枢神经系统肿瘤分类将脑胶质瘤分为I-IV级, 其中I-II级为低级别胶质瘤,恶性程度较低,预后相对较好,而III-IV级为高级别胶质瘤,恶性程度较高且预后较差,其中IV级胶质瘤主要就是指胶质母细胞瘤。
脑胶质瘤所导致的症状和体征,主要取决其占位效应以及所影响的脑区功能。胶质瘤可在电脑不同部位中生长,会挤压损害正常脑组织,从而产生头痛、恶心、呕吐、癫痫等症状。此外,胶质瘤还会影响局部脑组织功能,使患者产生相应的其他症状,如肿瘤压迫到面神经,常常会导致面瘫,如肿瘤压迫到大脑运动功能区,常常使患者走路不稳,甚至偏瘫、瘫痪。
如果一旦诊断为恶性脑干胶质瘤、胶质母细胞瘤、儿童脑干弥漫内生型桥脑胶质瘤(DIPG)等高级别胶质瘤,确确实实与死亡临近了。此外,一些位于脑干、丘脑、胼胝体等复杂部位的低级别胶质瘤由于位置复杂,手术难度大,风险高,切除通常也面临着较大的治疗困难,下不了手术台的情况时有发生。
得了脑胶质瘤能活多久?
根据北欧、美国、中国等国家中枢神经系统胶质瘤治疗规范,脑胶质瘤治疗以手术切除为主,结合放疗、化疗等综合治疗方法。手术可以缓解临床症状,延长生存期,并获得足够肿瘤标本用以明确病理学诊断和进行分子遗传学检测。手术治疗原则是较大范围顺利切除肿瘤,而常规神经导航、功能神经导航、术中神经电生理监测和术中MRI 实时影像等新技术有助于实现较大范围地顺利切除肿瘤。一般而言,经过综合治疗,低级别胶质瘤(WHO1~2级)患者的中位生存期在8~10年之间;间变胶质瘤(WHO3级)患者的中位生存期在3~4年之间;胶质母细胞瘤的中位生存期在1-2年之间。

脑干、丘脑等“手术禁区”胶质瘤能做手术吗?
之所以被称为“手术禁区”,正是由于脑干、丘脑、脊髓髓内和其它复杂位置处于大脑关键部位。仅就脑干而言,它其中包括延髓、延髓角、中脑、桥脑等不同部位,虽然只是较小的范围但其中聚集着很多重要的神经核团、传导术和网状结构等,控制着呼吸、心跳的中枢神经,牵一发而动全身,手术较易造成脑干内的重要结构损伤,致残率及死亡率特别高。为患者顺利考虑,通常都建议保守治疗。
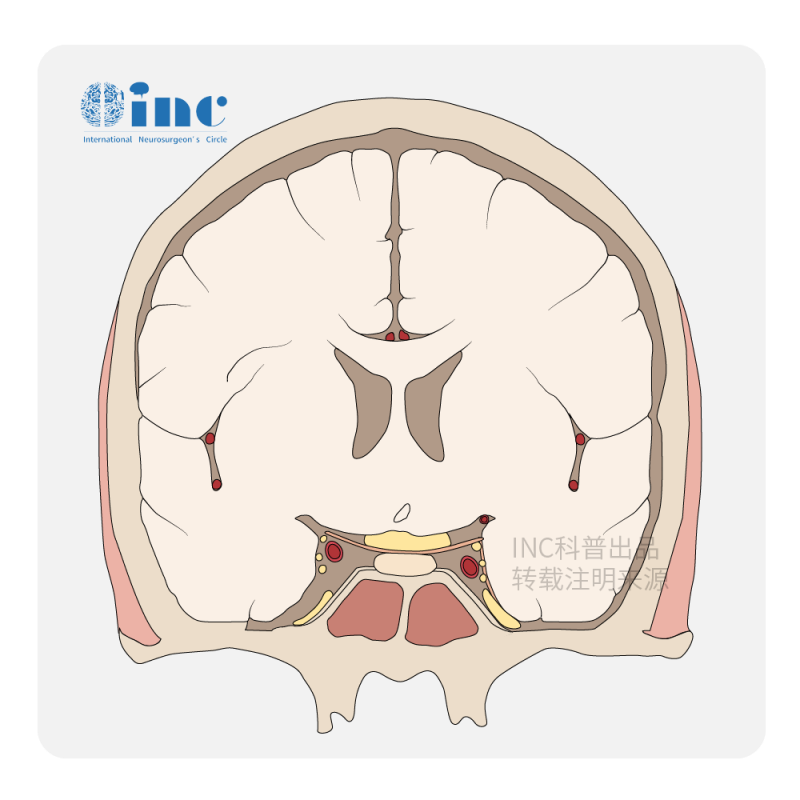
据INC国际神经外科医生集团旗下组织国际神经外科顾问团(WANG)成员、国际神经外科联合会(WFNS)教育委员会主席德国巴特朗菲教授介绍,对于有明确边界、突出脑干的肿瘤以手术切除为好。手术目的是在保留神经功能下尽可能在手术显微镜下操作切除肿瘤。以下这些情况,可建议手术治疗:
① 外生型脑干胶质瘤突向四脑室、一侧小脑桥脑角或小脑半球;
② 局灶型非外生型肿瘤;
③ 较大囊性变或出血坏死病灶。中脑顶盖部位胶质瘤,自然史较长,仅适合分流手术和定期观察。
这些位于“手术禁区”的脑胶质瘤虽然切除难度大但并不代表全国际的神经外科医生都不能做,手术难点在于需要正确判断和掌握手术切除的范围、深度,并能准确辨识且避开功能区,这也就要求医生的技术较其高超、手法娴熟且拥有相当丰富的临床成功经验。而巴特朗菲教授恰恰就是全部符合这些必要条件的教授,他较为擅长这些复杂部位的高切除率手术,面对肿瘤位置复杂、手术难度较大等情况,他能在不损伤肿瘤周围正常脑组织和神经血管的前提下,以高超技术手法进行较大水平的肿瘤切除,平均切除率在90%以上。巴特朗菲教授每年的手术量都在400台以上,而且都是高难度的手术。经其手术得以获得较大水平功能恢复和较好预后的国际各地患者数不胜数,在中国患者群中,他被亲切地称为“巴教授”。

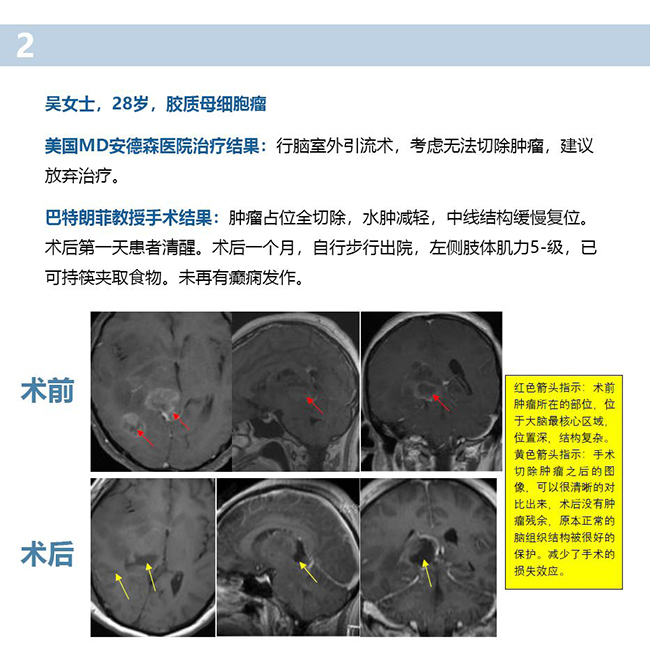
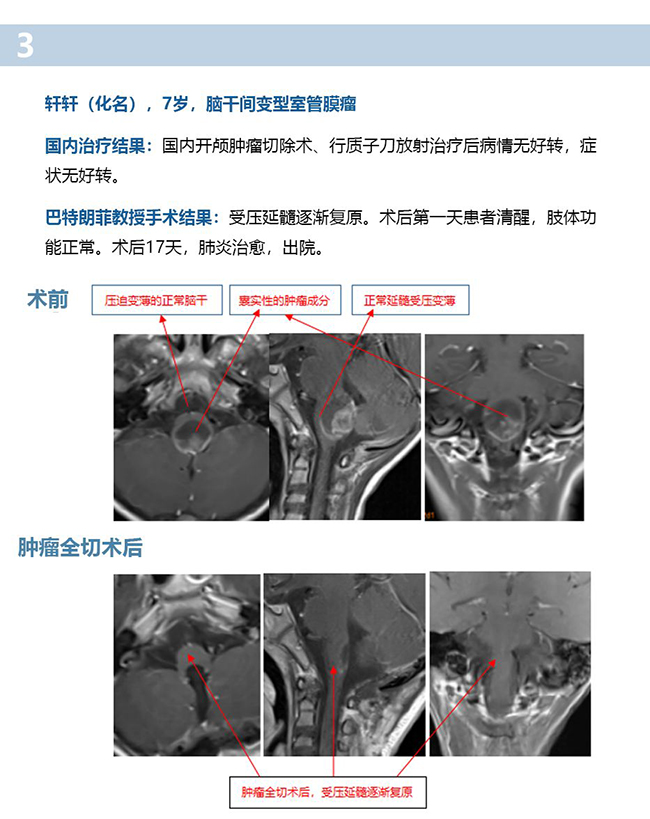
巴教授脑干胶质瘤手术切除案例三则
11月9日,2019二届INC国际神经外科顾问团(WANG)年度峰会将在上海外滩源壹号(原英国驻沪总领事馆)开幕。此次峰会以外,INC还将组织旗下14位国际神经外科专家为国内患者同期开放现场咨询及国内手术,脑胶质瘤、脑海绵状血管瘤、脑膜瘤、听神经瘤、垂体瘤、脊髓肿瘤、小儿癫痫、脑积水、帕金森、面肌痉挛以及脑动脉瘤、脑动静脉畸形等神经系统疾病患者均可报名参与,寻求这些国际教授提供的咨询意见,获取国际水平的前沿咨询策略服务。
此次现场咨询之外,部分有手术指征的患者还可接受由INC国际颅底肿瘤手术教授/平均手术切除率在90%以上的德国巴特朗菲教授、国际神经内镜“天才教授”/“筷子手法”提出者法国Sebastien Froelich教授在苏州大学附属儿童医院和浙江大学医学院附属邵逸夫医院亲自主刀的顺利高切除手术。
这是一次不出国门即能一对一问诊当前一位乃至多位国际神外“教授”的难得机会,一年仅此一次,付费咨询。由于名额有限,有需要的朋友现在就可以联系咨询来锁定名额了!以往想接受国际教授亲自手术,国内患者只能远赴海外,而且花费不菲,而这次可以直接在国内就能咨询教授进行手术,整体费用也将降低不少,且能获得更长生存和更高生活质量,有国内手术需求的患者即日起也可以开始报名了!
现场咨询及国内手术时间:11月11日左右
现场咨询地点:INC中国代表处(上海市虹口区吴淞路575号虹口soho2106室)
招募对象:脑胶质瘤、脑膜瘤、脑海绵状血管瘤、垂体瘤、听神经瘤、颅咽管瘤、鼻咽癌、脊髓肿瘤、松果体区肿瘤、脑动脉瘤、脑动静脉畸形、小儿癫痫、脑积水、帕金森、面肌痉挛等神经系统疾病患者。
咨询内容:以上疾病国际前沿的治疗策略服务,手术、放化疗、靶向药、新技术、临床试验等综合治疗方案。
高级别胶质瘤长期生存之路在何方?
胶质瘤很难根治,往往会复发,一些高级别恶性胶质瘤(包括胶质母细胞瘤、儿童脑干弥漫内生型桥脑胶质瘤DIPG等)更甚。在肿瘤复发后,根据患者的功能状况可以考虑再次手术、放疗、化疗等综合治疗方案。术后如果后续能够按照国际治疗规范选择当今国际前沿的治疗新疗法、新药物等,并且确定高标准的治疗质量,那总生存期(OS)和生存质量(QOL)将远远大于平均值。这些新药物、新疗法具体包括以下4类:
1、术后质子放疗:在质子治疗中,可利用专门的机器和器具,结合布拉格峰的深度和患者不同病灶的形状进行照射。因此可集中剂量,只瞄准病灶实施照射,对肿瘤病灶起到很好杀伤作用的同时,对周边正常组织的影响也微乎其微。根据美国癌症协会(American Cancer Society)2015年一份研究报告,对20名胶质瘤患者进行质子治疗,没有患者有明显副作用。质子治疗后平均跟踪期为5.1年,智力功能没受到影响,空间认知、注意力、记忆力和执行功能也都在良好范围内。全部患者平均无进展3年生存率为85%,无进展5年生存率为40%。
2、分子靶向药物治疗:对于基因表型呈高度异质性的恶性胶质母细胞瘤患者来说,分子靶向治疗的出现,无疑为他们带来了新的希望。新型的靶向抑制剂,可以选择性地阻断从细胞膜乃至下游细胞信号转导通路上关键的效应分子,从理论上讲,各条细胞信号转导通路都能被特异性抑制。目前,针对恶性胶质母细胞瘤的分子靶向药物还处在临床前研究中。但是,多年的研究已证实,原癌基因(EGF和PDGF及其受体)和肿瘤抑癌基因与恶性胶质母细胞瘤发生、发展密切相关,另外,常见的1p、10p、10q、19q和22q杂合性缺失也影响恶性胶质母细胞瘤的基因表现型。这些已有的研究成功为恶性胶质母细胞瘤的分子靶向治疗提供了研究的靶点。
3、电场疗法:电场治疗是利用电场环境阻断细胞有丝分裂的过程,从而达到干预癌细胞增殖的作用。自从2015年FDA批准TTF疗法用于新诊断的胶母细胞瘤之后,电场疗法就一直为人所关注。在美国巴罗神经学研究所的一项大型临床试验中显示,电场治疗被证明可以延长肿瘤患者的生存期并保持生活质量。一项大型临床研究结果表明,将电场加入化疗的人比单独使用化疗的人有更长的生存机会。电场治疗加化疗治疗脑胶质瘤的5年生存期为13%,而单独的化疗为5%。与单独化疗相比,参与电场治疗的人们也能够保持精神、情绪和身体健康,Optune电场加化疗的人中有近半的人在2年时存活,而单独接受化疗的人数为31%。目前,美国神经外科学会前主席、脑血管病方面的国际专家Michael T. Lawton 教授正在巴罗研究所任职主席兼CEO。

4、免疫治疗:胶质瘤的免疫治疗是指在细胞因子水平上降低抑制性因素作用,促进包括淋巴细胞在内的全身免疫系统活化。在高级别脑胶质瘤免疫治疗和临床试验方面,在2018年度《美国新闻与国际报道》公布的神经外科医院中位列三的美国加州大学旧金山分校UCSF医学中心一直前沿国际,其中CAR(嵌合抗原受体)T细胞疗法、基因工程病毒、治疗疫苗等都是UCSF免疫疗法的突破。作为美国成人脑肿瘤联盟(ABTC)成员、太平洋儿童神经肿瘤联盟(PNOC)成员、儿童肿瘤学组(COG)成员,UCSF还参与国内开展的各项脑肿瘤治疗临床试验,为脑肿瘤患者寻求、研究合适的治疗药物和创新疗法,对于减缓疾病痛苦、延长患者生存周期具有重要意义。UCSF的脑肿瘤中心每年实施成人及儿童脑瘤手术不计其数,其神经外科主任兼脑肿瘤中心主任Mitchel S. Berger教授是全美公认的治疗成人和儿童的脑肿瘤及与脑肿瘤有关癫痫的专家。
目前对于胶质母细胞瘤的治疗,美国加州大学旧金山分校医学中心(UCSF)的神经外科专家们正在进行一些创新的治疗临床实验,在胶质母细胞瘤的新疗法上力求突破预后效果,延长患者的生存期。例如目前研究测试实施个体化联合治疗的能力和可能性,针对可及时手术切除的复发性胶质母细胞瘤的成年患者。收集的肿瘤组织和血液将使用称为UCSF 500癌症基因组的新诊断测试进行检查,该测试在UCSF临床癌症基因组学实验室完成。UCSF 500癌症基因组将帮助识别患者癌症DNA中的遗传变化,这有助于肿瘤学家通过识别靶向治疗来好转治疗。
近几年,研究和临床试验更进一步发展,神经外科医生在临床咨询时有了更多的治疗手段可供选择,患者也很大水平上缓解了病痛,拥有了更高的生存质量。攻克“死亡恶魔”脑胶质瘤,国际神经外科领域时常会有各种新技术、新药物、新理念、新疗法在诞生,脑胶质瘤特别是胶质母细胞瘤、儿童脑干弥漫内生型桥脑胶质瘤(DIPG)等高级别恶性胶质瘤的生存率将继续提高,更大的长期生存希望、更光明的未来是指日可待的。
如需取得国际神经外科教授咨询意见,寻求国际远程咨询或出国治疗,欢迎咨询INC健康热线4000-290-925。
|