听神经瘤确诊后,患者常面临一项艰难的治疗决策选择:立即实施手术干预,抑或采取观察等待策略?放射治疗是否构成可行选项?不同治疗方案的选择,直接关联患者后续生活质量的显著差异。
上述问题通常缺乏统一的标准答案。每位患者的肿瘤具体位置、尺寸大小、临床症状表现、生长速率,乃至主刀医师的技术操作水平,均会对最终治疗决策产生关键影响。即便同为听神经瘤病例,临床治疗方案亦可能存在天壤之别。
此前,INC国际神经外科医生集团旗下世界神经外科顾问团成员、世界神经外科联合会颅底手术委员会前主席Sebastien Froelich教授来华开展学术交流期间,曾为两位听神经瘤患者提供面对面专业咨询。
令人颇感意外的是,面对“同病相怜”的两位患者,福洛里希教授所提出的治疗建议却呈现截然不同的方向。

患者一:钟先生案例 “不建议当前实施大范围手术,观察随访更为稳妥”
钟先生因突发听力下降前往医院检查,从而确诊听神经瘤。在详细听取钟先生的症状描述、全面审阅完整影像学资料后,福洛里希教授并未提出“立即手术”的建议,反而制定了一套“观察随访+阶梯式治疗”的综合方案,并逐步解析了其治疗逻辑框架:
第一步:观察随访半年后,复查头颅磁共振成像联合听力功能检测。
第二步:依据复查结果,系统评估肿瘤进展速度。
第三步:若肿瘤呈现明确进展迹象,再行考虑手术切除干预。
第四步:术后根据功能恢复具体情况,考虑放射治疗或质子治疗作为辅助手段。
福洛里希教授的核心分析要点包括:
非急诊状况:肿瘤生长速度极其缓慢,部分神经功能已形成代偿,患者当前生活质量尚可维持。
手术目的非“全切”:手术干预旨在实现部分切除,减轻占位压迫效应,降低神经损伤潜在风险,保障术后长期生活质量。
当前手术风险大于获益:立即实施大范围手术切除,术后可能出现吞咽困难、听力进一步下降,甚至气管插管拔除困难而需气管切开等并发症。
最佳期望为维持现状:术后神经功能(尤其吞咽功能)较当前状态进一步恶化的可能性不容忽视,因此必须审慎规划治疗路径。
结论清晰明确:等待观察,是当前对钟先生最为有利的临床策略。手术构成未来备选方案,而非当下紧急医疗需求。

患者二:政先生案例 “在安全前提下,力争实现大范围切除”
与钟先生情况不同,另一位患者政先生获得的是福洛里希教授“倾向于手术”的治疗建议。同为听神经瘤诊断,为何治疗方向完全相反?
福洛里希教授首先为其梳理了三种潜在治疗选择,清晰列出各自利弊关系:
选项一:保守观察。可能面临患侧听力持续进行性下降。
选项二:手术治疗。可能面临面神经、听神经功能损伤风险(但在教授主刀条件下该概率相对较低)。
选项三:放射治疗。安全性较高,面神经损伤风险近乎为零,但针对其2-3厘米尺寸的肿瘤,治疗效果可能欠佳。
结合政先生的具体病情特征,福洛里希教授给出了明确的优先治疗建议:
-
听神经瘤普遍呈现缓慢生长特性,年增长率约为1-3毫米,但政先生的肿瘤占位效应已达2-3厘米,属于中等大小范畴;
-
该尺寸范围的肿瘤,首选放射治疗并非理想选择——放疗的优势集中于小体积肿瘤,对2厘米以上肿瘤的治疗效果有限;
-
推荐优先考虑手术干预:在确保安全性的前提下,力争实现肿瘤占位的大范围切除;但为保留面神经、听神经功能完整性,可能不追求“完全切除”,后续再配合放射治疗,整体疗效将更为理想;
-
建议三个月后复查头颅CT、磁共振成像及听力功能检测,进一步观察肿瘤生长动态,为手术时机选择提供更精准的判断依据。
同病为何不同治?听神经瘤个体化治疗决策的核心要素
研读两位患者的临床案例后,许多读者会产生疑惑:同为听神经瘤诊断,为何治疗方案差异如此显著?其实答案相当简明——听神经瘤的临床治疗,从未存在“一刀切”的标准化模式,其核心在于“个体化评估”原则。
尽管显微外科肿瘤切除术常被视为听神经瘤的首选治疗方式,但最终是否实施手术、手术切除范围如何界定、术后是否需要辅助治疗,均需结合以下五个关键因素进行综合判断:肿瘤解剖位置、肿瘤尺寸大小、患者临床症状有无、肿瘤生长速率、主刀医师技术水平。
排除医师技术水平这一变量,普通患者亦可快速掌握的“听神经瘤简易治疗策略”,可概括如下:
无症状听神经瘤:优先考虑定期随访观察,若肿瘤体积增大、出现临床症状,再行考虑手术干预;
小体积肿瘤(<3厘米):若伴随临床症状,建议首选手术治疗;若属于内听道型等复杂解剖类型、不具备手术条件,可考虑放射治疗作为替代方案;
大体积肿瘤(≥3厘米):无论是否伴随临床症状,均应首选手术治疗;若确实不具备手术条件,再考虑放射治疗作为替代方案。
恐惧开颅手术、拒绝外科干预:伽马刀放射治疗是否可靠?
众多患者确诊后,听闻“开颅手术”即产生恐惧心理,常询问:“能否采用伽马刀放射治疗,避免开颅手术?”此处需明确一项核心认知:在伽马刀技术问世之前,外科手术是听神经瘤唯一的治疗方式。伽马刀的优势在于无需开颅、体表无创口,但其局限性亦相当明显:
-
伽马刀更适用于部分小体积肿瘤(通常2厘米以下),且可能伴随放射性神经损伤风险;
-
当肿瘤尺寸超过3厘米时,伽马刀易损伤脑干、颅神经结构,引发脑水肿、肢体麻木无力、面神经瘫痪等并发症,且肿瘤易出现残留、复发;
-
放射治疗无法实现肿瘤的彻底切除,仅能控制肿瘤生长速度,而外科手术是目前唯一可能实现听神经瘤临床“治愈”的治疗方式。
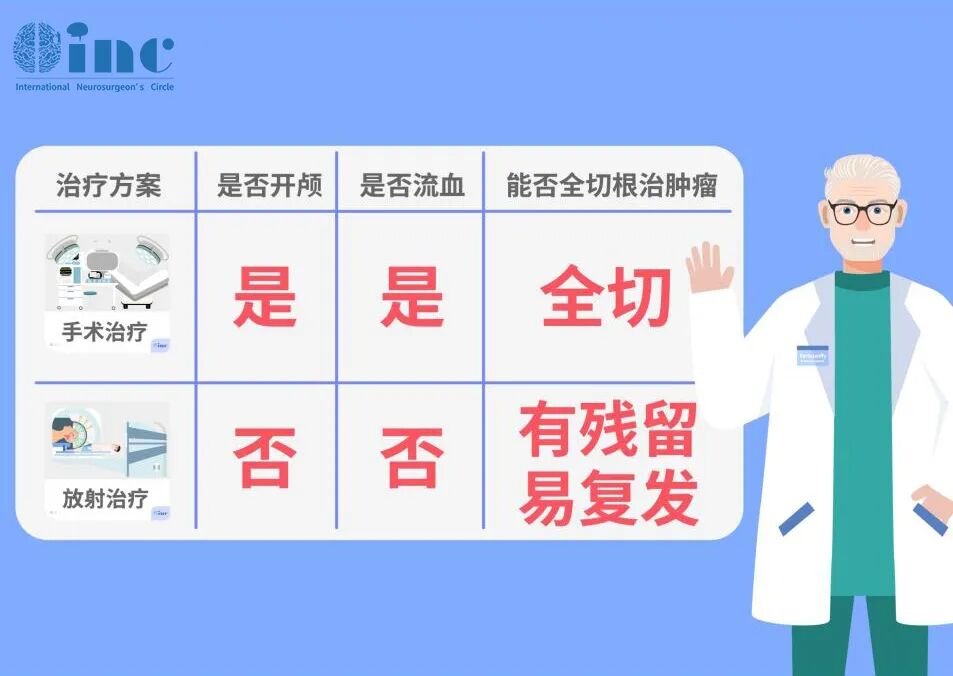
因此,若期望最大程度切除肿瘤、保留面神经功能及残余听力、降低肿瘤复发率,根据自身具体病情审慎选择手术治疗,寻求经验丰富的主刀医师,方为更为稳妥的临床决策。
INC国际神经外科听神经瘤手术专家团队
法国Sebastien Froelich教授(福洛里希教授)

福洛里希教授是国际公认的神经内镜颅底手术权威专家。其专业领域集中于脊索瘤、脑膜瘤、垂体瘤、颅咽管瘤及软骨肉瘤等复杂颅内肿瘤的治疗,拥有国际规模领先的脊索瘤诊疗中心。其创始的“筷子技术”显著提升了肿瘤切除率与患者预后水平,其“双镜联合”手术技术通过神经内镜与显微镜的优势互补,在实现肿瘤最大化安全切除的同时,完美保护关键神经血管解剖结构。
德国Helmut Bertalanffy教授(巴特朗菲教授)

巴特朗菲教授作为世界神经外科联合会教育与技术委员会前主席,专业研究方向集中于脑干、脊髓、颅底、丘脑等疑难解剖位置神经外科疾病的手术治疗,是名副其实的“国际颅底、脑干肿瘤手术权威专家”,国内患者尊称其为“巴教授”。近四十年临床生涯中,数千例疑难神经外科疾病手术经验,巴教授历经千万小时以超精确的物理剥离技术诠释了外科手术为何堪称医学艺术。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号