大脑深处有一个位置,让神经外科医生颇为棘手——基底节区。这里解剖结构复杂,手术稍有不慎就会造成永久性神经功能损伤,很多医生对这片区域望而却步。
从现有文献来看,基底节区病变的处理方式主要包括手术切除、活检和辅助治疗。过去医生们倾向于保守治疗,先活检再辅助治疗,因为担心术中发生功能缺陷的风险太大。但近年来的研究数据表明,手术切除的优势在于减轻占位效应、降低肿瘤压迫,并有可能延长患者生存期。
2025年,一项发表在《World Neurosurg》的研究给出了一个颠覆认知的结论:对于基底节区胶质瘤,次全切除手术可能比全切除手术更为安全,在改善患者神经功能和生存率方面,表现均优于全切除和单纯放疗。

次全切除更占优势
这项研究深入分析了基底节区胶质瘤患者的神经功能状态、死亡率和并发症情况,重点关注了切除范围与术后并发症之间的关联。
基底节区胶质瘤患者最常见的症状是运动功能障碍,约占四分之一,其次是头痛约占15%,癫痫约占9%。此外还可能出现精神状态改变、面瘫、呕吐、视觉障碍以及乳头水肿或颅内压升高等表现。
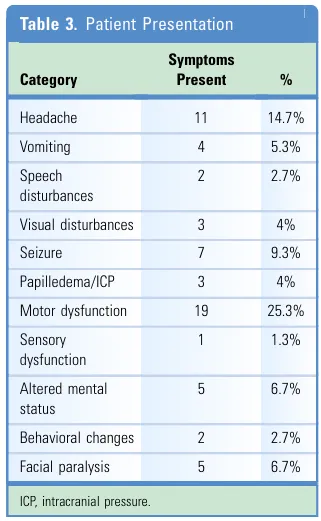
从术后并发症来看,言语障碍最为突出,约占10.7%,其次是脑积水或颅内压升高约占6.7%,癫痫发作约占4%。
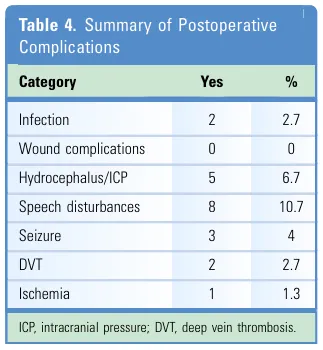
更值得关注的是数据对比:次全切除术后患者神经功能改善最为明显,达到40.6%,普遍高于全切除的35.2%和单纯放疗的31.3%。同时,次全切除后的死亡率也相对较低,为13.3%,全切除死亡率为17.5%,而放疗则高达29.1%。
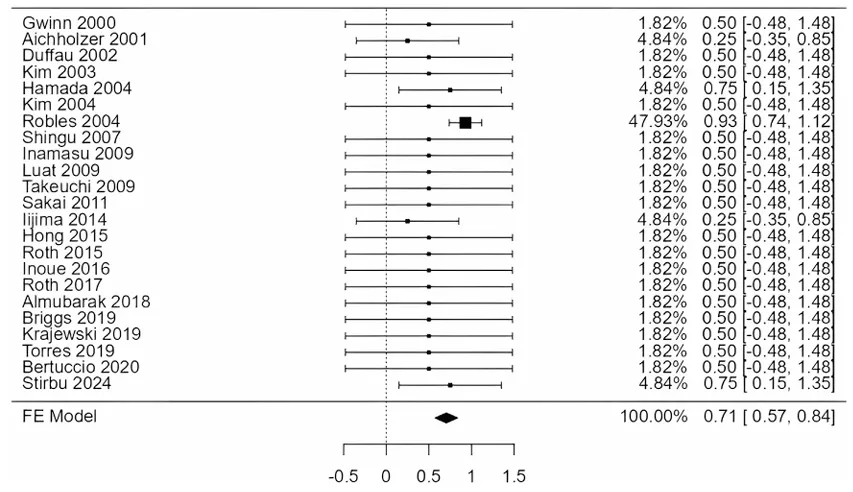
总体功能改善
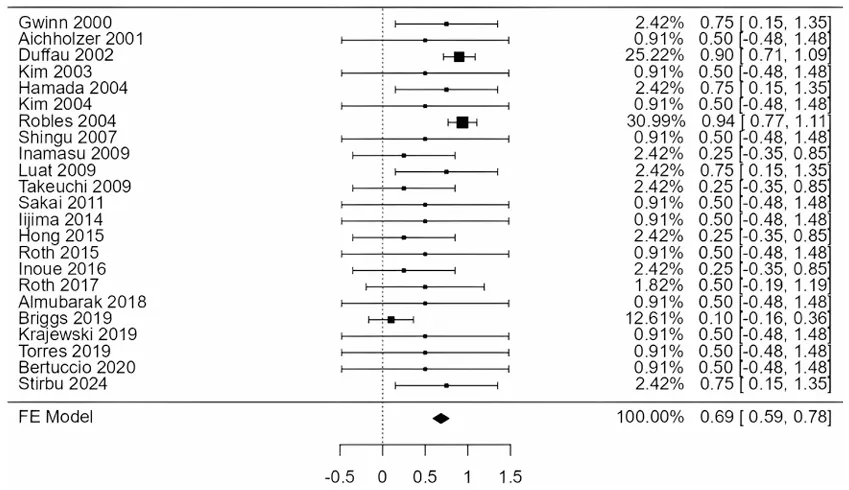
总体死亡率
研究最终给出的结论是:次全切除在保护和改善患者神经功能方面优势明显,死亡率也更低。当肿瘤生长在尾状体位置时,术后神经功能恢复效果相对较好,说明这个位置的肿瘤可以尝试安全切除。而囊状病变则风险较高,术后恶化和死亡的风险均达到24.6%,这可能是因为该区域运动神经通路密集、靠近内囊纤维,即使是部分切除也面临较高风险。
研究提示我们,对于类似基底节区这种深部脑肿瘤的治疗,应优先追求最大程度的安全切除,而非一味追求最大程度的肿瘤切除。
5cm巨大基底节区肿瘤安全切除
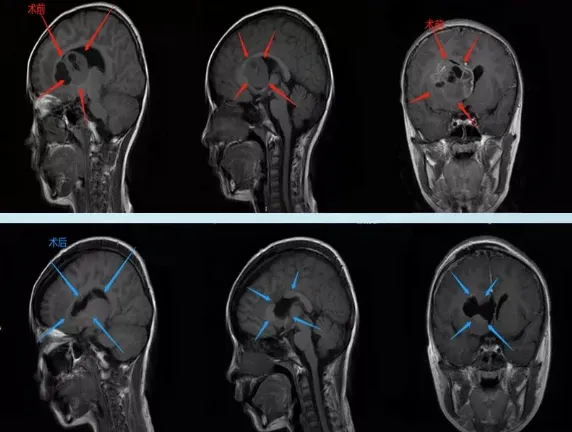
曾有一个8岁女孩因头痛就医,检查发现颅内竟有大小约50×41×37mm的基底节区肿瘤。肿瘤位置深达脑底,与丘脑、侧脑室等重要结构关系密切,多家医院表示手术把握不大。
一家人辗转联系到INC巴特朗菲教授,教授评估后表示可以实现最大程度的安全切除,这对女孩的预后至关重要。最终手术顺利完成,肿瘤得到安全切除,术后没有出现新的神经功能缺损。女孩在术后第三天转入普通病房,第七天便能下地行走,后续治疗也在有序进行中。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号