得了脑瘤能治好吗?一般能活多长时间?在当前医疗技术水平下,罹患脑肿瘤并不意味着“不治之症”。大多数脑肿瘤的首要治疗方法是手术切除。良性脑肿瘤(例如低级别胶质瘤、脑膜瘤、听神经瘤、颅咽管瘤、室管膜瘤等)通常可通过外科手术获得理想的生存期。对于恶性脑瘤而言,单纯手术切除通常并不足够,需根据患者具体情况辅以放疗或化疗。
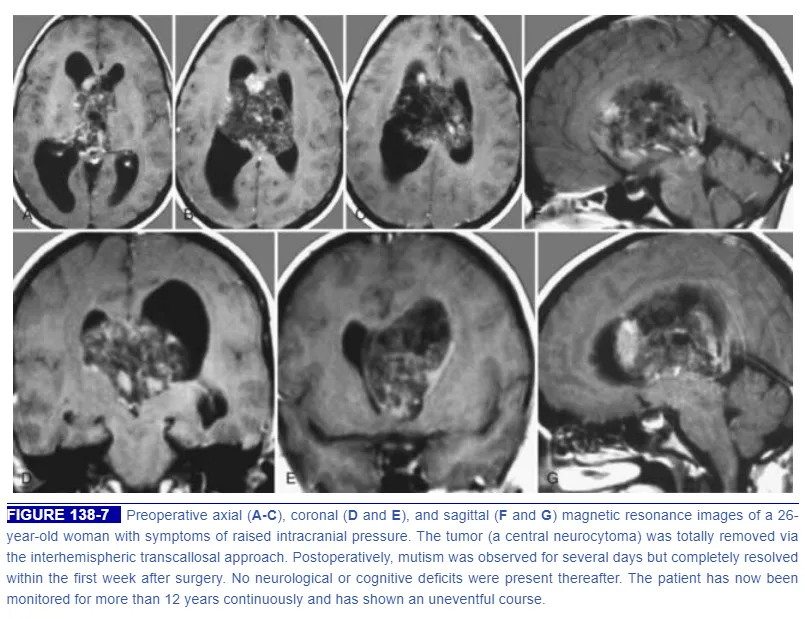
本例26岁女性患者,术前MRI显示肿瘤引发显著颅内高压。INC巴教授采用纵裂--胼胝体入路实施了肿瘤全切手术。术后出现短暂缄默症,在术后第一周内即完全恢复,此后未遗留任何神经或认知功能障碍。术后病理诊断为中枢神经细胞瘤,患者已持续随访超过12年,病程平稳,未见复发。
侧脑室肿瘤手术难度大吗?大脑深部、空间狭小
侧脑室内肿瘤较为罕见,但因手术入路困难且毗邻关键的间脑结构,对外科技术构成特殊挑战。这类肿瘤通常为生长缓慢的良性病变,常在体积显著增大后才被发现。
侧脑室位于大脑深部,自然通路长且空间狭窄,传统开颅手术需穿越大脑皮层或胼胝体方能抵达目标区域。为最大程度降低脑实质损伤,现代手术理念强调“沿着自然裂隙/脑池”设计手术通道,该理念由Yaşargil与Abdulrauf率先提出并推广。其核心目标是避开所有功能区皮层及其深部投射纤维(例如运动皮层、语言皮层、视放射、锥体束、弓状束及上纵束等),从而预防术后神经功能障碍。
多数侧脑室肿瘤生长缓慢且性质良性,允许选择适宜的手术入路。然而,患者常以急性梗阻性脑积水或肿瘤内出血起病,需要紧急外科干预。安全的肿瘤全切有助于改善患者症状、阻止肿瘤进展及复发。
目前两大经典手术入路为:1、经皮层入路(transcortical approach)。此入路适用于肿瘤主体位于额角、体部或合并明显脑积水、脑室扩大的病例。通常选择额中回或顶间沟造瘘,利用脑室扩张后产生的空间以减少脑组织牵拉。优点:距离短、视角直接。缺点:可能损伤皮层-皮层下纤维束,术后癫痫风险曾存在争议,但最新研究表明,若操作精细,癫痫发生率未必升高。2、经纵裂-胼胝体入路(interhemispheric transcallosal approach)。此入路适用于严格位于中线或向双侧扩展、外侧延伸不显著的病变。手术需开颅跨越矢状窦,牵开纵裂,经由胼胝体薄部(rostrum-splenium间约2--2.5 cm)进入侧脑室体部或额角。术中需保护胼周动脉、胼缘动脉以及汇入上矢状窦的桥静脉,避免胼胝体切开过长引发离断综合征。
巴教授主张在前后方向上充分解剖纵裂,以扩大操作空间。多数情况下,仅依靠重力牵拉即可在深部的侧脑室内操作,无需使用自持牵开器。切开胼胝体时,应略微偏向外侧,以防误入透明隔错误一侧……尤其在巨大肿瘤推移透明隔时更易发生此情况。
巴教授选择使用长度足够、适用于深而窄术野的超声吸引器探头。必须牢记:肿瘤内出血可因充血导致体积迅速增大;局部阻塞引发的脑脊液压力升高,会进一步升高颅内压,使手术视野更为狭窄。为避免此并发症,应在超声吸引器辅助下迅速进行瘤内减容,尤其当肿瘤在切除初期即表现出明显出血倾向时,更应加快肿瘤去除速度。
中枢神经细胞瘤预后好吗?
中枢神经细胞瘤最早由Hassoun等学者于1982年首次报道,表明该病变直至近几十年才被明确区别于其他脑室内肿瘤,既往常被误诊为其他病理类型。总体而言,中枢神经细胞瘤仅占全部颅内肿瘤的0.1%--0.5%。肿瘤多位于侧脑室,尤其好发于左侧额角。发病年龄集中于20--40岁,男女发病率大致相当。组织学上,肿瘤由大小均匀的圆形细胞构成,可见血管周围假菊形团及蜂窝状结构,因此被WHO归类为2级肿瘤。
在CT影像上,肿瘤呈高密度;MRI则表现为高信号病灶,增强扫描呈中度强化。由于常伴有坏死、囊变及钙化,影像信号可表现为不均匀。鉴别诊断需考虑少突胶质细胞瘤、室管膜瘤及脉络丛乳头状瘤。
绝大多数中枢神经细胞瘤生长缓慢,患者常因阻塞性脑积水导致颅内压增高而就诊,临床表现包括头痛、恶心、呕吐、步态不稳及认知障碍等。显微外科全切术仍是首选治疗手段,亦是治愈标准。然而,尽管该肿瘤通常被视为良性,仍有少数病例出现残余肿瘤进展、脑内或脊髓播散,并导致不良预后。若术中无法实现全切除,可考虑辅助放疗或化疗,但其疗效仍存在争议。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号