您可知晓?约3%的人群携带颅内动脉瘤,此"不定时炸弹"一旦破裂,致死致残率高,其中10%~15%的患者未及就医即猝死。
国际脑血管专家——INC美国Michael T. Lawton教授在《Experimental Neurology》的一篇综述中指出:动脉瘤钙化可能是决定其稳定性的关键因素。该现象既可能加固血管壁,亦可能增加手术操作难度。

颅内动脉瘤钙化与破裂风险
颅内动脉瘤钙化是已知现象。无论采用显微外科手术或血管内技术,钙化均可能提升治疗难度。
颅内动脉瘤钙化成因
钙化形成与两大因素密切相关:炎症细胞与平滑肌细胞。
炎症细胞:长期炎症反应刺激血管壁,引发钙盐沉积;
平滑肌细胞表型转化:本应维持血管弹性的细胞,在炎症刺激下转化为类成骨细胞,启动钙质分泌!
钙化检测方法:
显微CT:78%手术样本检出隐匿钙化(分辨率达0.1mm³)。
光学相干断层扫描(OCT):实时呈现细胞级钙化灶。
钙化的双重作用:稳定抑或威胁?
一项研究分析了65个手术夹闭期间获取的颅内动脉瘤样本(包含破裂与未破裂病变)。研究发现颅内动脉瘤可存在动脉粥样硬化性及非动脉粥样硬化性钙化。
既往观点认为钙化使血管更"坚固",或可降低破裂风险。但该研究发现:
微小钙化:提示活跃炎症反应,加速血管壁变薄,致使动脉瘤失稳,破裂风险增高。CT表现为点状高密度影,常伴脂质沉积。儿童患者中破裂动脉瘤微钙化检出率达87%。
大块钙化:生物工程学研究亦表明大钙化对颅内动脉瘤具保护作用。当动脉瘤约40%区域钙化时,壁强度实际增加。类似钢筋加固墙壁,破裂风险降低。典型表现为蛋壳样钙化、斑块状钙化。
这些发现与临床观察一致:破裂动脉瘤常伴微钙化,而钙化更致密的动脉瘤破裂频率较低。简言之,颅内动脉瘤钙化具双重性:少量钙化提示风险,大量钙化或为机体自我保护机制!
钙化颅内动脉瘤的治疗策略
颅内动脉瘤的大块钙化似为双刃剑——虽致密钙化可能赋予固有抗破裂保护作用,但亦显著增加手术风险:
介入治疗:支架或弹簧圈可能嵌顿于钙化区域,导致手术失败。
显微手术:钙化区域质地坚硬,夹闭动脉瘤时易致血管撕裂。
包括汇总荟萃分析在内的临床研究反复证实,伴致密钙化的颅内动脉瘤与围手术期并发症及治疗相关发病率显著增加相关。
为规避钙化血管或动脉瘤壁相关的技术并发症,已为致密钙化颅内动脉瘤提出专门治疗策略与技术,包括先进夹闭技术、颅内搭桥考量及血管内操作。
介入治疗(主要依赖弹簧圈栓塞):
瘤颈钙化可能改变进入动脉瘤的几何构型。因此,或需调整微导管及微导丝的塑形角度。
若钙化集中于瘤顶,动脉瘤可能显影小于实际。然钙化或可提供一定防穿孔保护(针对微导管或弹簧圈插入)。瘤颈或瘤顶钙化可能阻碍囊内装置充分展开。
若钙化累及载瘤动脉,在计划使用血流导向装置或支架治疗时至关重要。载瘤动脉钙化可致狭窄,致装置无法输送。
此外,于已钙化、狭窄区域输送支架或血流导向装置可能诱发闭塞及卒中,故或需在装置释放前后行次最大球囊血管成形术。
显微外科治疗考量:
瘤颈钙化可使简单夹闭难以实现。或需采用多个夹子以堆叠、交叉或重叠方式排列。或可借助止血钳增强动脉瘤夹闭合力。然此操作增加瘤颈撕裂风险。
此外,夹闭伴钙质沉积的瘤颈可致载瘤动脉发生超预期狭窄或闭塞。或夹片可能沿瘤颈滑向载瘤动脉。钙化瘤颈在置夹时亦可能断裂,致碎片脱落漂浮至载瘤动脉,引发栓塞性缺血性卒中。
基于上述原因,Lawton教授于论文中强烈建议在夹闭钙化动脉瘤时应用术中血流评估,无论采用多普勒信号、吲哚菁绿荧光造影抑或导管血管造影。术者须预见此类并发症,评估时保持警惕,确保问题可即时纠正。
针对钙化颅内动脉瘤,开颅显微手术夹闭与介入栓塞各具利弊。复合手术整合两种技术优势,对巨大、宽颈、形态不规则或伴穿支动脉的复杂动脉瘤,单纯开颅夹闭或介入栓塞常难达满意疗效,复合手术则可获理想效果。
瘤颈及同心圆钙化的巨大前交通动脉瘤
此为一例经开颅术治疗的伴瘤颈及同心圆钙化巨大前交通动脉瘤案例(红色箭头)。
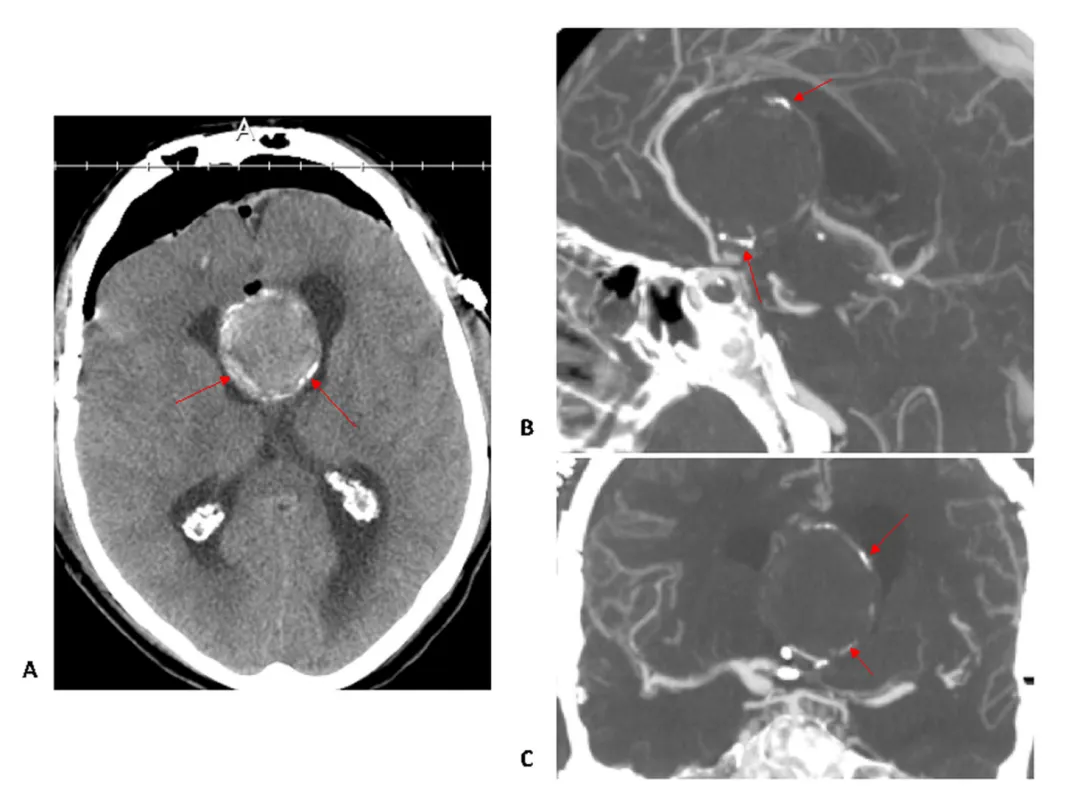
影像学表现:
A) 轴位平扫CT:清晰显示同心圆状钙化结构
B) 矢状位CTA:瘤颈显著钙化、瘤周薄层钙化环、A2段血管前移变形
C) 冠状位CTA:典型蛋壳样钙化(瘤壁弧形薄层高密度影)
因瘤颈及瘤体呈同心圆状钙化(红色箭头所示),常规动脉瘤夹闭术难以实施。最终采取复合手术方案:
1) 近端A1段动脉瘤夹闭
2) A3-A3侧侧吻合搭桥
3) 右侧M2-A2桡动脉移植搭桥
本案例诠释了钙化病变对神经外科术式选择的决定性影响,需结合三维影像评估制定个体化方案。
INC 国际脑血管专家 Michael T. Lawton 教授

INC国际 Michael T. Lawton 教授现任巴罗神经学研究所主席兼首席执行官,专注于脑动静脉畸形形成、遗传学特征及破裂治疗,以及脑部血管瘤血液动力学、破裂、数字建模等领域。其临床研究涵盖血管瘤、动静脉畸形、颅内搭桥的微创治疗方法及微创治疗临床数据分析。
他发表450余篇神经外科专业文章,撰写3部个人专著(动脉瘤手术治疗著作《七种脑动静脉畸形:切除原理和技巧》、《七种动脉瘤:夹闭术的原理和技巧》、《七种搭桥术:血运重建的原则和技术》),参与编写70余本医学专业书籍章节,获近20项国际医学奖项,担任600余场专业讲座主讲及全球40余所神经外科机构特邀教授。
神经外科手术经验:
脑动静脉畸形:900例
脑动脉瘤:4400余例
海绵状血管畸形:1000余例


 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号