介入栓塞已经成为颅内动脉瘤治疗的主流方式,它的核心优势在于通过血管内操作完成治疗,避免了开颅带来的创伤,术后恢复也比显微外科手术要快得多。但现实中,确有一部分患者在完成介入栓塞之后,仍然不得不走上手术台。
INC国际脑血管领域专家巴特朗菲(Helmut Bertalanffy)教授及其团队,系统梳理了8例弹簧圈栓塞后仍需显微外科手术干预的动脉瘤患者的经过。这项研究基于650例动脉瘤患者的回顾性数据,其中1.2%的患者最终接受了开颅手术夹闭。这个比例听起来很低,但涉及的都是避免严重后遗症、甚至挽救生命的关键操作。

01 什么是颅内动脉瘤,什么是介入栓塞
颅内动脉瘤并不是肿瘤,而是动脉壁在血流冲击和结构薄弱共同作用下形成的局限性膨出,像血管上鼓出来的一个"气泡"。它最危险的地方在于可能随时破裂,一旦破裂,引发的蛛网膜下腔出血致死致残率极高。目前的主流治疗手段有两种:一是开颅显微夹闭,二是血管内介入栓塞。
介入栓塞的历史可以追溯到1991年,Guglielmi等人研发了电解式铂金微弹簧圈,也就是GDC栓塞技术。其原理是通过血管内的微导管,将弹簧圈送入动脉瘤腔内,机械性地填塞瘤腔,促进血栓形成,从而封堵血流、防止动脉瘤破裂。这项技术因为不需要开颅,迅速成为许多患者的首选。
02 哪三种情况需要二次开颅手术
第一种情况:瘤颈残余或动脉瘤复发
弹簧圈填塞如果不够彻底,瘤颈部分仍然暴露在血流中,随时间推移可能逐渐扩大,甚至再生出新的动脉瘤。一旦复查血管造影发现这类"不安全"改变,而介入医生评估认为再次栓塞风险太高,手术夹闭就成了必须走的路。
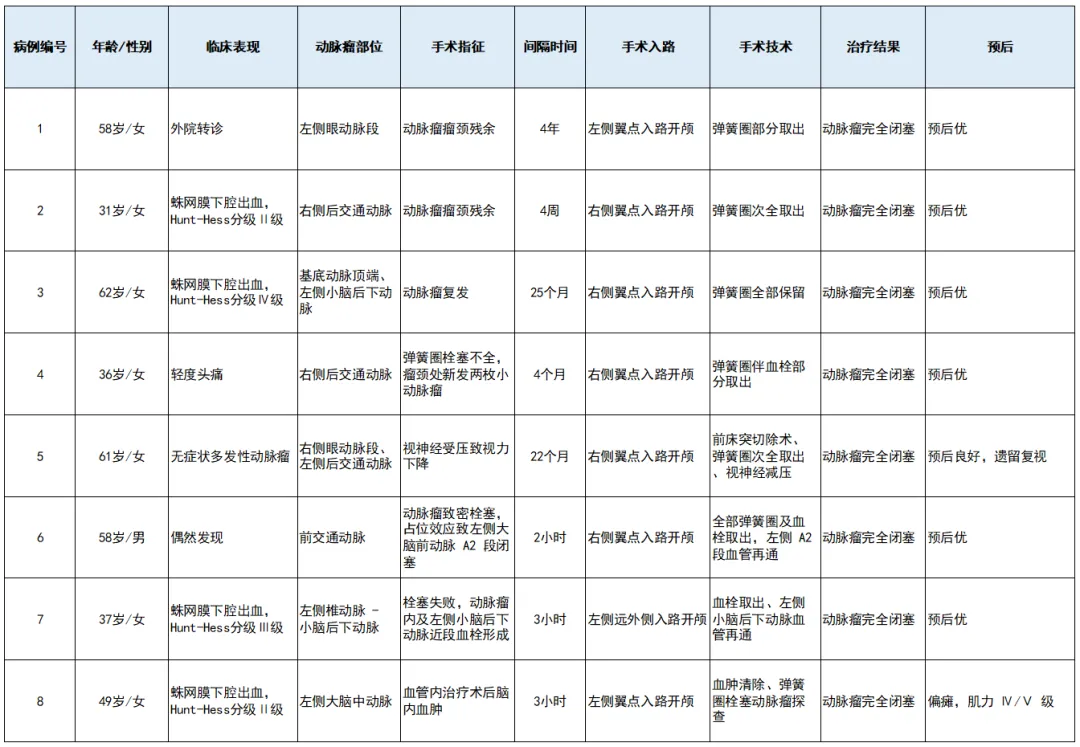
本研究中记录了两个典型病例。一位31岁女性,因右侧后交通动脉动脉瘤破裂导致蛛网膜下腔出血,GDC栓塞后两周的随访造影提示瘤颈仍有明显残余充盈,鉴于动脉瘤的大小和形态无法再填入弹簧圈,最终经右侧翼点入路完成夹闭并取出弹簧圈,术后2个月重返工作。
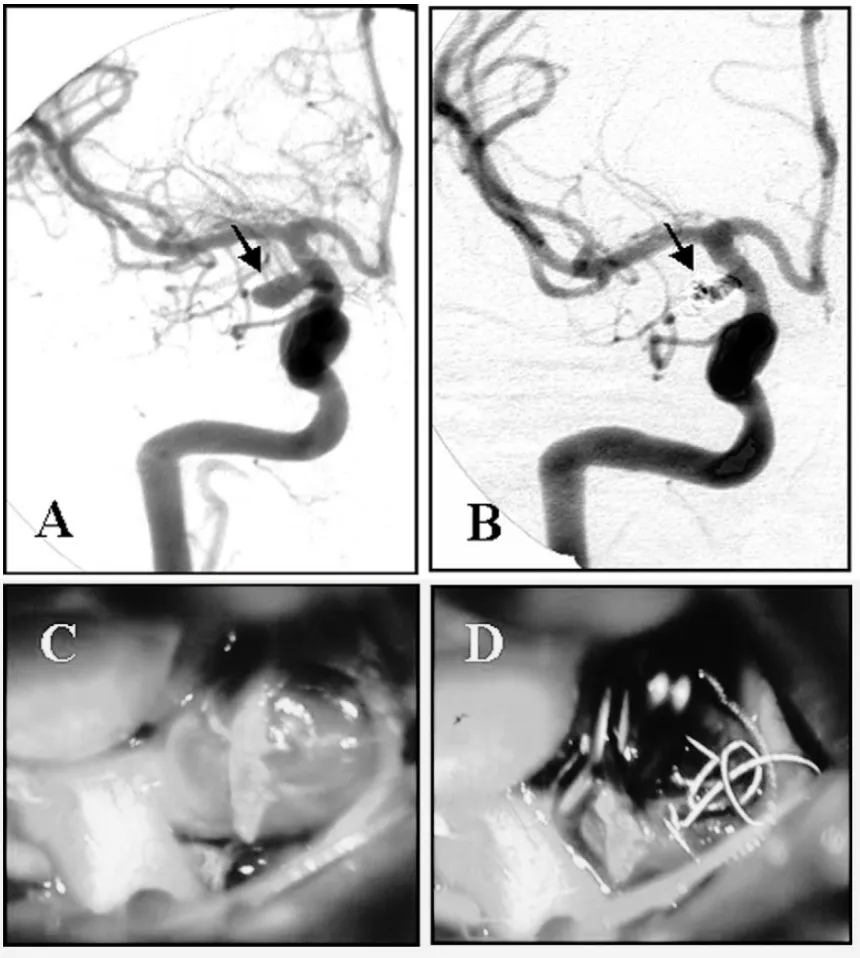
(A)右侧颈内动脉(ICA)血管造影显示右侧后交通动脉动脉瘤(箭头所示)。
(B)栓塞术后2周血管造影显示动脉瘤瘤颈残余(箭头所示)。
(C)术中照片显示动脉瘤囊被弹簧圈扩张。
(D)动脉瘤已夹闭,并经动脉瘤壁取出弹簧圈。
另一位62岁女性,基底动脉顶端动脉瘤在栓塞两年后复发,再次栓塞尝试失败,最终通过显微手术成功夹闭,术后3个月恢复正常日常生活。
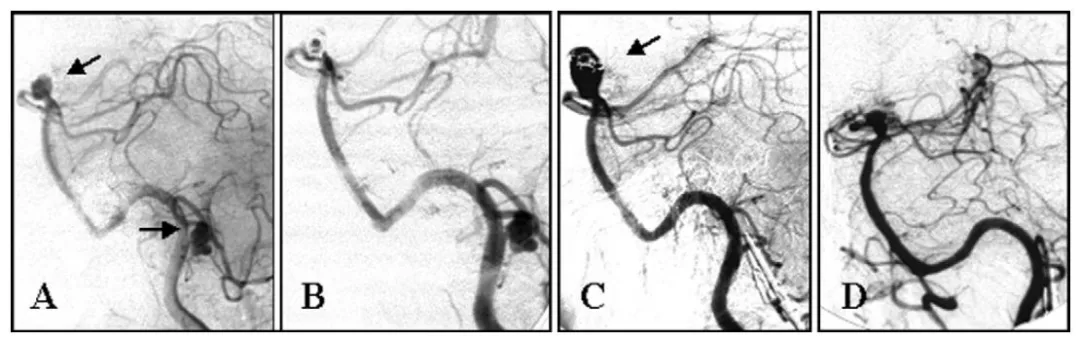
(A)左侧椎动脉造影显示基底动脉顶端动脉瘤及左侧小脑后下动脉动脉瘤(箭头所示)。
(B)基底动脉动脉瘤经弹簧圈次全栓塞,小脑后下动脉动脉瘤初期未处理。
(C)弹簧圈栓塞术后2年随访造影显示基底动脉顶端动脉瘤复发(箭头所示),小脑后下动脉动脉瘤已闭塞。
(D)基底动脉动脉瘤夹闭术后1年随访造影。
第二种情况:弹簧圈压实产生占位效应
大型或巨大动脉瘤栓塞后,随着时间推移弹簧圈可能逐渐压实,对周围神经结构形成挤压。最典型的是压迫视神经,表现为视力下降、复视等。此时需要手术介入,取出部分弹簧圈、对受压神经进行减压。
典型病例是一位61岁女性,右侧眼动脉动脉瘤栓塞术后两年,出现右眼视力下降和复视,MRI证实弹簧圈团块正在压迫右侧视神经。手术采用右侧翼点开颅联合硬膜外前床突磨除,临时阻断颈内动脉后切开瘤顶取出弹簧圈及伴随血栓,术后视力有所改善,但复视症状仍然持续。
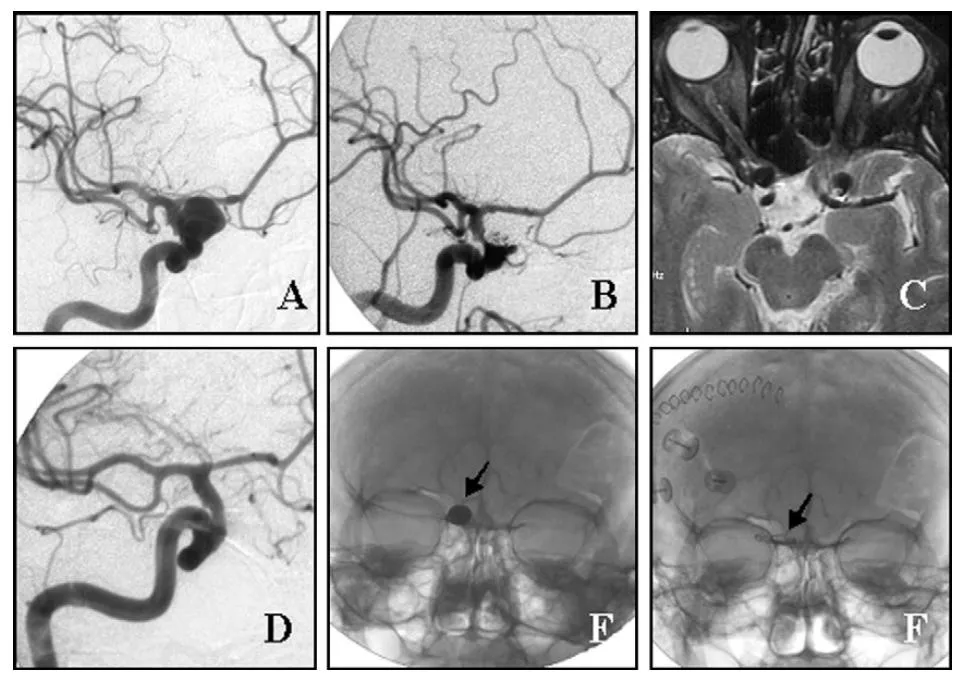
(A)诊断性血管造影显示右侧眼动脉动脉瘤。
(B)栓塞术后22个月,患者出现右眼视力下降;弹簧圈栓塞术后2年血管造影显示动脉瘤闭塞率为90%。
(C)术前MRI显示弹簧圈团块压迫右侧视神经。
(D)术后血管造影显示动脉瘤完全闭塞。
E、F)术前与术后颅骨X线片,分别显示栓塞弹簧圈的位置与弹簧圈取出后动脉瘤夹的位置(箭头所示)。
第三种情况:介入操作引发的急性血管并发症
介入操作过程中或术后即刻,可能出现血管穿孔、弹簧圈侵蚀血管壁导致颅内出血,以及弹簧圈致密填塞或血栓形成引起的血管闭塞等并发症。这些情况属于急症,需要立即开颅处理。
两个典型病例能说明问题。一位58岁男性,前交通动脉动脉瘤栓塞术后即刻造影发现左侧大脑前动脉A2段闭塞,为预防脑梗死,急诊开颅取出弹簧圈并完成血栓取栓,恢复血管通畅,最终以动脉瘤夹完成夹闭,术后一个月恢复日常活动。
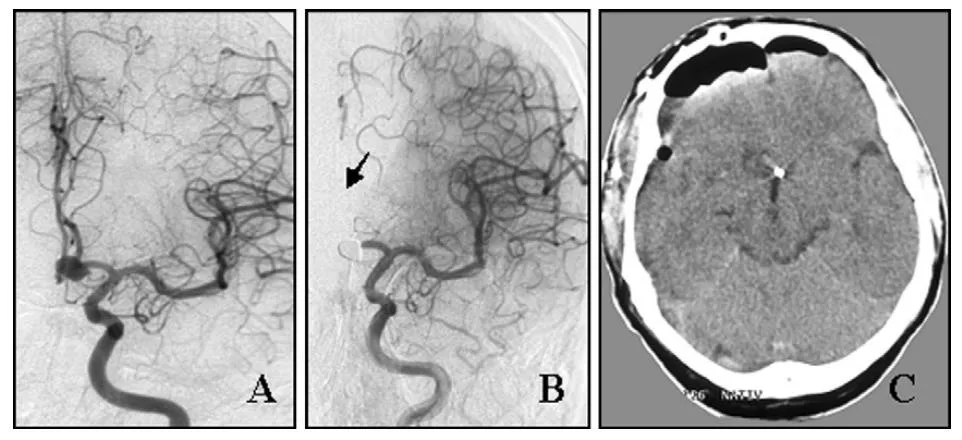
(A)栓塞术前血管造影显示左侧前交通动脉动脉瘤。
(B)栓塞术后即刻血管造影显示动脉瘤致密栓塞,左侧大脑前动脉A2段闭塞。
(C)术后CT扫描未见大脑半球梗死。
另一位37岁女性,小脑后下动脉动脉瘤介入治疗中弹簧圈被迫撤出,随后即刻造影提示小脑后下动脉血栓形成管腔闭塞,急诊经远外侧入路同期完成血管再通和动脉瘤夹闭,术后3个月恢复工作。
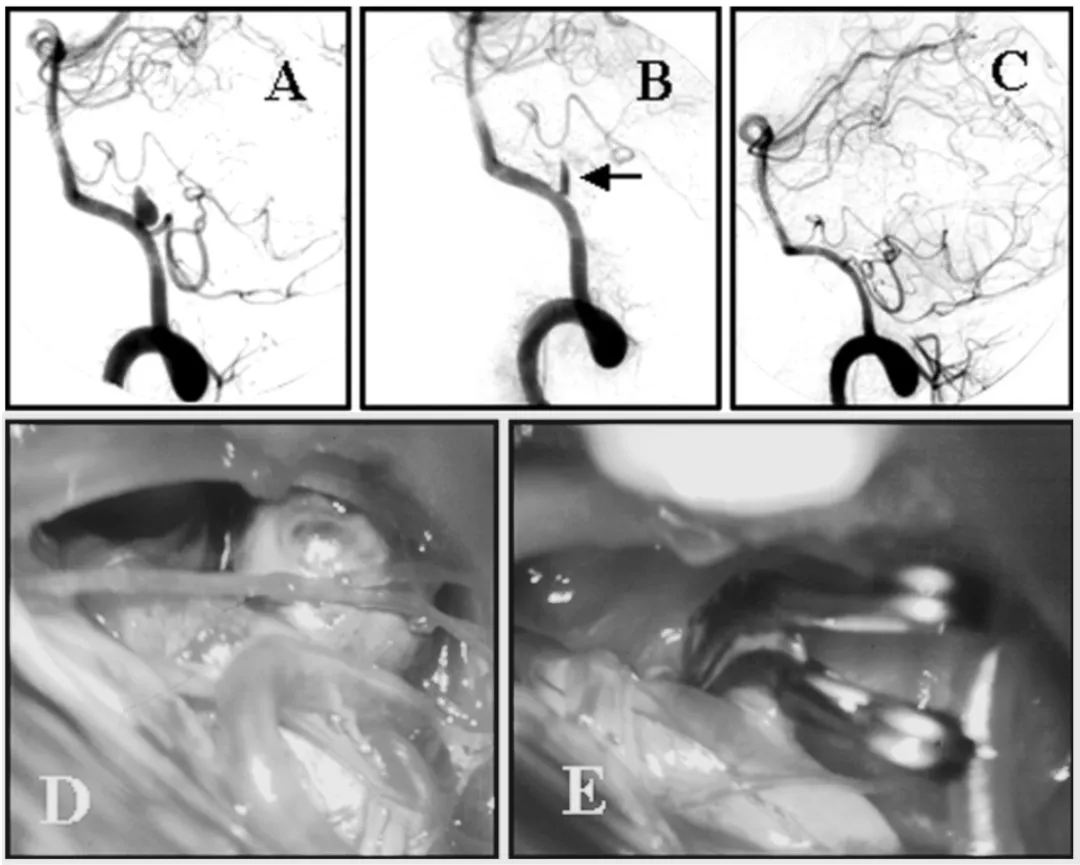
(A)左侧椎动脉数字减影血管造影(DSA)显示椎动脉 - 小脑后下动脉动脉瘤。
(B)栓塞术后即刻血管造影未见左侧小脑后下动脉显影,原因为动脉瘤内血栓形成并蔓延至左侧小脑后下动脉近端(箭头所示)。
(C)动脉瘤夹闭并血栓切除术后血管造影,动脉瘤已完全闭塞。
(D)弹簧圈栓塞失败后,动脉瘤瘤顶被完整血栓填塞扩张。
(E)动脉瘤夹闭并血栓切除术后术中照片。
03 研究结论
这8例手术患者中,6例预后极佳,恢复了正常工作和日常生活;1例视力改善;仅1例因术后脑内血肿遗留右侧偏瘫和偏身感觉减退。全部患者术后造影均证实动脉瘤完全闭塞。
研究提示:尽管介入栓塞已被广泛应用,显微外科手术依然是处理特定情况下既往栓塞动脉瘤的有效手段。外科手术介入的时机严格限于三种场景:介入操作出现急性血管并发症、动脉瘤随时间发生不可忽视的形态变化、以及无可行介入方案且被评估为存在安全隐患。手术在即刻血管再通和占位效应减压方面具有介入无法替代的独特优势。
巴特朗菲教授同时强调,现代神经血管中心应当建立由介入科和神经外科组成的密切协作团队,逐例讨论、制定个体化治疗方案。团队还必须具备随时切换治疗策略的应急能力,一个同时拥有高水平介入和开颅能力的神经血管中心,是患者安全的重要保障。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号