颈动脉是一对血管,颈部两侧各有一条,称为左、右颈总动脉,然后再各分支为颈外动脉(externl carotid artery)和颈内动脉(internal carotid artery)。前者分布至头顶部和颜面部,后者则进入颅内分布至脑和眼眶内。
其中,颈内动脉在寰枕关节腹侧自颈总动脉分出,向前上方延伸经破裂孔入颅腔。经岩下窦入海绵窦,在海绵窦内形成S形弯曲,再向前延伸穿过脑硬膜,分支有后交通支、大脑前和中动脉,参与构成大脑动脉环。
颈动脉负责将血液输送到大脑和头部,而在邻近分叉部的颈内动脉是各颈动脉病变的好发部位。
NO.1颈动脉狭窄
颈动脉狭窄是指颈动脉内壁逐渐变厚、硬化,导致血管腔变窄,从而影响血液流动。颈动脉狭窄可能是由于动脉粥样硬化、炎症、外伤等原因引起的,可能导致脑缺血、脑卒中等严重并发症。
据报道,重度颈动脉狭窄患者,即便采用有效的药物治疗控制,2年内脑缺血事件发生率也高达26%以上,而60%以上的脑梗塞是由于颈动脉狭窄造成,严重的脑梗塞可导致患者残疾甚至死亡。近年来,颈动脉狭窄已经成为危害大脑健康的“杀手”之一。
颈动脉狭窄导致的缺血症状主要包括头晕、记忆力、定向力减退、意识障碍、黑朦、偏侧面部和/或肢体麻木和/或无力、伸舌偏向、言语不利等。

颈动脉狭窄的治疗包括药物治疗、手术治疗、介入治疗。手术治疗主要指颈动脉内膜切除术(CEA),这是目前为数不多可以去除动脉粥样硬化斑块、重建正常管腔和血流的方法,是颈动脉狭窄治疗的“金标准”。
上世纪90年代之后,随着设备和器械的进步,颈动脉支架血管成形术(Carotid Stenting Angioplasty, CAS)逐渐开展和普及。颈动脉支架主要是以血管内介入技术为基础,采用球囊或支架扩张颈动脉的狭窄部位,从而达到重建颈动脉血流的目的。
CASE 01
病史回顾:一名患有慢性肾功能衰竭的 61 岁女性,定期血液透析 20 年,但是她左前臂的内分流器已经闭塞。在重建内分流器之前,需要间歇性通路进行血液透析。血液透析导管将由肾脏外科医生插入患者的右颈内静脉。然而,患者的颈内动脉有中度狭窄迂曲,在多次尝试插入导管后,由于动脉搏动,导管误位到右颈总动脉。患者随后被转诊至神经外科,并通过计算机断层扫描证实导管插入错误。
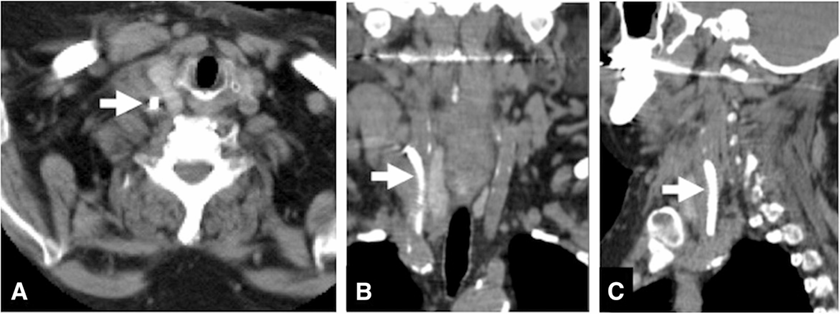
图1: 颈部的计算断层扫描图像显示颈动脉中的血液透析导管(箭头)。
主刀医生:INC国际脑血管手术专家川岛明次教授
术中操作:由于口径大,直接拔除导管风险较大,因此决定通过手术将其拔除。为了预防术中出血,未进行任何抗凝或抗血小板治疗。根据术中检查结果,导管穿过右颈内静脉并插入右颈总动脉(图2A)。术中回声造影未检测到任何动脉血流,由于颈内静脉孔隙较大,因此需要用少量间断缝线进行重建。
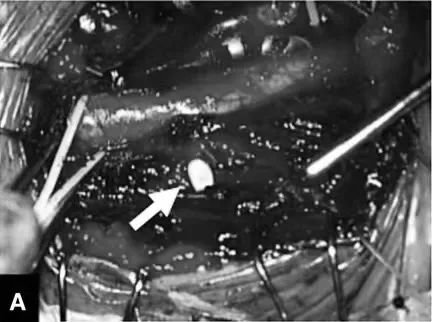
图2A:术中显微镜检查结果,导管(箭头)穿过右颈内静脉并插入右颈总动脉。
当颈内动脉打开时,导管周围形成了一个巨大的血栓,并阻塞了动脉。血栓切除后,确认颈内动脉回流并成功重建颈动脉 (图2B、C)。

图2B、C:颈内动脉闭塞有大血栓(箭头)。
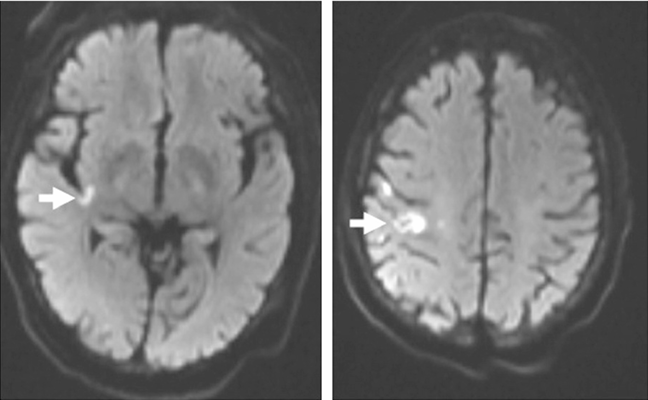
术后情况: 患者无明显的神经功能缺损,但磁共振成像显示右大脑半球多处小梗死。后再行重建内侧分流术,并在门诊部对患者进行随访。
案例分析:大口径套管的动脉误穿可导致气道阻塞伴血肿形成、假性动脉瘤、动静脉瘘和脑卒中。上述病例通过手术,以避免在血液透析导管意外插入颈动脉后 因动脉内血栓形成而发生栓塞性中风。
NO.2颈动脉斑块
颈动脉斑块是指在颈动脉内壁上形成的脂肪、胆固醇等物质沉积物。这些斑块可能破裂,形成血栓,阻塞颈动脉,导致脑缺血或脑卒中,是颈动脉粥样硬化的重要表现。颈动脉斑块的形成与高血压、高血脂、糖尿病、吸烟等因素密切相关。
无症状性颈动脉斑块患者通常没有明显的临床症状,可有头晕或轻度头痛,有症状性颈动脉斑块患者可能出现短暂性脑缺血发作(TIA)、一过性黑蒙、患侧颅内血管导致的轻度或非致残性卒中等症状。
斑块按稳定程度分为稳定和不稳定斑块,后者又称易损性斑块,易损性斑块与缺血性脑卒中的发生显著相关,不稳定斑块是非狭窄性颈动脉斑块患者缺血性脑卒中发生的原因之一。
颈动脉血管重建包括颈动脉内膜切除术(CEA)和颈动脉支架术(CAS),两者的远期结局相似,但CAS围手术期风险相对较高。CAS和CEA构成了良好的互补关系:≥70岁或发病<1周的患者,CEA治疗可减少围手术期风险;而局部放疗后颈动脉狭窄或CEA后再狭窄,则更适合行CAS治疗。血管重建治疗需综合考虑斑块是否稳定、有无症状等因素。
NO.3颈动脉瘤
颈动脉瘤是指颈动脉局部扩张,形成一个囊状或梭形的突出部分,颈动脉瘤可能是先天性的,也可能是后天性的。
这类动脉瘤较少见,多为单侧病变,常由动脉粥样硬化、创伤和感染引起,但动脉硬化为较常见的原因,也可由于手术而引起,特别是经动脉内膜剥脱术后,由于血管壁薄弱所致,或血管移植术后产生吻合口假性动脉瘤。
颈动脉瘤的主要症状是患侧颈部可触及一膨胀性、搏动性肿块,有时可闻及收缩期杂音。当颈动脉瘤影响颅内供血时,可出现不同程度的脑缺血症状;颈动脉瘤增大后,可因肿块压迫而出现吞咽困难、气管移位、呼吸困难;压迫喉返神经时可出现声音嘶哑;压迫交感神经时可出现霍纳综合征。
颈动脉瘤破裂的风险较高,随着瘤体不断增大,压迫邻近组织器官,可能导致严重的出血和生命危险。因此,颈动脉瘤一经确诊应尽快进行治疗。
NO.4颈动脉夹层
颈动脉夹层是指颈动脉内壁出现撕裂,血液可通过颈动脉内膜撕裂口进入内膜与中膜之间或中外膜交界处,使颈动脉壁裂开分为两层,从而引起的颈动脉狭窄或瘤样扩张。
当血肿聚集在动脉内膜和中膜之间可导致动脉管腔狭窄或闭塞;当血肿累及中膜与外膜时则可形成动脉瘤样扩张或者破裂出血。虽然脑动脉夹层仅占缺血性卒中的少部分,但它却是中青年卒中的主要原因之一,仅次于动脉粥样硬化。
病因主要包括颈部外伤、各种颈部运动、感染或某些动脉血管病变(如结缔组织病、高血压、纤维肌发育不良等)。颈动脉夹层患者可出现头痛、颈痛、霍纳综合征、脑缺血或视网膜缺血症状、脑神经麻痹等。颈动脉夹层可能导致血管破裂、血栓形成等严重并发症。

对于颈动脉夹层的治疗可根据病情发展的不同时期而定。急性期治疗包括静脉溶栓(IVT)、机械取栓术,根据2024年美国专家共识,使用阿替普酶或替奈普酶是一种高效的急性缺血性卒中治疗方法,有助于改善功能结局;针对急性大血管闭塞患者则需要进行紧急机械取栓术。
当处于颈动脉夹层的亚急性期,血管内治疗逐渐成为卒中二级预防策略,它可以缓解狭窄、改善血流和低灌注,并防止栓子形成。血管成形术和支架植入术可能相对安全,而且对少数血流受限、药物治疗无效的狭窄患者有益。
INC国际脑血管专家:川岛明次教授

教授擅长脑卒中、烟雾病、颅底肿瘤、面部痉挛/三叉神经痛、颅内血肿、巨大脑动脉瘤、脑动静脉畸形等疾病的治疗,尤其擅长脑血管搭桥、颈内动脉内膜切除术。教授神经外科经验丰富,包括脑血管搭桥手术1300例,其中儿童150例、婴儿12例;脑动脉瘤夹闭手术1000例;脑血管畸形切除术500例;颈内动脉内膜切除术450例;开颅脑瘤切除术280例。擅长颅后窝搭桥术、High-flow Bypass技术等。
参考资料:Kawashima A et. al. Early open surgery for the accidental insertion of a hemodialysis catheter into the carotid artery: a case report. Interdisciplinary Neurosurgery 1 (2014): 94-96.

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号