松果体区位于深部的颅穹窿中央,由松果体和相邻的结构组成。虽然松果体区没有明确的边界,但是它由上方的胼胝体压部,后方的大脑大静脉,下方的四叠体池和顶盖,前方的松果体隐窝和三脑室后部围绕而成。
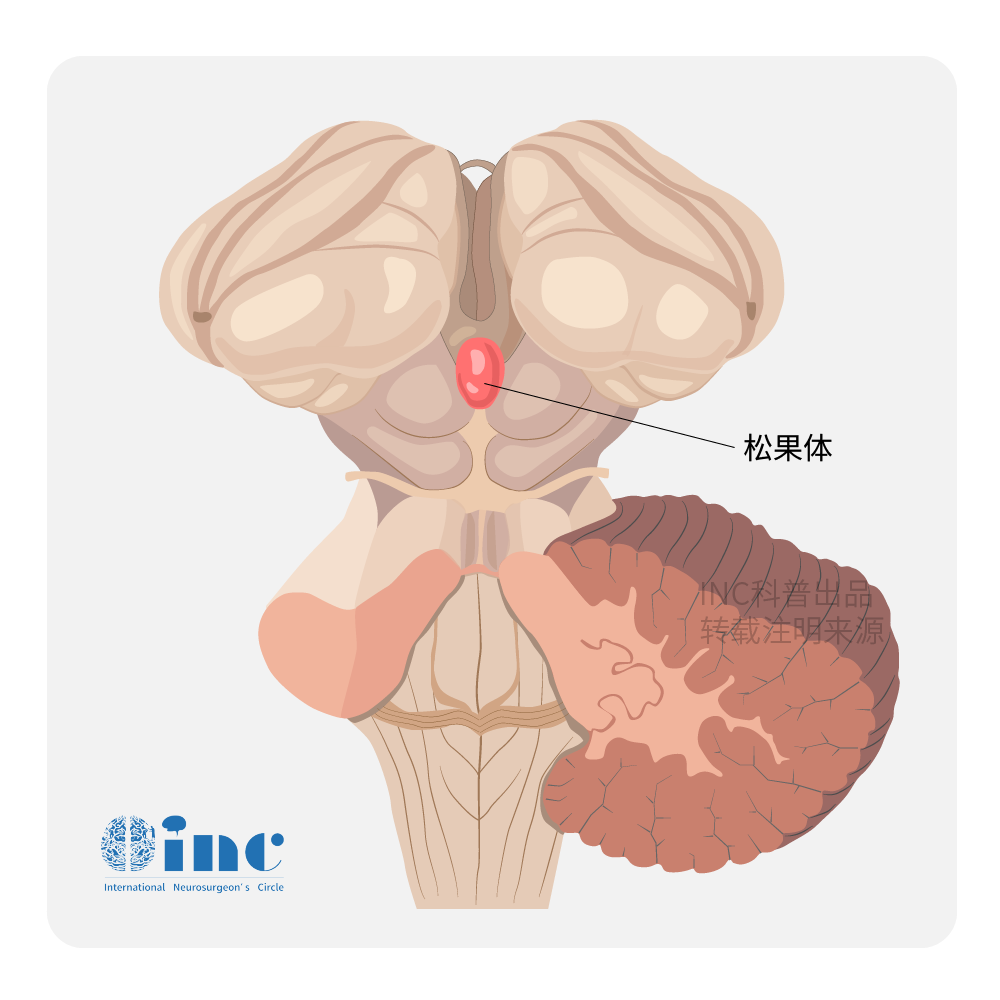
这些结构都可能受到松果体区肿瘤占位效应的影响。值得一提的是,顶盖前方的中脑导水管,可能受到肿瘤占位效应的影响,导致梗阻性脑积水,这是松果体区肿瘤较常见的症状。
松果体区可发生各种各样的病变,包括生殖细胞瘤,松果体实质细胞瘤,胶质细胞瘤和一些不太常见的病变,如脑膜瘤、脂肪瘤、表皮样囊肿、皮样囊肿、松果体囊肿和血管病变。
不同类型的松果体区肿瘤在选择合适的治疗策略上差异很大,从非手术治疗到手术全切肿瘤,但是这些病变难以通过影像学做出精确的诊断。
虽然松果体区肿瘤始终保持低发病风险,但是松果体区及其相邻的重要神经血管结构的位置深在、病理表现的异质性以及难以获得可靠的术前诊断都使手术处理松果体区肿瘤成为独特的挑战。
松果体区肿瘤分类及预后
松果体区瘤种复杂,以生殖源性肿瘤和松果体区实质细胞瘤较为多见,占松果体区肿瘤70%以上,其他少见的肿瘤包括脑膜瘤、表皮样囊肿、黑色瘤及转移瘤等。
临床表现:几乎全部病人出现症状时均有脑积水,引起头痛、呕吐、嗜睡、记忆障碍、婴儿头围异常增大和癫痫发作等典型症状和体征。可出现帕里诺综合征或中脑导水管综合征。患绒毛膜癌和生殖细胞瘤的男童,由于肿瘤中的合体滋养层细胞能够向脑脊液中分泌β-hCG,产生类黄体生成素的作用,故而发生性早熟。鞍上:尿崩症、视力受损以及全垂体功能减退症构成“三联征”。
脑脊液种植引起的脱落转移灶能够引起神经根病变和(或)脊髓病变。
起源于松果体的大部分肿瘤,在组织学上分为以下3类:①生殖细胞肿瘤;②松果体实质肿瘤;③胶质瘤,前两种较常见。
2021版WHO的CNS肿瘤分类认定了5种松果体肿瘤:
●松果体细胞瘤(1级)
●中分化松果体实质肿瘤(2级或3级)
●松果体区乳头状肿瘤(papillary tumor of the pineal region,PTPR)(2级或3级)
●松果体母细胞瘤(4级)
●松果体区促纤维增生性黏液样肿瘤,SMARCB1突变型(暂定)
松果体细胞瘤(WHOⅠ级)
松果体实质的一种少见的、高度分化的WHOⅠ级肿瘤,由统一的花环状的松果体细胞瘤细胞和(或)具有神经节分化的多形性细胞构成。通常会影响成年人(诊断时的平均年龄:43岁)。约占全部松果体实质肿瘤的20%。仅在松果体中发现。不会发生播散或浸润。
松果体细胞瘤预后:5年生存率是86%~91%
影像特征
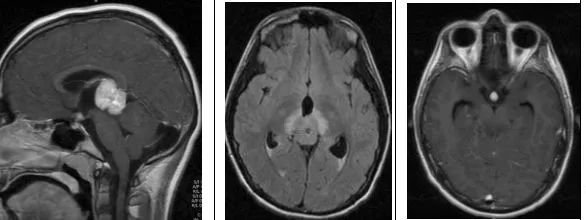
矢状位及横断位T1WI+C示松果体区明显强化肿块,鞍上也可见小的强化肿块;横断位T2WI+FLAIR示松果体区高信号肿块伴周围水肿。
松果体母细胞瘤(WHO IV级)
一种恶性(WHO IV级)低分化胚胎性松果体肿瘤。小而不成熟的神经上皮细胞排列成片状,这些细胞具有高核质比,细胞核浓染,缺乏细胞质。Ki-67指数高(>20%)。约占松果体肿瘤的35%。诊断时病人的平均年龄(17.8岁)比恶性程度低的肿瘤病人的平均年龄小。临床过程具有侵袭性。脑脊液转移常见。X射线放射治疗(XRT)似乎是一种有用的手术辅助疗法。
松果体母细胞瘤(WHO IV级)预后:报道的中位生存期近期的研究为4.1~8.7年和5年生存期(10%-81%)差异很大。
不良的预后因素包括:
·诊断时存在播散【通过脑液细胞学检查和(或)髓MRI证实】。
·病人年龄小。
·手术部分切除。
影像特征
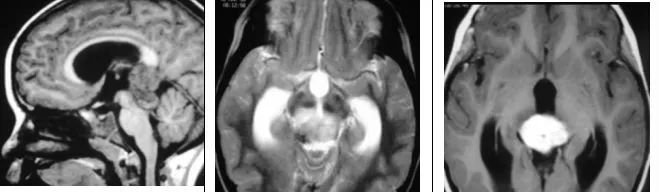
12岁儿童,矢状位T1WI示松果体区低信号肿块,横断位T2WI示一高信号肿块右份伴局灶性低信号,代表钙化,注意与病灶相关的脑积水;横断位及矢状位T1WI+C示明显强化肿块
中分化松果体实质肿瘤(WHOⅡ级或Ⅲ级)
一种具有不同程度的临床和生物学行为的松果体肿瘤,恶性程度介于松果体细胞瘤和松果体母细胞瘤之间,由单一形态的圆形细胞组成,看起来比松果体母细胞瘤分化程度更高,排列成片状或小叶状。生物学行为的范围从WHOⅡ级到Ⅲ级,但是尚未确定合格的组织学标准。诊断时的平均年龄为41岁。低级别的病变表现出频繁的局部复发和延迟复发,较高级别的病变可能会产生颅脑脊髓转移。Ki-67指数也是多变的。
中分化松果体实质肿瘤(WHOⅡ级或Ⅲ级)预后:5年生存率是39%~74%。
影像特征
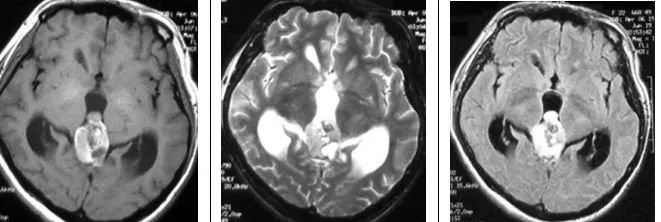
横断位T1WI示松果体区高信号肿块,T2WI呈高信号,T21WI+FLAIR呈高信号,T1WI+C示部分强化
松果体区乳头状肿瘤
一种位于松果体区的神经上皮性肿瘤,具有上皮样细胞组成的乳头状和实性区域,对细胞角蛋白(特别是CK18)具有免疫反应性。影响儿童和成人(诊断时的平均年龄:35岁)。生物学行为的范围从WHOⅡ级到Ⅲ级级,但是尚未确定合格的组织学标准。复发常见,但脊髓转移少见。
松果体区乳头状肿瘤预后:5年和10年生存率均为73%。
INC巴特朗菲教授松果体区肿瘤经典案例
作为神经外科领域较为擅长脑干、丘脑、基底节区、胼胝体、脊髓、松果体等复杂位置肿瘤手术切除的专家,德国巴特朗菲教授以其高超的手术技术和30多年的临床经验而备受患者推崇。针对松果体肿瘤,巴特朗菲教授也有相当丰富的成功案例,以下五则为巴特朗菲教授松果体区肿瘤精选案例,案例1-案例3为2023年巴教授中国行期间,于首都医科大学附属北京天坛医院松果体区肿瘤患者成功手术案例。
2023年,INC国际神经外科医生集团旗下国际神经外科顾问团(WANG)成员、国际神经外科联合会(WFNS)教育与技术委员会前主席、首都医科大学附属北京天坛医院外籍专家巴特朗菲教授两度来到北京天坛医院进行了学术交流,这不仅切实为患者带来了益处,更为中外神经外科领域更高质量更深合作、更大发展作出新的更大贡献!中外专家同台手术,通过手术示范、案例探讨,就疑难脑瘤手术技术的进展进行深入交流。默契合作之下,共同点亮了多个疑难脑瘤患者新的希望。
CASE 1:36岁女性-松果体区占位手术
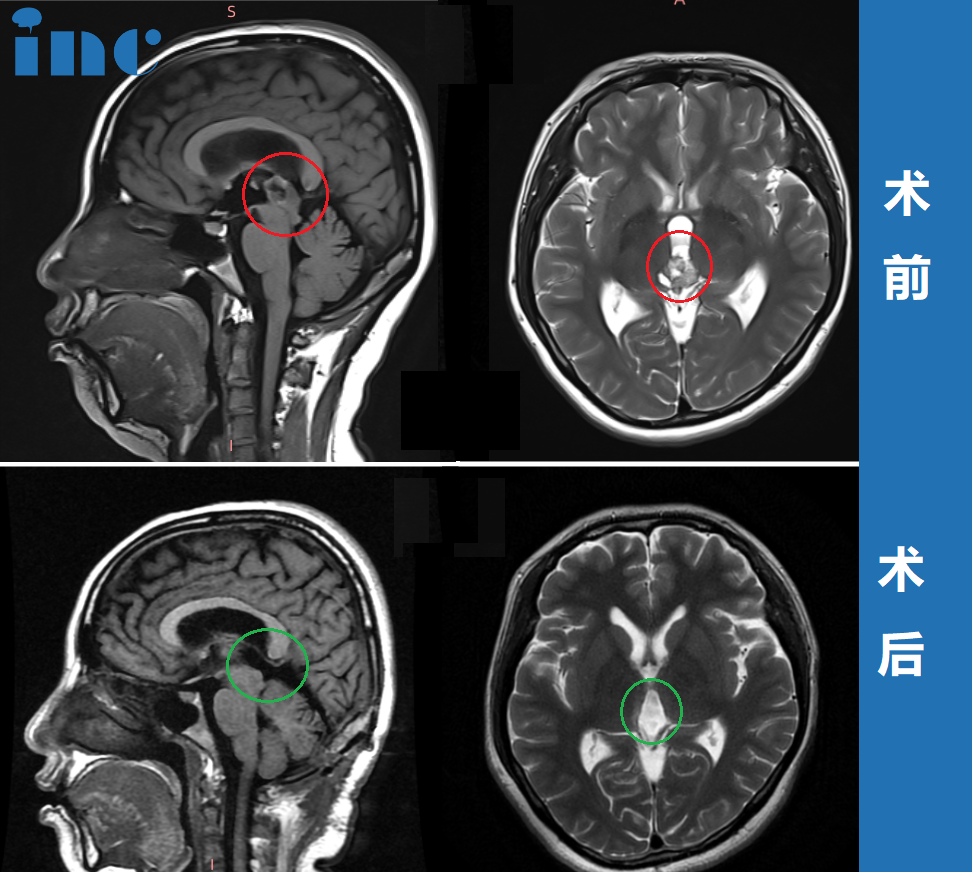
病史摘要:晴晴在2021年11月因鼻炎进行颅脑CT检查,显示松果体占位性病变,当时大小为16*15*12mm,无特别神经功能障碍,随后进行颅脑核磁MRI,医生建议先观察3个月。观察结束后进行复查,建议手术治疗并告知相关风险。考虑到手术风险,晴晴选择继续保守治疗。2022年9月再次复查,肿瘤伴幕上脑积水。除了偶有眩晕、脑涨,其他症状并不明显,晴晴还是选择了保守。2023年3月再次复查时,肿瘤竟然长大了18*18*15mm,并出现幕上脑积水。临床症状不变化,医生建议再持续观察3-6月,但需要手术治疗。
手术过程:2023年6月,首都医科大学附属北京天坛医院正式引进INC德国巴特朗菲教授作为其神经外科外籍专家,一次和天坛医院国际部专家的合作也无比顺利。在天坛医院手术团队的配合下,巴教授成功主刀完成这台疑难脑肿瘤示范教学手术,手术顺利全切肿瘤。
术后情况:术后即清醒,无新发神经损伤。术后1周后,术后病理结果为WHO2-3级中分化松果体实质肿瘤,根据巴教授建议患者及时进行放化疗,巴教授及时顺利全切手术为后续放化疗争取到了更好的结果。
CASE 2:16岁男孩-松果体占位性病变
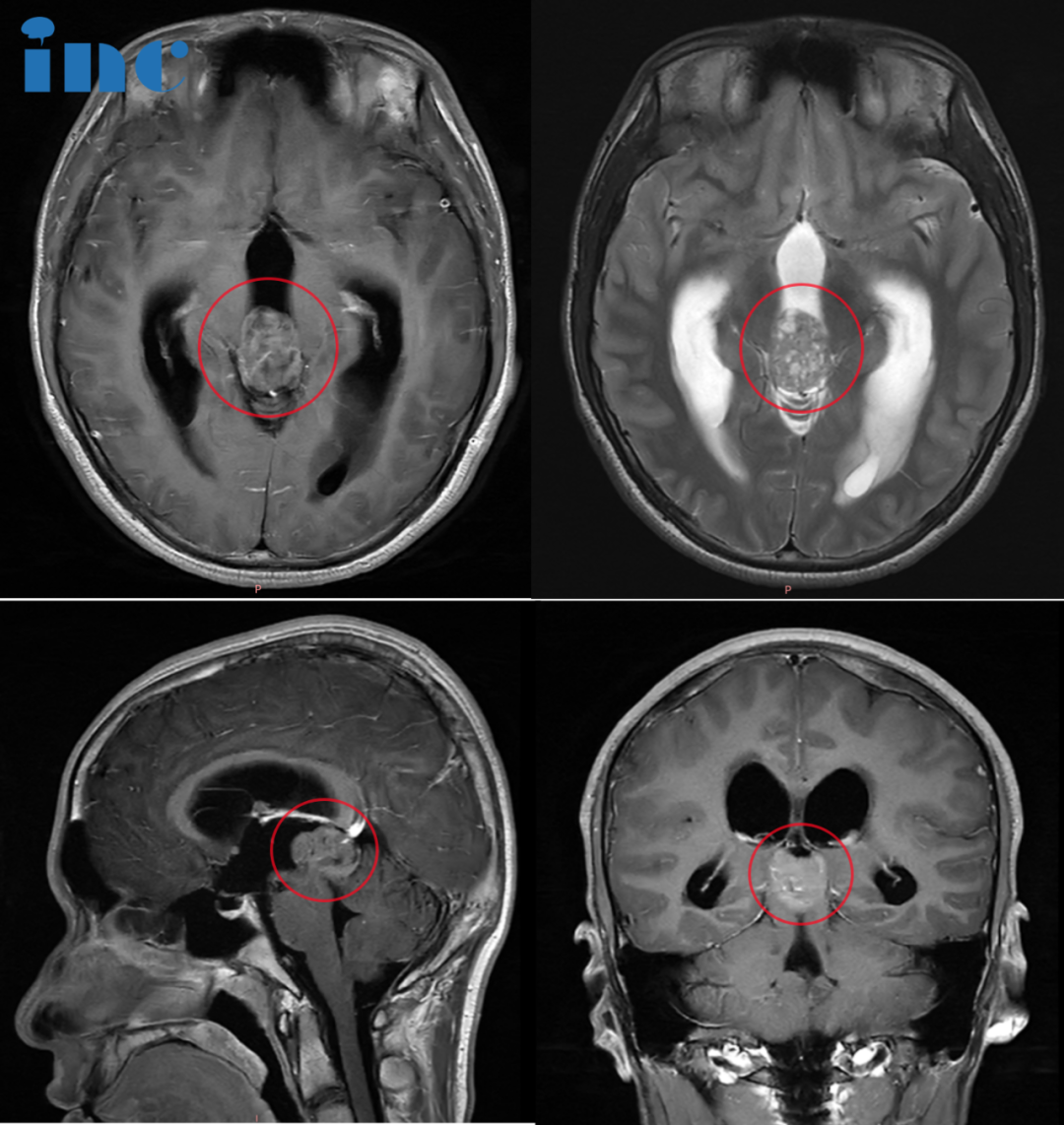
病史摘要:16岁的年纪,生龙活虎,热爱运动,阳光向上,霖霖却已经有着6年病史。处在人生的关键阶段却罹患松果体病变性占位,父母不敢掉以轻心,然而就医的结果却还是建议保守治疗,且手术风险大。孩子就像小树,根系健康发达有力,树干强壮,才会枝繁叶茂。为了防止肿瘤进一步对霖霖造成更大的伤害,为了孩子余下的人生,他们选择了INC巴特朗菲教授中国疑难脑瘤示范手术。这是一家人商定下的较优选择。
手术过程:2023年11月2日,巴教授中国疑难示范手术期间,在首都医科大学附属北京天坛医院手术团队的配合下,巴教授成功主刀完成霖霖的疑难脑肿瘤示范教学手术,手术顺利全切肿瘤。坚强的霖霖也一直勇敢面对,本次手术的顺利完成让这位对未来充满美好憧憬的男孩重新获得了希望,这也是他人生中重要的转折点。
术后情况:术后一天霖霖已经转入普通病房,整体状态良好。术后两周,霖霖顺利出院回到家里。巴教授在视频随访中,也给出了的评估及建议表示霖霖病理如果确定为生殖细胞瘤的话,全切后进行辅助治疗预后好,特别是对于年轻人来说。后期放化疗结合的话,几年内都不会发生复发。而霖霖术后的生活也不需要太大的限制,在术后一个月以后就能逐步回归正常生活。
CASE 3:6岁男孩-松果体占位性病变
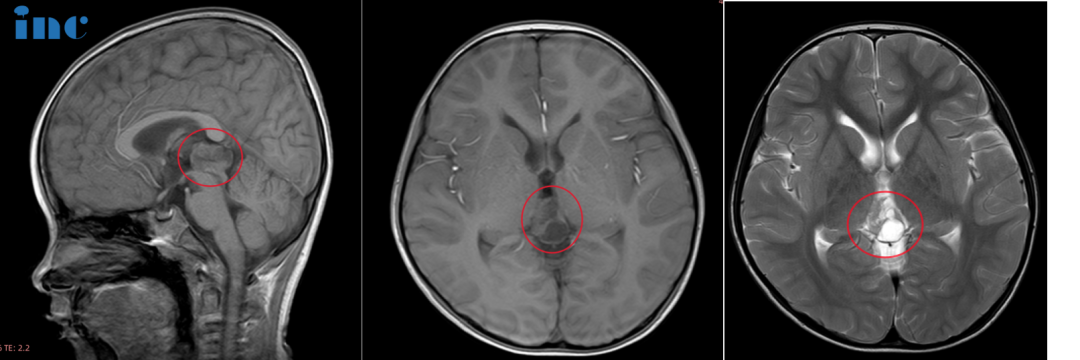
病史摘要:6岁的鑫鑫,2021年由于意外摔破头皮就诊,CT检查后居然发现松果体区阴影和部分钙化灶,进一步进行MRI见检查后,发现22*14*17mm病灶。鑫鑫父母回想此前孩子确实有身高发育缓慢,腿部量不足以及偶尔走路不稳易绊倒等情况。检查出病灶后鑫鑫进行定期复查,鑫鑫激素检查水平正常,期间病灶有变化。2023年7月MRI结果提示病灶大小:25*19*15mm。国内医生建议尽量手术切除,由于两年期间形态变化不大,也可以继续保守治疗。但是患儿的状态并不太好,睡眠不稳、逻辑理解能力较差、记忆力也出现问题以及系列心理上的问题……孩子还小,成长的道路还很长,鑫鑫父母希望能给孩子找到更好的治疗,早日解决孩子的这些问题。
手术过程:北京时间10月31日,巴教授中国疑难示范手术期间,在首都医科大学附属北京天坛医院巴教授顺利为鑫鑫成功顺利全切手术,术后功能无影像。ICU外,巴教授为当天接受示范手术的鑫鑫父母交流孩子的状态。教授开心地说道:“Leg lay is okay,and everything is good.(腿没有问题,孩子状况很好)。”天坛医院的神经外科医生也激动,为鑫鑫点赞:小伙子棒。
术后情况:手术后1天转入普通病房,父母告诉巴教授孩子很好,现在能吃饭、能说话、身上也不疼痛。鑫鑫还能捏住巴教授的大手,四肢活动正常,一旁的父母高兴。术后2天查房,鑫鑫用英语说出自己较喜欢的玩具坦克:“Tank!”,身边的爸爸妈妈都笑开了花。
CASE 4:40岁女士-松果体肿瘤
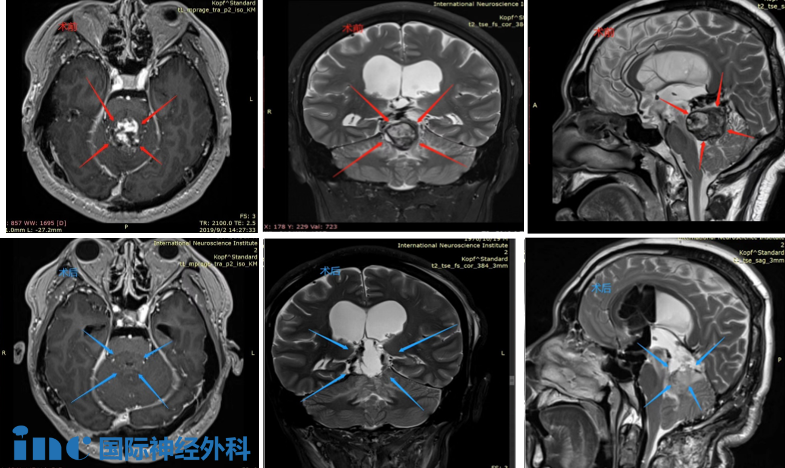
术前(红色):在松果体区域显示出对比度增强的团块,并向下延伸到四脑室。脑干出现水肿。
术后(蓝色):松果体肿瘤被完整切除,无严重神经功能损伤(术后影像为术中磁共振检查时的瘤腔填充物)
病史摘要:40多岁秦女士,头晕、双眼复视,被发现有“松果体及四脑室占位”,4年间辗转治疗,症状仍无缓解,出现肢体无力等。经历了数次伽马刀及立体定向放射外科治疗,症状反而加重,又出现了走路不稳、视力下降、脑积水等其他更多症状。行“松果体区肿瘤切除术”,但只有小部分肿瘤得到切除,术后症状未见明显好转,并逐渐恶化加重。
手术入路:使用小脑幕上、幕下联合入路来到达肿瘤区域实现全切除
术后情况:术后2天即拔除气管,自主呼吸正常,身体体征正常,迁出ICU,复视好转。术后5天在陪同下床康复锻炼,头晕明显好转,肌力好转。术后18天顺利出院,无新发神经功能缺损。
更多案例详情点击阅读:4年内多次放化疗及手术失败,较大松果体肿瘤德国专家如何顺利全切?
CASE 5:8岁男孩-松果体肿瘤
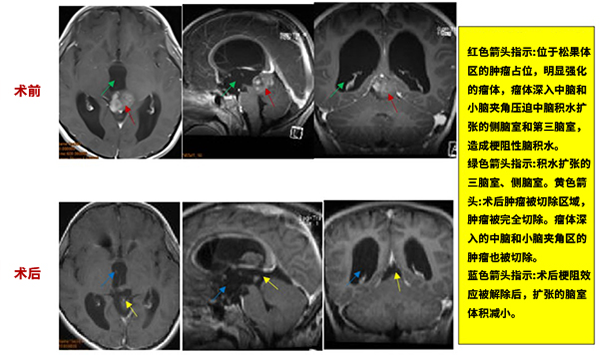
病史摘要:8岁男童出现头痛、眼球运动障碍等症状,经磁共振检查结果为“松果体区占位合并幕上梗阻性脑积水”。脑脊液分流加辅助放化疗半年后,早期症状并无好转。巴教授顺利全切。
手术过程:术中,患者俯卧位,后正中头皮切口,经幕上、幕下联合入路,肿瘤得以全切除,且尽力减少了组织的损伤,对预防后期肿瘤的复发起到了较大作用。
术后情况:术后一天患者清醒,术后ICU观察两天,术后一般情况好,无明显并发症,顺利出院。患儿的各种症状全都消失,恢复了正常机体功能,近期复查时肿瘤也并无增长。
总结
松果体区肿瘤病理类型多样,治疗方式各异,但万变不离其宗,其原则依旧是尽可能地减小肿瘤面积,控制其生长,从而尽可能获得长期生存。选择技术过硬和临床经验丰富的神经外科专家获取更科学、合适的治疗策略,将使治疗效果事半功倍,这包括适合患者的手术入路、体位,确认好相关的术中注意事项,尽可能地在避免各类手术并发症的前提下全切肿瘤。
巴特朗菲教授所在的INC国际神经外科顾问团是由国际各发达国家神经外科教授联合组成的医生集团,其成员教授均在各自领域对国际神经外科做出过较大贡献,其手术经验和技术能力均有很高的学术地位。国内脑干、丘脑、胼胝体、脊髓、松果体区等复杂位置的脑肿瘤及脑血管病变患者,若想寻求国际上更高质量、更大范围的顺利手术切除方案,可选择远程咨询INC国际教授。
参考资料:
1、《神经外科手册九版》(Handbook of Neurosurgery-9 Edition)
2、松果体占位.UpToDate临床顾问.http://112.2.34.14:9095/contents/zh-Hans/pineal-gland-masses?search=%E6%9D%BE%E6%9E%9C%E4%BD%93&source=search_result&selectedTitle=1~35&usage_type=default&display_rank=1#H19...

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号