对于神经外科疾病患者而言,能够在发病初期获得明确诊断并接受规范治疗实属幸运。然而,更多患者自确诊伊始便面临诸多挑战:肿瘤性质难以明确、手术风险居高不下,若不进行手术干预,病情又存在持续进展的风险。
近日,数名罹患疑难神经外科疾病的患者通过INC国际神经外科医生集团,向巴特朗菲教授寻求手术治疗方案。患者们表达了“教授,我期待您为我手术,我信任您”的深切嘱托。
这些患者年龄各异、诊断不同,却遭遇相似的困境:辗转多家医疗机构后,获得的建议多为“手术风险过高不宜进行”或“建议继续观察等待”,而病情在等待过程中却逐渐加重。

病例一:T11-T12脊髓肿瘤观察近三年,从独立行走到行动困难
一位年过六旬的患者,脊髓肿瘤被建议“观察”近三年,其行动能力从独立行走衰退至需依赖助行器,肌力水平由正常下降至3级。
2023年年中,时年60岁的宋先生经检查发现T11-T12节段存在脊髓内囊肿。在接诊医生的建议下,他选择了保守观察的治疗策略。令人未曾预料的是,这一良性囊肿的病情后续出现了显著变化。自2023年底开始,宋先生逐渐出现下半身疼痛、排便功能异常等症状。进入2024年初,上述症状持续加重,宋先生站立时出现不稳,独立行走亦无法完成,然而医生仍表示手术风险过高。
此时的宋先生已无法继续等待,影像学检查显示占位性病变大小已达1.0×0.8×5.5厘米。他躯体疼痛剧烈,睡眠质量严重下降,日常活动能力进一步恶化。
巴特朗菲教授评估后指出,首要步骤是实施手术,通过椎管减压处理,同时能够明确具体病理诊断,从而为后续治疗方案的制定提供指导。从长期功能恢复的角度评估,教授对预后持乐观预期。
脊髓解剖学提示,其全长共划分为31个节段:包括8个颈节、12个胸节、5个腰节、5个骶节及1个尾节。其中,胸髓(T3至T12节段)是脊髓中最长且血液供应相对较差的部位,因而也最易受到损伤。当胸髓发生横贯性损害时,患者双上肢功能可保持正常,但双下肢会出现上运动神经元性瘫痪(即截瘫)。病变平面以下的各种感觉会缺失,并伴有排尿排便功能障碍、出汗异常,常合并受损节段相应胸腹部的根性神经痛和/或束带感。
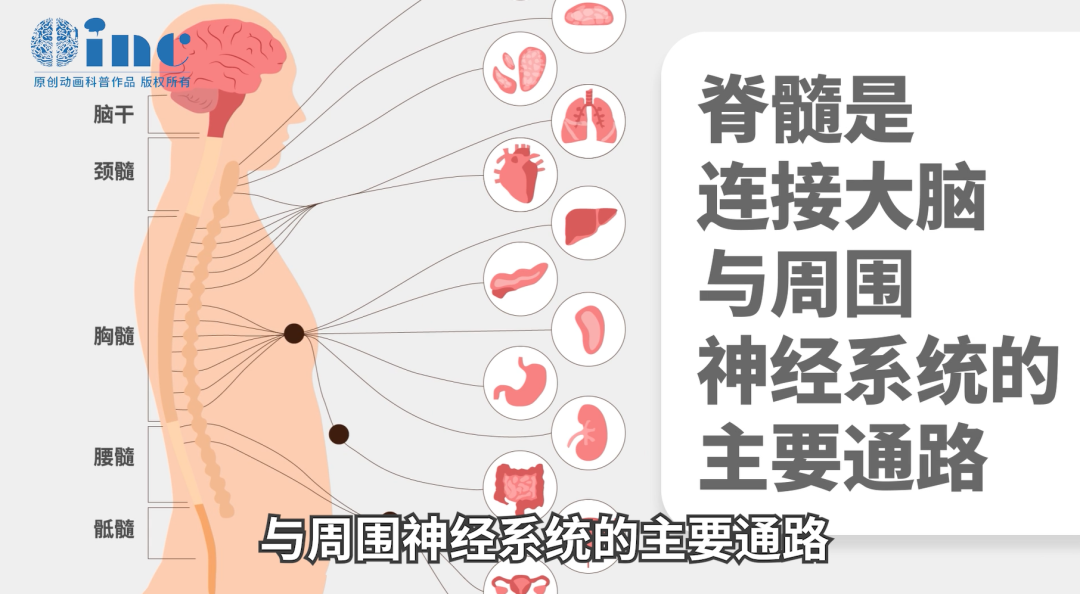
图示显示,脊髓作为连接大脑与周围神经系统的主要通路,其内部密布31个脊髓神经节以及来自脑干的四条主要运动神经束。
病例二:松果体区胶质瘤伴梗阻性脑积水,活检意义与手术损伤风险探讨
一位35岁的工程师,所患疾病的手术治疗可能导致智力、记忆力受损,以及偏瘫等肢体功能障碍。
2026年3月底,李先生突发喷射性呕吐、剧烈头痛等症状,影像学检查发现其第三脑室后部存在异常信号,病灶大小约为26×32×29毫米。随后,他接受了第三脑室造瘘术,同期进行了病灶活检。病理学检查结果显示为松果体胶质细胞性肿瘤。鉴于EE形态可见核分裂象、假栅栏状坏死以及Ki-67(增殖指数达10%)较高,病理诊断倾向于考虑为高级别肿瘤。
一个更为关键的发现来自巴特朗菲教授对其2017年至今系列影像的深入研究。教授指出:“综合2017年以来的核磁共振影像分析,肿瘤最原发的部位位于左侧丘脑,并非起源于中脑或松果体区域。活检仅能获取肿瘤总体积的1%至2%的组织样本,后续即便联合化疗,亦无法阻止肿瘤的恶变进程。对于您目前的病情而言,手术切除才是关键的治疗手段。”
令人震惊的是,这个肿瘤在他颅内悄然存在了至少九年之久,直至一次急性发病才被发现。面对如此复杂的病情,李先生最为担忧的是:手术是否会对其智力、记忆力造成损害,以及是否会导致偏瘫等肢体功能障碍?毕竟,他从事研发相关工作,对认知功能和肢体协调能力有着极高的要求。
巴特朗菲教授表示:“我接诊并成功手术过大量该区域病例,其中不少肿瘤体积比您这个更大,术后预后都非常理想,效果良好。脑干这个区域的肿瘤手术,极度依赖精准的手术操作技术。您可以查阅我的学术发表记录,我曾专门发表过关于脑干胶质瘤的专业研究论文。”

内容涉及成人脑干胶质瘤的手术治疗历史、现状及疗效分析。
内容包含第13章“髓质肿瘤的手术入路”,作者为Helmut Bertalanffy等人,并列出了cIMPACT-NOW、CSF、CT、DIPG、DMG、GG、GTR、IDH、MAPK、MRI、NTR、PA、PET、PICA等专业术语缩写。
病例三:中脑顶盖占位性病变伴脑积水,多方评估下的治疗决策困境
一名3岁患儿,因摔倒后头晕进行检查,结果提示四叠体、相邻中脑、右侧丘脑局部存在占位性病变;中脑导水管变窄,幕上脑室扩张,伴少许室旁水肿。
此后一个月内,患儿家长带着孩子辗转于多家医院,得到的治疗建议却各不相同:
-
有医生建议应尽快处理脑积水,占位性病变可暂缓观察,建议实施第三脑室造瘘(ETV)手术。
-
有医院诊断中脑顶盖星形细胞瘤可能性大,不建议立即进行造瘘手术和肿瘤切除,建议继续观察。
-
有建议在年内完成造瘘手术,后期若肿瘤增大,可通过造瘘口进行部分切除,但不建议全切,因风险较大,易造成神经功能损伤。
-
也有医生直接表示术后易发生偏瘫等情况,让家长谨慎考虑、自担风险,但强调脑积水需尽快处理。
患儿目前仅表现为一过性视力模糊和习惯性挤左眼的动作,症状看似轻微。然而,面对截然不同的医疗建议,家长陷入了巨大的迷茫与焦虑之中。
巴特朗菲教授评估后认为,该病例具有明确的手术指征。因为局部占位效应已导致导水管梗阻,并存在发生梗阻性脑积水的风险。进行脑室造口术(ETV)可以作为一种选择;但如果患儿能够在近期接受手术,则无需进行ETV;而放置脑室腹腔分流(VP分流)将是一个非常不利的选择,因为患儿可能会因此终身依赖分流装置。直接进行手术干预,通过肿瘤切除和导水管的完全再通,同样可以恢复正常的脑脊液循环。
内容大意:教授认为因占位效应导致导水管梗阻并有发生梗阻性脑积水的风险,手术指征明确。ETV可作为选项,但若近期手术则不需要。VP分流是非常糟糕的选择。手术切除肿瘤并再通导水管可恢复脑脊液循环。
当家长进一步追问,是否存在某个临界点或特定症状的出现,可以作为决定手术或继续观察的关键阈值时,巴特朗菲教授明确表示:并不存在所谓的关键阈值。基于我已诊治并手术过大量具有类似病史和MRI表现的患者,我只能建议选择手术,因为这是对患儿最有利的选择。等待并非解决方案,只是将问题推迟到未来,并可能因肿瘤进展或恶性转化而使预后变差。而且,年龄越小的儿童,其神经功能恢复的潜力通常越好!
专家视角与经验传承
尽管上述三位疑难病例患者目前面临着各自不同的困境,但对于巴特朗菲教授而言,他们的病情远未陷入真正的绝境。这份信心源于教授四十载丰富的临床经验以及精湛的外科技艺。
在近期的专访中,中国锁孔微创手术技术的重要奠基人与推动者、苏州大学附属第二医院(核工业总医院)神经外科主任兰青教授如此称赞巴特朗菲教授:巴特朗菲教授面对脑干、颅底等高难度病变,技术娴熟、肿瘤全切率高,以其强大的解剖学功底突破手术禁区,让我对深部复杂区域的手术治疗有了新的认知。
在过往的咨询案例中,许多罹患复杂神经外科疾病的患者勇敢地选择了手术治疗,并最终迎来了崭新的生活。我们也希望,更多的家庭在面对疾病时能够找到属于自己的转机。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号