较大功能区胶质瘤经过规范手术、放化疗后,病灶完全消失了?病人几乎无症状,患较大脑胶质瘤竟然消失了?没有并发症、肿瘤消失?原本1年生存期50%概率、2年生存期5%概率的脑瘤患者,现代医学手术真的可以做到这样“更好”效果吗?病人有什么特点呢?又如何评价这样效果?
在INC的病人中就有着这样一位不同的幸运的病人,25岁的颖颖是家里(化名)是家里的骄傲,刚考上了研究生,期间反复有头痛不适,后检查发现竟然发现脑子长瘤,考虑功能区较大脑胶质瘤,侵犯脑干多多范围,手术难度较大,这是多么大的打击,本该是这样风华正茂的年纪,病人及其家属绝望之中四处求医,后经inc国际多名教授咨询后、国内综合治疗病灶获得完全缓解,接下来一文详细解析。
(图自www.nature.com)
青春女孩与胶质瘤的“胜利一战”
胶质瘤是较常见的脑瘤,具有发病多样化、侵袭性强、容易复发等特点。弥漫性中线胶质瘤是发生于脑中线结构区的侵袭性恶性肿瘤,病变发生部位多从脑桥三脑室到下丘脑等等,人体中线轴发生病变;年龄上总体年轻化,儿童和青壮年居多,个别有大龄患者;WHO分级,Ⅳ级较多,Ⅱ级和Ⅲ级也有少数。WHO把弥漫性中线胶质瘤归为Ⅳ级,其恶性程度、弥漫、扩散能力等决定了预后是不理想的,研究显示H3 K27M突变型胶质瘤约,中位总生存期(mOS)仅10-14个月。
那在这场抗癌战争中,医生如何利用现代治疗手段如手术、放疗、化疗达到好的疗效呢,手术刀如"冷兵器",化疗便是"生化武器",放疗如"现代反恐技术",他们的强强联合在胶质瘤上可以发挥怎样的功效呢?
该患者较大丘脑弥漫中线胶质瘤经过手术和放化疗的综合治疗预后良好的经典案例,该患者胶质瘤位置复杂,手术风险较大,为追求更佳治疗,于2020年2月起至今先后多次远程咨询INC国际神经外科顾问团成员德国Helmut Bertalanffy(巴特朗菲)教授,教授考虑到当时严重的疫情因素,建议其不要因为疫情耽误治疗,建议国内尽快进行“病理活检+放化疗”。幸运的是,经INC患者经过国内专家手术活检、VP分流、放疗同步化疗后病情稳定,病灶迅速得到控制,且症状病情完全没有恶化,生活如常,治疗后3月后月复查MR,影像病灶达到完全缓解。治疗约18月后,复查病灶MR影像病灶仍为完全缓解,无头痛、复视、呕吐、右手麻木等不适,生活完全正常。
上海华山医院多学科治疗MDT团队与苏州大学附属一医院也就患者的治疗效果进行了详细的病例讨论和,由此可见患者的治疗策略和效果是深得国内外专家赞赏的,当然能取得这样的治疗效果背后的原因还很需要进一步深度的研究。
病人详细病史及咨询介绍
患者情况:25岁,研究生,女性,反复头痛、呕吐伴复视、右手拇食指麻木1月,就医MRI示:脑干、左侧丘脑、基底节区、侧脑室旁信号异常,考虑胶质瘤机会大,脑积水。
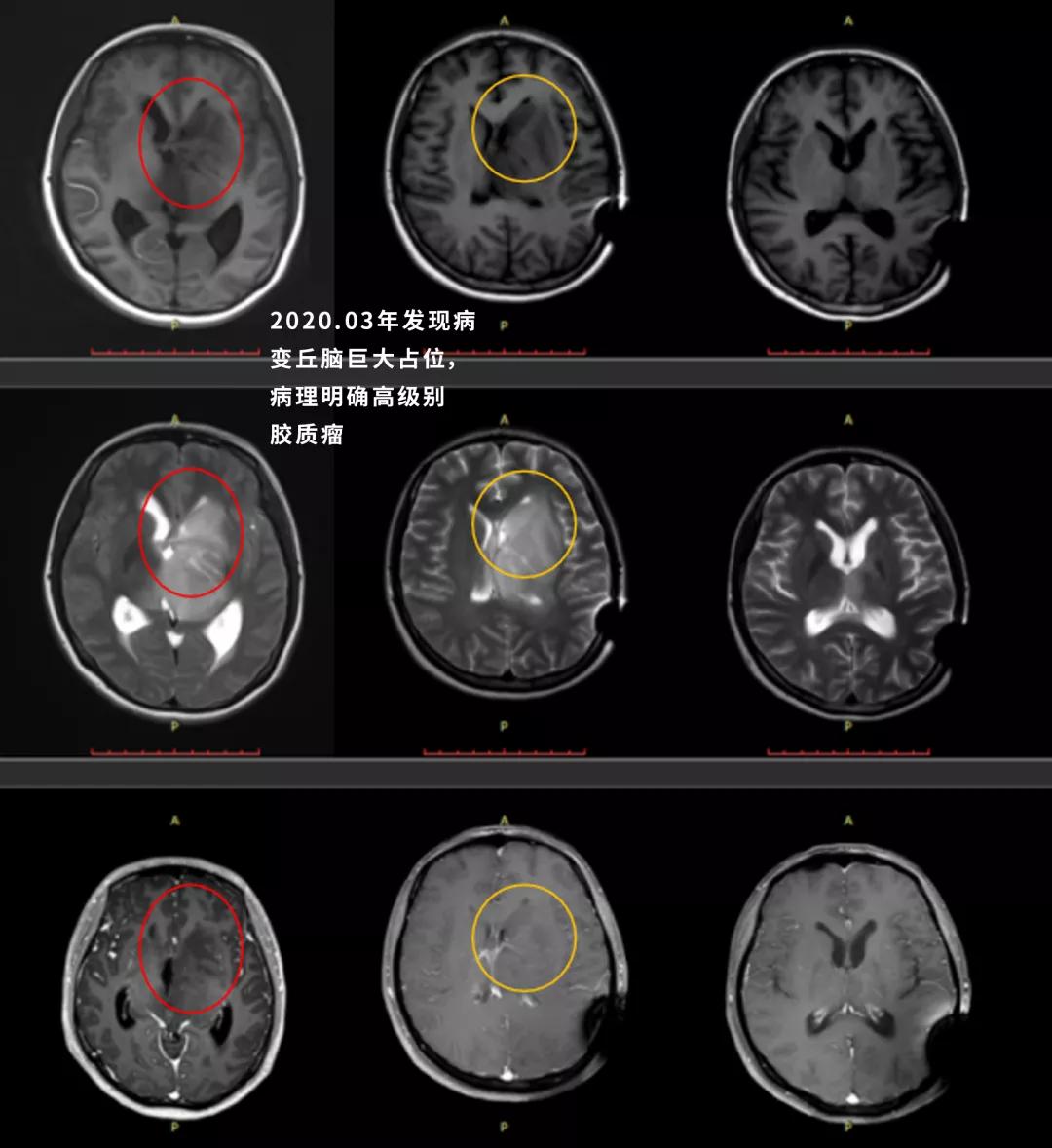
患者术前MR影像
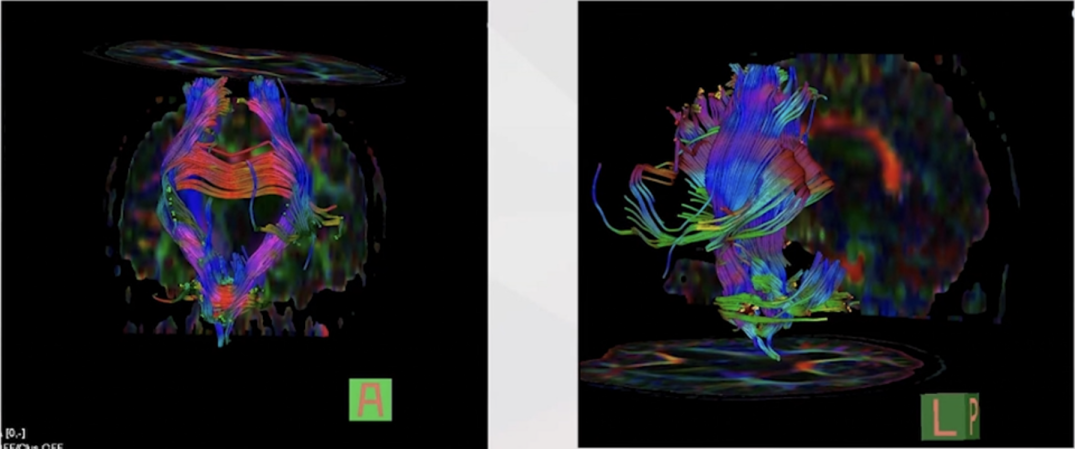
患者DTI影像未见异常
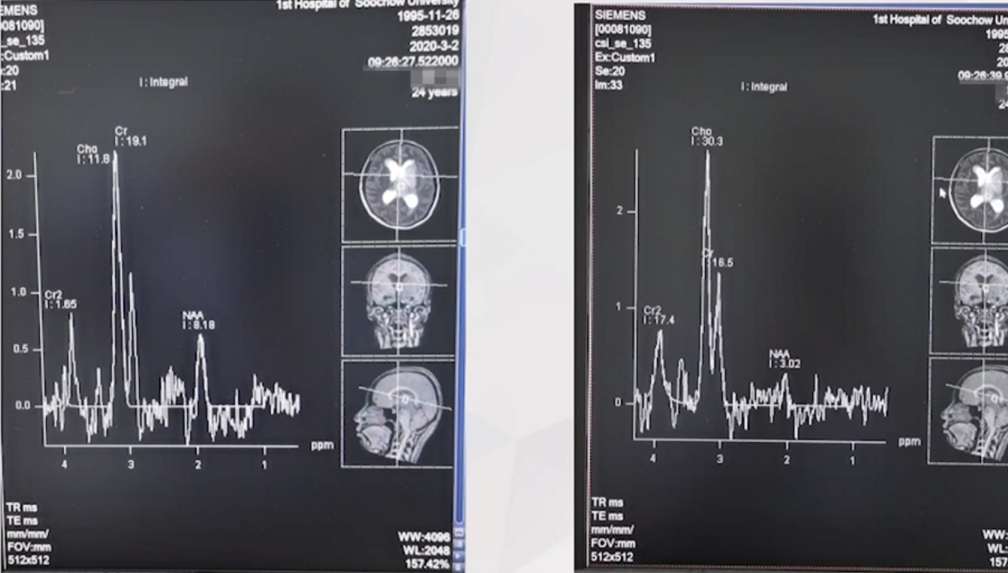
磁共振波谱MRS提示胶质瘤可能性大
INC国际教授咨询治疗意见
患者经和考虑,患者选择了德国、日本三位国际胶质瘤教授进行了咨询,这些代表着国际治疗一流水平的不同国家的教授都给了较为一致的治疗策略意见。
INC巴特朗菲教授咨询意见:

患者是广泛弥漫性低级别胶质瘤,左侧基底节、丘脑、中脑生长。目前针对病人的治疗有两种不同的目标:
A:肿瘤已造成部分但清晰可见的明显症状性脑积水,这也解释了患者2019年12月的临床症状。这种脑积水是需治疗的。内镜下三脑室造瘘术是一种选择,但由于肿瘤的扩大和三脑室的压迫,风险很大。因此,我不能这种方法,相反,在目前的情况下,脑室-腹腔分流术是必要的。这不是一个紧急情况,但还是应该在脑积水对大脑造成不可弥补的损害之前,尽早进行。
B:肿瘤本身需治疗,因为它的扩展。幸运的是,病人的临床状况和我在视频中看到的一样好,所以到目前为止肿瘤的生长并不是很快(例如恶性肿瘤),这说明我们不能认为预后有那么差。为了开始正确的治疗,较好先获得肿瘤样本(肿瘤活检)。这可以通过两种方法来完成:一种是显微外科的小手术(这将提供更多的组织,确保更精确的诊断,但由于肿瘤位置较深,所以这种操作还是存在较大的危险性);这种手术可以在与分流术操作时同时完成。或者,另一种方法是立体定向活检,它的缺点是通常会产生较少的组织,这可能意味着较终的诊断可能没有应有的精确如上所述,没有哪一种办法是只有优势没有缺点的,所以在对活检方法做出较终决定之前,应该仔细评估正确的方法。
与广泛低级别深部脑胶质瘤的类似情况一样,局部放射治疗可能是有意义的(当然,活检后应与放射科医师讨论),也有化疗的意义。同样,化疗的类型取决于肿瘤活检后的较终的组织病理学结果。肿瘤活检的并发症发生率很低,基本上可以发生局部出血或感染,但发生率很低(2-3%)。
后续治疗过程:
1、手术活检:2020年3月,患者在INC合作的国内三甲医院苏州大学一附属医院行“脑室镜下颅底病损切除术+侧脑室腹腔分流术+透明隔造瘘术+硬脑膜缺损修补术”。病理结果显示:左侧丘脑高级别胶质瘤,弥漫性中线胶质瘤,IDH1阴性。分子组化:GFAP(+),Ki-67(40%),P53(个别弱+),Olig2(+),H3K27M(+)。
患者治疗后1月、9月后的影像结果,治疗1月后就达到了部分-完全缓解,治疗后9月达到了完全缓解,治疗后18月复查病灶持续完全缓解,病情很稳定,没有临床症状,无神经功能障碍。

患者手术活检后的病理报告
2、放化疗:2020年6月,前往上海某放疗医院进行放化疗,具体方案如下:
放疗:6MV X线局部野IMRT放疗GTV 62.6/32FX、CTV57.6/32FX
化疗:100mg替莫挫胺,出院后继续化疗至今,方案为21+5(每次300mg)。
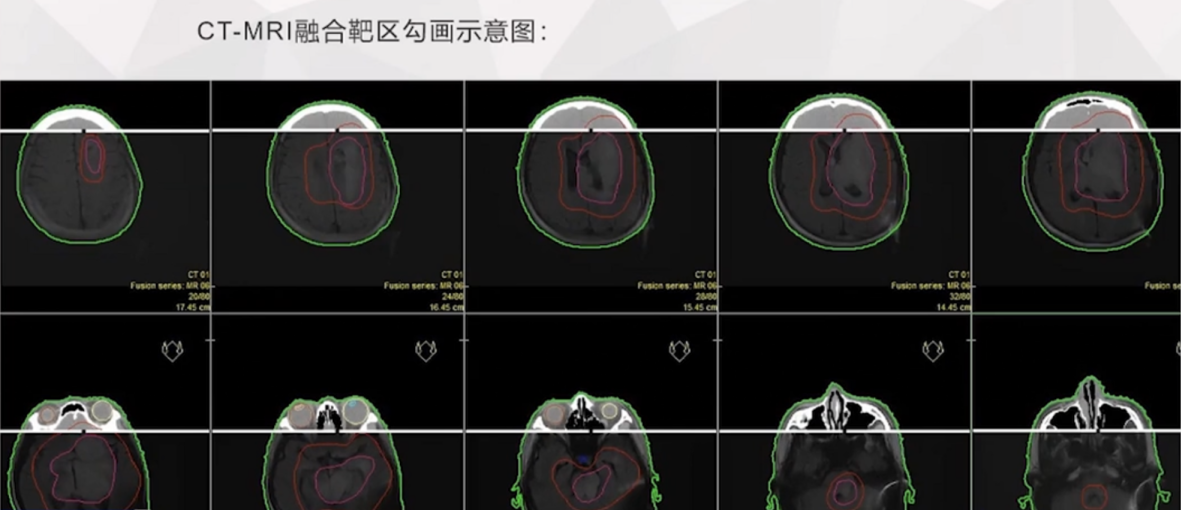
CT-MRI融合靶区勾画示意图
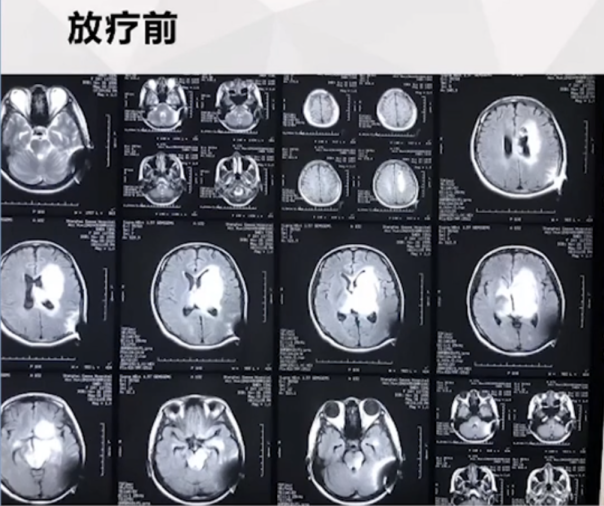
患者放疗前的MR影像
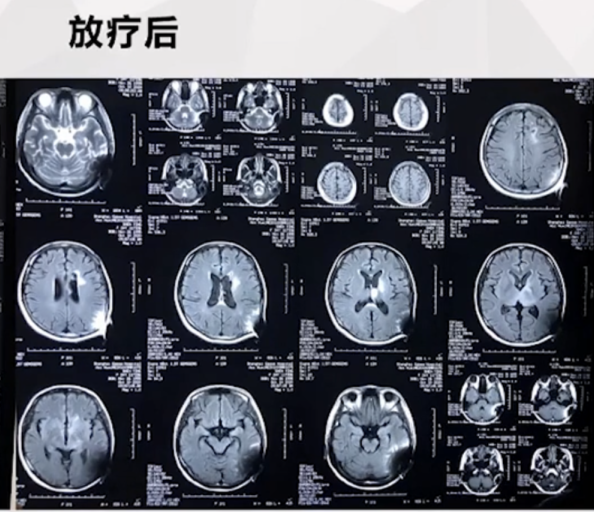
患者放疗后的MR影像
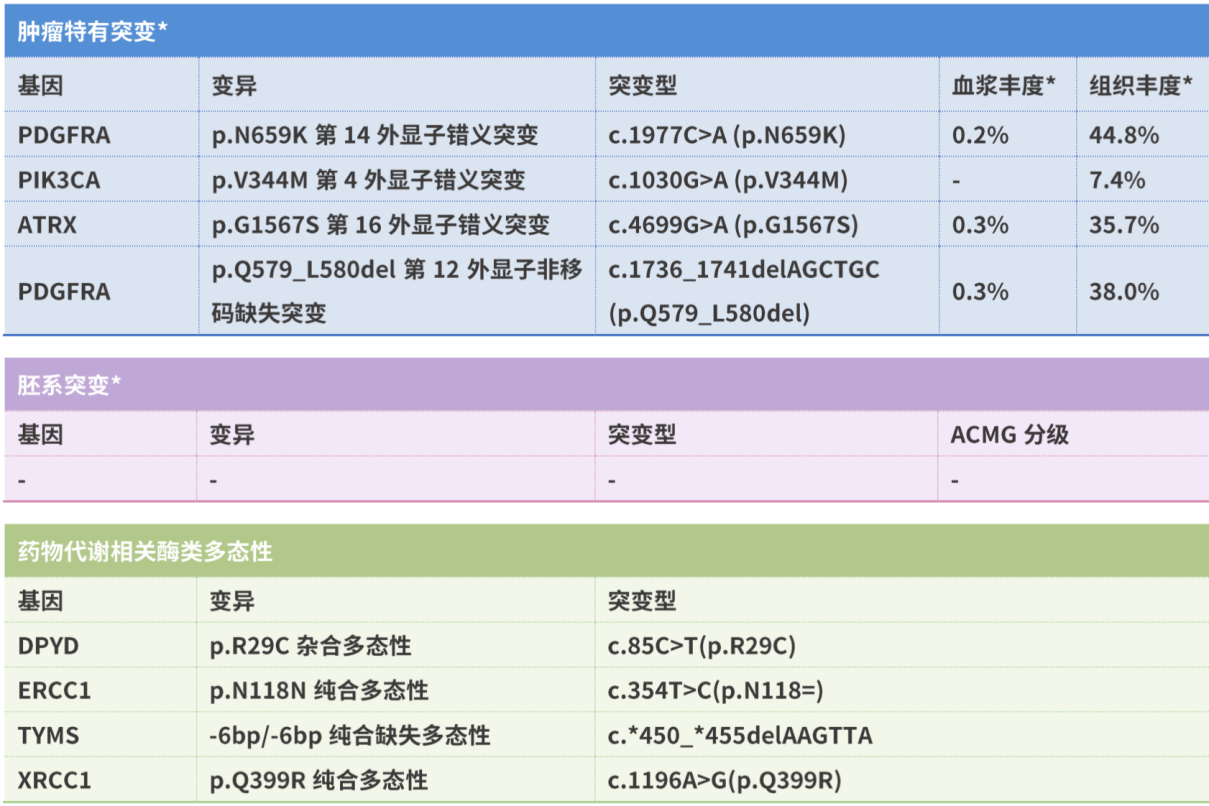

患者的基因检测结果
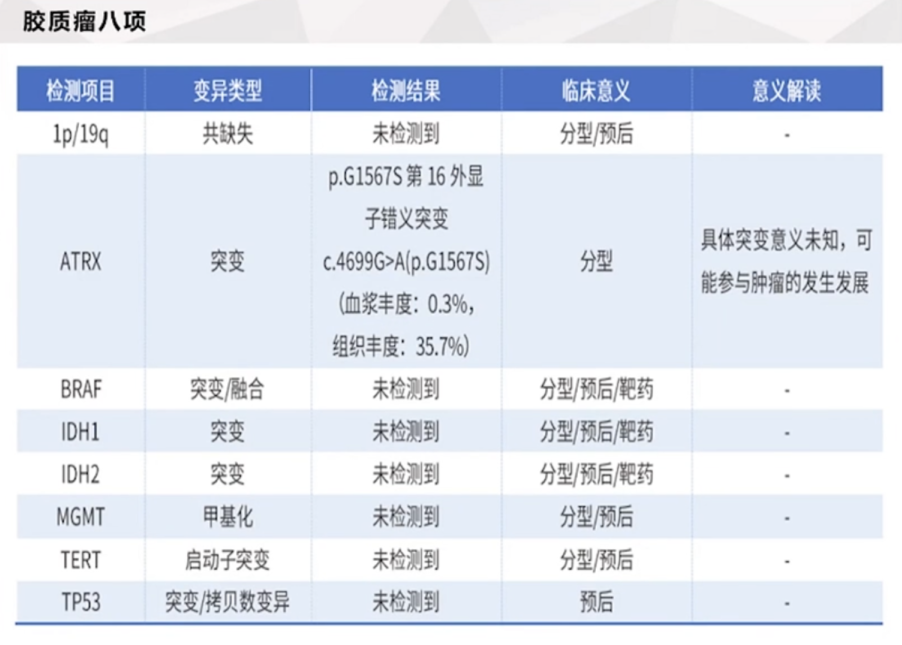
患者的胶质瘤八项检测结果
在WHO蓝皮书CNS肿瘤的58页中,“突变谱”部分指出:测序鉴定出组蛋白编码基因H3F3A,HIST1H3B和HIST1H3C在K27位杂合突变仅发生在CNS中线部位,脑桥(约80%)、丘脑(约50%)和脊髓(约60%)的弥漫型胶质瘤中。H3K27M突变型这一类型(注意一些命名法使用K28而不是K27来鉴定受累的赖氨酸残基)
特异性免疫组织化学方法可用于鉴定H3K27M突变的发生,因此该抗体染色阳性可特异性地用于弥漫型中线胶质瘤以及H3K27M突变型的诊断,且应用这一突变特异性抗体易于发现H3K27M突变的其他肿瘤。尽管如此,H3K27M免疫组化染色结果需要仔细观察;要注意识别肿瘤细胞中的核阳性染色,与所谓的巨噬细胞和/或小胶质细胞胞浆染色的鉴别。这类肿瘤诊断的另一辅助抗体是H3K27me3(三甲基化型),要注意的是H3K27me3免疫组化只能与H3K27M免疫组化结合使用,因为H3K27me3表达确实并不特异。
病例治疗效果评价
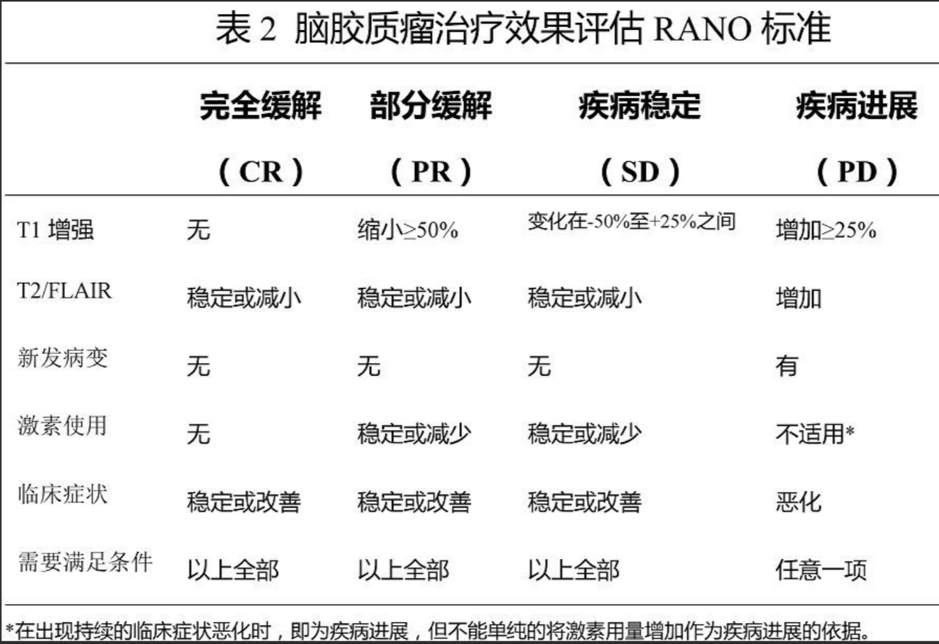
随着影像学技术的不断发展,对于神经肿瘤的治疗反应评价标准也在不断更新。上世纪90年代CT开始大规模应用于临床,由Macdonald等提出了基于CT扫描的高级别胶质瘤治疗反应评价标准,即Macdonald标准。该标准采用CT增强病灶和二维反应评价标准来测量病灶的大小,为肿瘤治疗反应的评价提供了较为客观的依据。Macdonald标准也同时参考了治疗过程中皮质类固醇激素的应用以及患者的神经功能状况。由于MRI比CT具有更好的分辨率,因此后来Macdonald标准多基于增强MRI扫描。自该标准应用于临床以来,被广泛应用于高级别胶质瘤临床试验的治疗评价。神经肿瘤反应评价(response assessment in neuro-oncology,RANO)标准经过近10年的临床实践,得到了神经肿瘤学界的认可,也成为高级别胶质瘤临床试验研究的常用评价标准,主要标准如下。结合RANO标准,可知患者得到了长期的完全缓解效果。
获得这样的良好治疗关键是什么?
1、综合治疗一关:手术活检
手术是治疗丘脑胶质瘤的一关,也是重要的一环。尽管现在对脑中线结构的解剖认识不断加深,以及神经导航和术中监测技术的不断进步,但手术切除该类肿瘤仍存在,且由于肿瘤的浸润性生长导致做不到完整切除,因此手术切除肿瘤不做常规。肿瘤组织活检手术,活检的目的是明确病理诊断,依据分子病理指导综合治疗。
2、放疗:好转局部症状
针对中线弥漫性胶质瘤,放疗的目的是好转局部症状而不引起神经毒性,其时间、剂量和方案是由疾病亚型和预后因素(包括年龄、KPS评分和残余肿瘤体积)决定的。现代的准确放射技术,可以较好的覆盖靶区并保护脑组织,放疗结束后3-4周应复查核磁以提供新的基线,决定后续的治疗策略。
3、化疗:放疗的有利辅助
胶质瘤药物治疗前及药物治疗期间,患者应评估血常规、肝肾功能等情况,并排除主要的心肺疾病以及感染。替莫唑胺是一种可穿透血脑屏障的DNA烷化剂,也是胶质瘤治疗中较常用且相对顺利的药物,主要的不良反应是骨髓控制(血小板减少)。用药期间还需要检测肝功能。
4、后期的持续监测和随访评估:治疗完成后2-6个月应当复查影像学。怀疑疾病进展的患者可以在4-8周内复查。假性进展(通常在放化疗或免疫治疗后)和假性反应(例如,在抗血管生成治疗后)较可能发生在治疗的前3个月,但也可能发生在治疗后,如果难以确定,可以在4-8周复查。应提供患者的心理咨询和姑息支持治疗。
患者能够换得这样如此较佳的治疗效果,总结主要原因有三:一是及时且准备的治疗策略,二是手术病理活检提供精确的诊断及靶向治疗,三是放化疗的有序配合,此外,胶质瘤的研究还有许多未解之谜,背后也还有许多其他关键因素需要更多深入研究需要时间,患者的目前良好的“更好”治疗效果已经维持了近2年时间,也还需要长期的观察,后续我们将继续密切随访该患者、跟进较新临床及研究进展,同时为患者带来较好的、较新的、多样化治疗方式和选择。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号