INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(塞巴斯蒂安·福洛里希,"福教授")等发表研究论文《DNA methylation-based prognostic subtypes of chordoma tumors in tissue and plasma》(基于DNA甲基化的脊索瘤预后亚型在组织与血浆中的鉴定),以下为主要研究内容概述。

核心研究要点
研究鉴定出两种基于DNA甲基化的脊索瘤预后亚型
免疫浸润亚型相较于细胞型亚型,患者生存预后更差
利用血浆甲基化组图谱可实现脊索瘤的分类与亚型鉴定
脊索瘤属于罕见的颅底和脊柱恶性骨肿瘤类型。患者生存期存在显著差异,且难以通过临床因素或分子特征可靠预测。本研究旨在鉴定可通过血浆甲基化组进行无创检测的预后性表观遗传脊索瘤亚型。
分子肿瘤亚型的鉴定已改变许多癌症患者的治疗管理模式。然而脊索瘤在很大程度上仍属例外。脊索瘤是罕见的颅底和脊柱骨肿瘤,占所有原发性侵袭性骨癌的1-4%。脊索瘤患者的死亡率相对较高,10年生存率为40%。它们还可导致毁灭性神经功能缺损,对患者生活质量产生显著负面影响,并且具有相对较高的转移至其他器官倾向,发生率为30%-40%。
此外,尽管患者根据全球共识指南接受手术和放疗的标准治疗,观察到的患者结局差异巨大:10%的患者生存期不足1年,而三分之一患者生存期超过20年。目前尚无可靠的脊索瘤预后组织学特征,因为97%的肿瘤属于一种组织学亚型,且世界卫生组织未将脊索瘤划分为不同的肿瘤级别。
更大范围的手术切除以及使用高质量的辅助放疗均可带来更好的预后。然而目前尚无可靠的临床因素能在治疗前识别高危患者以指导有关治疗侵袭性的决策。脊索瘤的基因组学和转录组学研究已在部分患者亚群中鉴定出染色体畸变以及染色质建模、PI3K信号通路和细胞周期调节基因的改变,这些值得进一步评估,但目前均未用于常规临床实践。此外尚未鉴定出预后性肿瘤亚型,这些因素共同限制了基于预后对患者管理进行分层。
DNA甲基化特征可用于准确分类中枢神经系统肿瘤,研究团队先前已鉴定出可确定脑膜瘤患者预后的甲基化特征。这些工作共同促成本研究对脊索瘤甲基化特征的探索。现有少数脊索瘤甲基化研究样本量非常小,且未能解析预后性脊索瘤亚型。
研究方法
研究获取1996年至2018年间来自三个国际中心的68例脊索瘤手术样本的甲基化谱,并在可行情况下匹配相应的血浆甲基化组数据。本研究生成迄今报道的用于DNA分析的最大规模脊索瘤队列(以论文发布时间为基准),鉴定出基于甲基化的预后肿瘤亚型,这些亚型在疾病特异性生存期上存在统计学显著差异。
共识聚类分析鉴定出两个稳定的组织聚类,其疾病特异性生存期存在差异,在多变量Cox分析中该差异独立于临床因素(风险比HR=14.2,95%置信区间CI:2.1-94.8,P=0.0063)。在预后较差的"免疫浸润"亚型中,观察到免疫相关通路基因启动子区低甲基化及免疫细胞丰度增加。在预后较好的"细胞型"亚型中,则观察到细胞间相互作用及细胞外基质通路低甲基化,且肿瘤纯度更高。该发现在额外的DNA甲基化数据集、RNA测序数据集以及免疫组织化学染色中得到验证。
通过在随机20%测试集中应用50个脊索瘤与非脊索瘤的二项式广义线性模型,血浆甲基化组能够区分脊索瘤与其他临床鉴别诊断(平均受试者工作特征曲线下面积AUROC=0.84,95%CI:0.52-1.00)。在相关预后分析中,基于组织的和基于血浆的甲基化信号均高度相关。此外,留一法模型基于血浆甲基化数据能准确将所有肿瘤分类至正确的聚类。
示范案例
血浆循环肿瘤DNA(cfDNA)甲基化组能够区分脊索瘤与脑膜瘤、脊柱转移瘤等其他临床鉴别诊断,同时可检测脊索瘤的亚型特征。
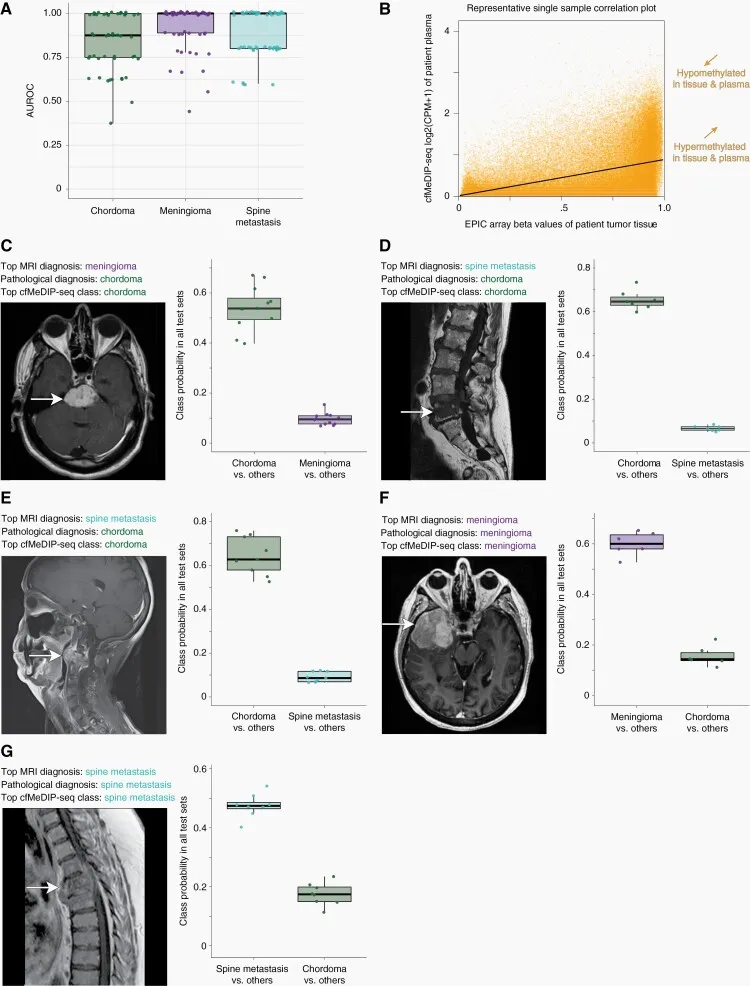
A显示脊索瘤与鉴别诊断之间具有准确区分度。脊索瘤、脑膜瘤和脊柱转移瘤的平均AUROC值(95%置信区间)分别为0.84(0.52-1.00)、0.92(0.66-1.00)和0.88(0.62-1.00)。
B代表性散点图显示一名脊索瘤患者配对样本中肿瘤组织甲基化β值与血浆cfMeDIP-seq窗口CPM值之间的相关性。
C-E神经病理学确诊为脊索瘤的代表性临床病例,其术前神经影像学和临床因素提示诊断为(C)颅底脑膜瘤或(D-E)脊柱转移瘤。基于模型测试集中的类别概率,这三个病例的cfMeDIP-seq模型分类均为脊索瘤,与神经病理学诊断一致。
F-G临床鉴别诊断的代表性病例,包括经组织病理学确认的脑膜瘤(F)和脊柱转移瘤(G)患者,根据测试集类别概率数据,其血浆甲基化组分类准确。
箱式图中心条表示中位数,箱体显示分布的上、下四分位数,须线延伸至1.5倍四分位距范围。
研究结论
我们首次基于表观遗传特征鉴定脊索瘤的预后亚型,并首次通过血浆甲基化图谱实现脊索瘤的无创诊断与分型。这一发现具有变革性的临床意义,未来可依据患者的预后风险分层,来个体化地调整治疗方案的强度。
血浆循环肿瘤DNA(cfDNA)甲基化组能够区分脊索瘤与脑膜瘤、脊柱转移瘤等其他临床鉴别诊断,同时可检测脊索瘤的亚型特征。A显示脊索瘤与鉴别诊断之间具有准确区分度。脊索瘤、脑膜瘤和脊柱转移瘤的平均AUROC值(95%置信区间)分别为0.84(0.52-1.00)、0.92(0.66-1.00)和0.88(0.62-1.00)。B代表性散点图显示一名脊索瘤患者配对样本中肿瘤组织甲基化β值与血浆cfMeDIP-seq窗口CPM值之间的相关性。C-E神经病理学确诊为脊索瘤的代表性临床病例,其术前神经影像学和临床因素提示诊断为(C)颅底脑膜瘤或(D-E)脊柱转移瘤。基于模型测试集中的类别概率,这三个病例的cfMeDIP-seq模型分类均为脊索瘤,与神经病理学诊断一致。F-G临床鉴别诊断的代表性病例,包括经组织病理学确认的脑膜瘤(F)和脊柱转移瘤(G)患者,根据测试集类别概率数据,其血浆甲基化组分类准确。箱式图中心条表示中位数,箱体显示分布的上、下四分位数,须线延伸至1.5倍四分位距范围。


 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号