脊索瘤属于一种罕见的原发性骨肿瘤,其发病率估计约为每百万人中1例。该肿瘤好发部位主要包括颅底、颈椎、胸腰椎以及骶骨。目前,针对颅底脊索瘤,治疗的金标准为完全手术切除。术后通常需要多学科协作的治疗模式,以改善疾病的局部控制效果。
不良预后因素涵盖肿瘤体积较大、次全切除、显微镜下存在坏死以及Ki-67指数高于5%。
为分析颅底脊索瘤的手术疗效与生存结局,一项题为《Assessing survival outcomes and complication profiles following surgical excision and radiotherapy as interventions for skull base chordoma: a systematic review of operative margins and surgical approaches》的系统综述研究,通过系统性检索与筛选,最终纳入了1993年至2022年间发表的55项研究,共涉及2453名患者的数据。最常见的并发症为脑脊液漏,发生率为5.4%。在生存结局方面,5年总体生存率为0.7113。10年总体生存率为0.4957,该数值与5年无进展生存率0.5054及10年无进展生存率0.4949相近。总体而言,上述结果提示颅底脊索瘤患者的5年生存结局尚可;然而,鉴于该肿瘤具有放射抵抗性且复发率较高,其10年预后仍然较差。

摘要
引言:尽管颅底脊索瘤在行为学分类上存在矛盾(组织病理学表现为良性或低级别,但行为学上呈恶性),但在改善患者预后判断和治疗模式方面已取得重大进展。就手术技术而言,传统上采用外侧经颅入路,然而对于中线病变,内镜经鼻入路已被提倡。尽管如此,由于该疾病的罕见性(占所有颅内肿瘤的0.2%),文献中的研究仍局限于小规模回顾性系列。此外,迄今为止研究的放射治疗方法大多被证明效果有限。
方法:为此,我们进行了一项系统综述,以描述颅底脊索瘤的手术和生存结局。对分类变量进行了固定效应和随机效应荟萃分析,这些变量包括全切除率、次全切除率、5年总生存率、10年总生存率、5年无进展生存率和10年无进展生存率。此外,我们汇总了符合条件的研究进行正式荟萃分析,以比较不同手术入路(外侧入路与中线入路)的结局。使用R Studio的“metafor”包或Cochrane Review Manager进行统计分析。此外,采用Mantel-Haenszel方法,通过汇总死亡率的荟萃分析以及手术切缘和手术并发症的亚组分析,来比较中线入路与外侧入路。我们认为所有p值<0.05具有统计学意义。

结果:经过系统检索和筛选,1993年至2022年间发表的55项研究报告了2453名患者的数据,符合分析条件。性别分布男女相当,男性患者略占优势(0.5625 [95% CI: 0.5418; 0.3909])。诊断时的平均年龄为42.4±12.5岁,而开始治疗时的平均年龄为43.0±10.6岁。总体而言,I²值表明55项研究之间存在显著的异质性[I²=56.3% (95% CI: 44.0%; 65.9%)]。关于手术切缘,全切除率为0.3323 [95% CI: 0.2824; 0.3909],I²=91.9% [95% CI: 90.2%; 93.4%],而次全切除率显著更高,为0.5167 [95% CI: 0.4596; 0.5808],I²=93.1% [95% CI: 91.6%; 94.4%]。最常见的并发症是脑脊液漏(5.4%)。在生存结局方面,5年总生存率为0.7113 [95% CI: 0.6685; 0.7568],I²=91.9% [95% CI: 90.0%; 93.5%]。10年总生存率为0.4957 [95% CI: 0.4230; 0.5809],I²=92.3% [95% CI: 89.2%; 94.4%],这与5年无进展生存率0.5054 [95% CI: 0.4394; 0.5813],I²=84.2% [95% CI: 77.6%; 88.8%] 和10年无进展生存率0.4949 [95% CI: 0.4075; 0.6010],I²=14.9% [95% CI: 0.0%; 87.0%] 相当。报告了55例死亡,围手术期死亡率为2.5%。根据入路侧别,中线组与外侧入路组的死亡率相对风险并未显示出任何显著的生存差异(-0.93 [95% CI: -1.03, -0.97],I²=95%,(p<0.001))。
结论:总体而言,这些结果表明颅底脊索瘤患者的5年生存结局良好;然而,由于其放射抵抗性和高复发率,颅底脊索瘤的10年预后仍然较差。此外,接受中线与外侧颅底入路的患者死亡率似乎相当。
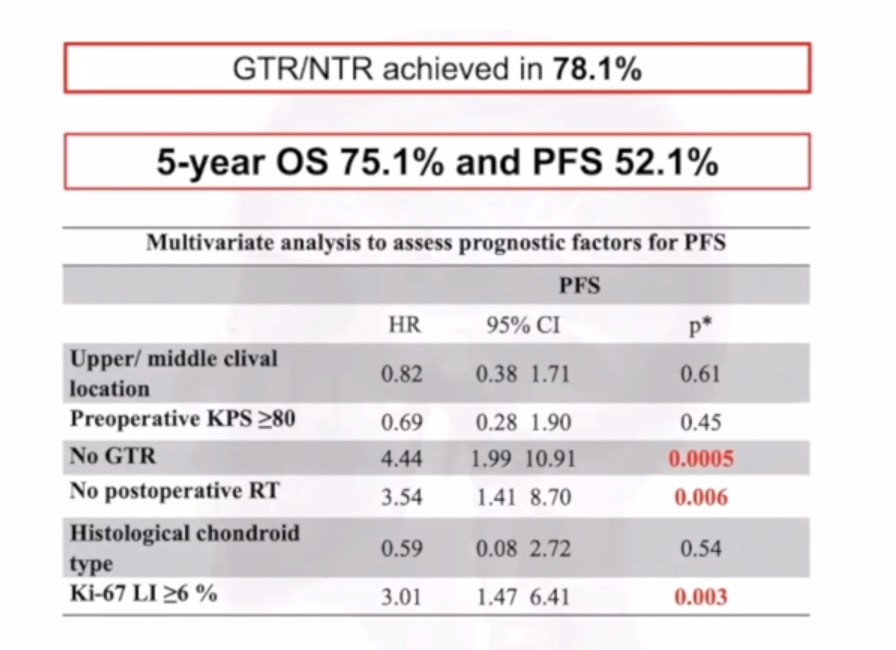
INC福洛里希教授手术案例分享显示,其治疗的患者5年总生存率达到75.1%。斜坡及其他颅底脊索瘤的治疗尤为棘手,原因在于肿瘤位于颅底后颅窝及颅颈交界区的深部。要在不损伤周边关键神经血管结构的前提下实现肿瘤全切,难度极大。此外,这类肿瘤常包裹重要颅神经与血管,或与脑干关键区域紧密粘连,进一步增加了手术难度。
当前,颅底脊索瘤的治疗成效在很大程度上取决于针对这一棘手疾病的手术效果。现阶段,最大程度的安全肿瘤减灭手术联合外照射放疗,构成了标准治疗方案。随着该治疗模式的广泛采用,颅底脊索瘤的肉眼全切率与总生存率近年来维持相对稳定。尽管如此,围绕此类患者最佳手术入路选择策略的研究仍在持续进行。遗憾的是,由于该肿瘤罕见,多数报告颅底脊索瘤手术结果的队列研究规模较小,导致治疗进展显著滞后,治疗发展相对停滞,而其他疾病领域则已取得快速且变革性的进步。
INC福洛里希教授拥有全球范围内规模较大的脊索瘤患者群体,其在脊索瘤等颅底复杂肿瘤领域的研究已超过20年,其中80%以上的病例属于高难度的颅底及颅颈交界区脊索瘤。基于独创性理念与多年实践经验,福教授在手术中有时会联合运用多种器械,以争取更彻底的肿瘤切除。他尤其擅长采用显微镜联合神经内镜的“双镜联合”手术技术,通过结合神经外科手术中这两种重要工具,能够最大程度地实现肿瘤的安全切除。福洛里希教授团队手术患者的生存数据显示,其5年无进展生存率与总体生存率分别达到52.1%和75.1%。
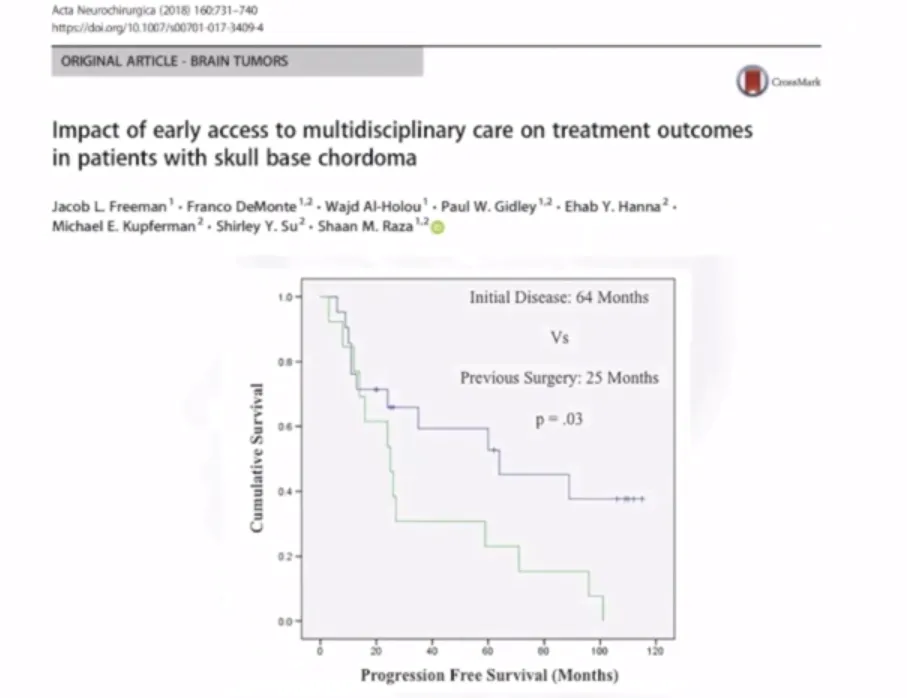
福洛里希教授多次强调初次治疗对于脊索瘤患者至关重要。原因在于,初次接受治疗的患者,其手术难度相对较低。脊索瘤的切除手术具有“一次性”的特点,堪称“一锤子买卖”。若首次手术未能达到理想效果,后续治疗将变得异常困难。解剖标志的缺失等因素,会为再次手术及肿瘤全切带来巨大挑战。
▼2010-2017年,经鼻内镜所占的比例
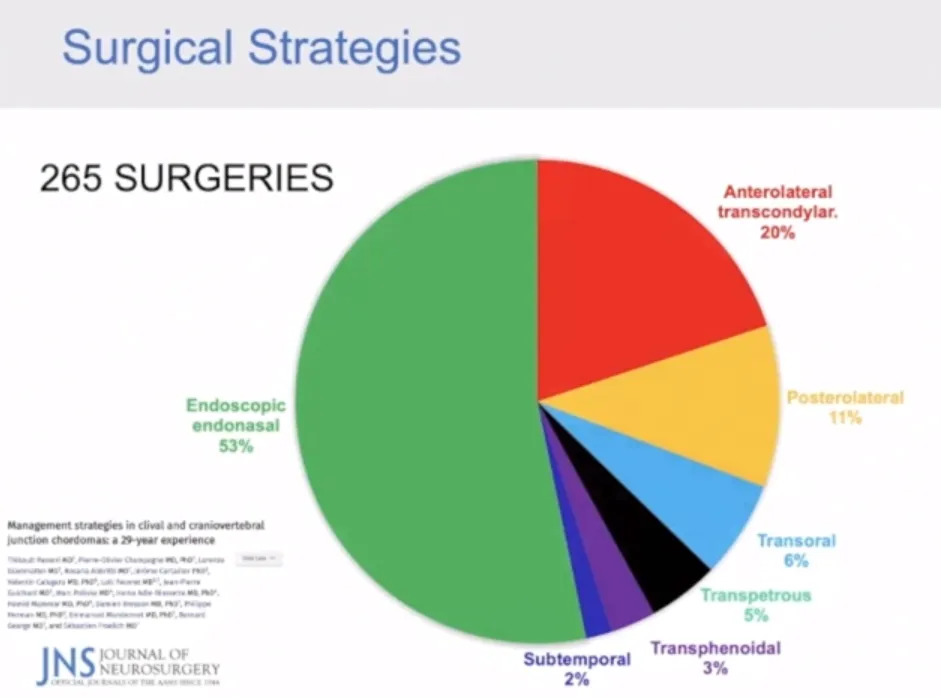
关于颅底脊索瘤的手术策略,福洛里希教授在一项为期29年的回顾性研究文章中也指出,在所有病例中,53%的肿瘤采用了经鼻内镜手术,这被认为是脊索瘤治疗领域的一项重大革新。
福洛里希教授两种术式手术案例分享。
案例一:斜坡脊索瘤,肿瘤大小33×26×33毫米,采用经鼻内镜手术,实现全切。
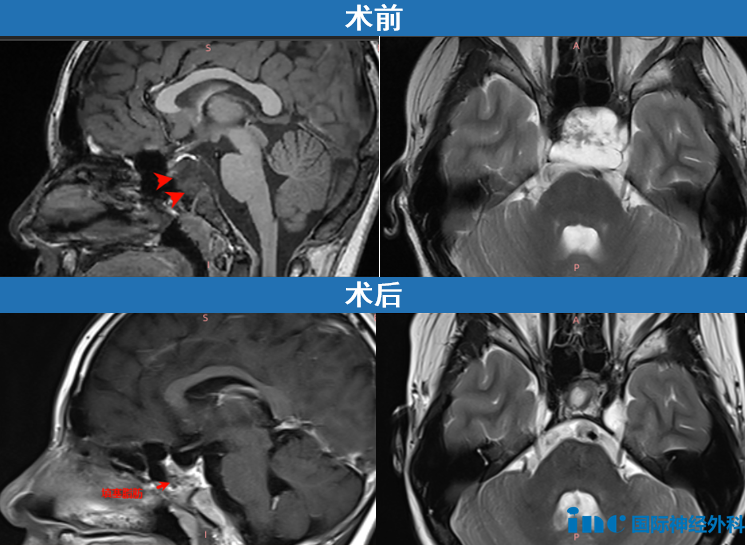
案例二:颅颈交界区脊索瘤,采用显微镜联合神经内镜的“双镜联合”手术,实现全切。
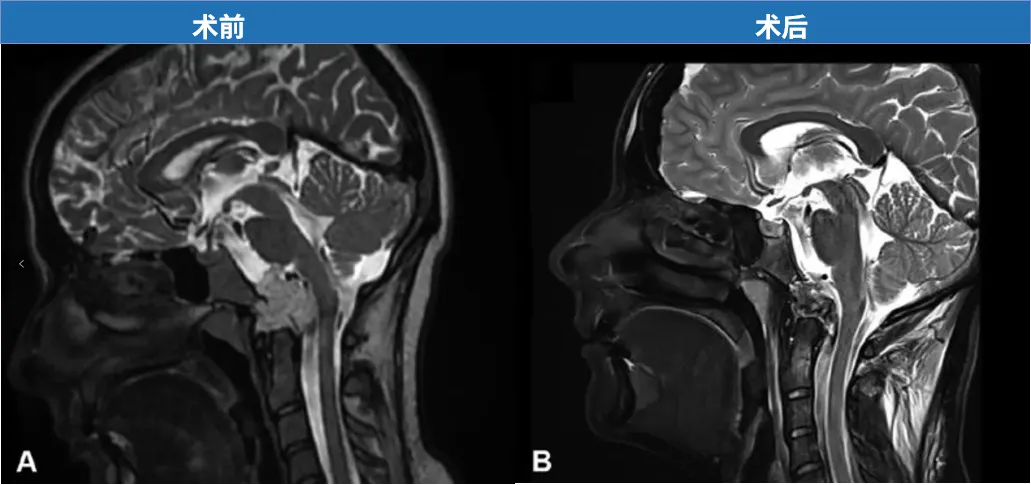
总结而言,INC福洛里希教授指出:“脊索瘤存在治愈可能,但肿瘤切除率绝对关键,这是一个极其重要的预后因素。我们很早就认识到,肿瘤切除越彻底,患者在很长一段时间内不复发的机会就越大。”

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号