颅咽管瘤是一种少见的鞍区上皮肿瘤,尽管其典型的良性病理,但具有潜在的临床损害性,并对颅底外科医生提出了一系列艰巨的管理挑战。策略在颅咽管瘤护理已引起相当大的争议,关于哲学和技术问题。关键问题仍然没有解决,包括优化切除范围的目标;理想的放射疗法及其作为替代、辅助或补救治疗的作用;扩大内镜鼻内手术替代经颅显微手术的适当指征:颅底技术的风险和益处:腔内治疗的益处和适应症;和常见治疗并发症的优选管理。
颅咽管瘤复发的管理是一个具有挑战性和微妙的问题,它要求的个体化,主要基于初始治疗策略和复发的解剖范围。包括Yasargil教授在内的许多外科医生描述了重复切除时肿瘤解剖难度的急剧增加,这归因于蛛网膜平面的损害以及随后在残余肿瘤、下丘脑组织、周围脉管系统和视觉器官之间形成的致密粘连。
当进行二次切除时,关于切除范围的风险收益计算呈指数增加。尽管GTR与二次复发风险降低和二次复发时间增加相关,但在肿瘤明显粘附于神经血管和下丘脑结构的任何情况下,都使用STR,因为尝试重复GTR的报告结果受到了保护,仅超过一半的患者实现了肿瘤全切除,围手术期死亡率增加了几倍——在一项多中心研究中从3.7%增加到13%。在可能的情况下,重复手术中计划的STR应针对尽管进行了RT但仍有进展的区域;如果稳定的残余不能顺利切除,风险收益计算通常倾向于将其留在原位。重复手术的替代方法包括二次放射治疗,如以前接受辅助EBRT或CRT治疗的患者的SRS,上述腔内治疗,以及姑息性囊肿减压。
如果想要二次手术的话就需要寻求经验、技术足够丰富,有过类似成功案例的主刀医生进行手术,不然手术风险将会难以忽视。
INC国际神经外科巴特朗菲教授颅咽管瘤案例交流:
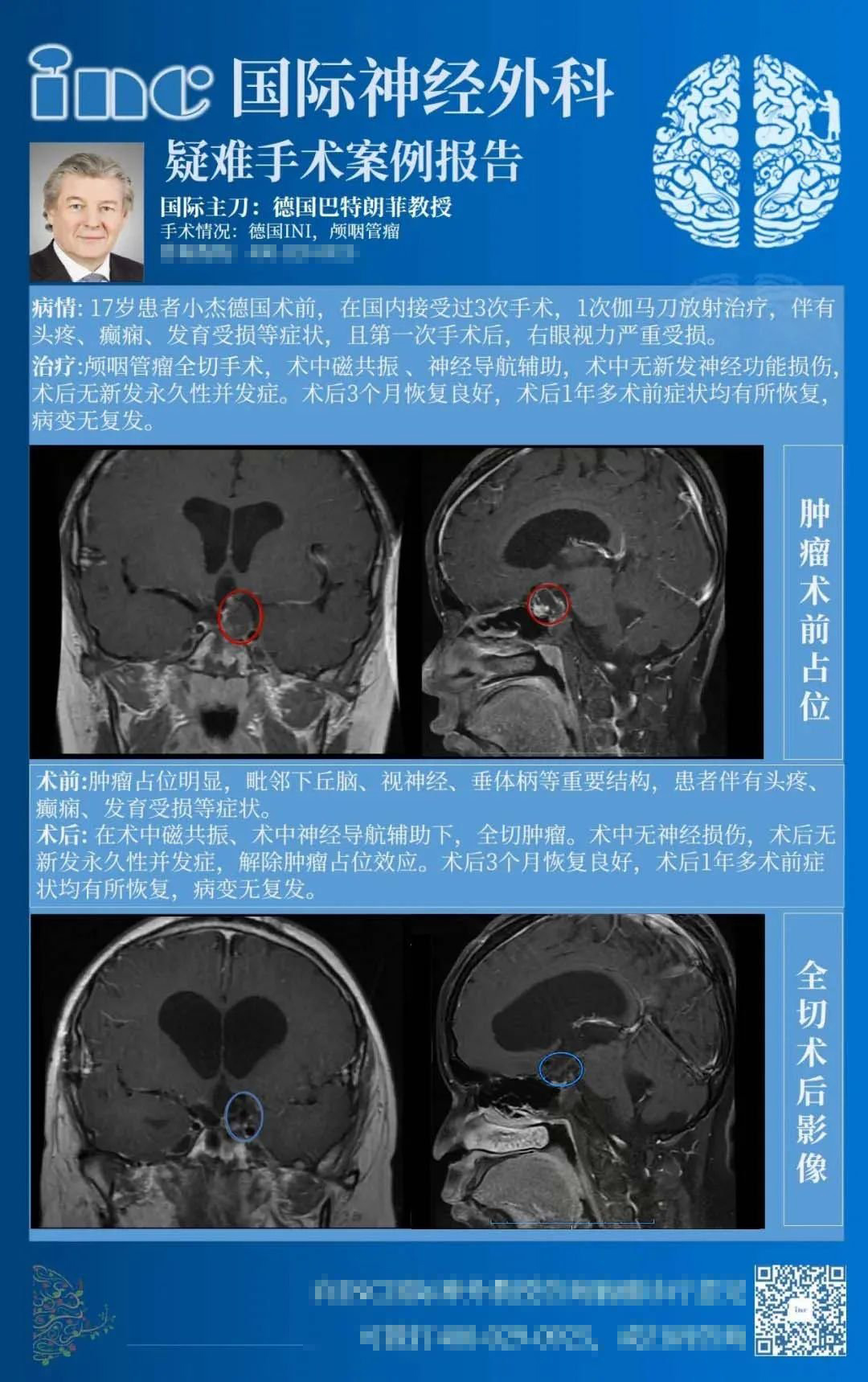
不幸的是,复发导致总生存率下降,而GTR、STR联合辅助RT或RT治疗后的10年没有复发总生存率为77%-全切,复发后降至29%-70%。颅咽管瘤的复发或放疗后行二次手术比一次手术更加困难,即使主张一次手术行根治性切除的医生也认为再次手术危险性明显增高。毫无疑问,复发或曾接受放疗的肿瘤,手术时蛛网膜界面的定位和疤痕的分离变得更加困难,然而,当主治医师拥有高超的操作技巧和丰富经验时,这些情况也并不妨碍肿瘤的成功切除,小J的成功手术就说明了这一事实。
文章来源:doi:10.1055/s-0037-1621738

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号