症状预警:月经紊乱背后的神经内分泌危机。停经作为女性健康的重要警示信号,困扰着 18 岁的 Jessica。三个月的月经周期中断让她焦虑就医,妇科检查中发现血清催乳素水平显著升高,进一步核磁共振成像显示垂体右侧占位性病变,最终确诊为垂体泌乳素瘤 —— 这个隐藏在颅内的内分泌 “元凶”,正是导致她月经失调的根本原因。
INC 施罗德教授诊疗案例:18 岁垂体泌乳素瘤患者的全程管理
病情进展:
即将高中毕业的 Jessica 出现持续性月经周期紊乱,血液检测与 MRI 检查揭示垂体窝内小肿瘤,正常垂体组织向左侧移位。确诊后接受多巴胺激动剂普拉维德(卡麦角林)治疗,复查显示肿瘤体积反而增大,催乳素水平持续攀升,提示药物治疗抵抗。
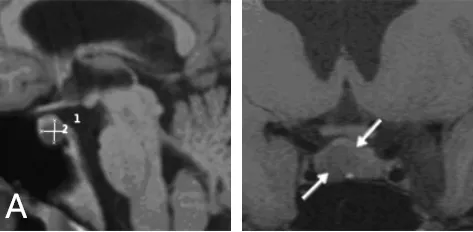
手术决策:
家属寻求 INC 国际内镜手术专家施罗德教授会诊,评估为 “多巴胺激动剂耐药性泌乳素瘤”,决定采用内镜辅助显微镜技术,经鼻蝶入路实施肿瘤切除术。
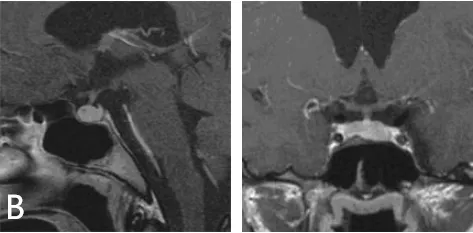
术后转归:
术后一年 MRI 显示肿瘤完全切除,受压垂体组织恢复正常。内分泌评估证实催乳素水平回归正常,其余激素指标稳定,无需激素替代治疗。
垂体泌乳素瘤的疾病特征与流行病学
泌乳素瘤起源于垂体泌乳素细胞,是功能性垂体腺瘤中最常见类型,占所有垂体瘤的 40%。该疾病具有显著性别倾向,80%-90% 确诊患者为女性。女性患者多表现为鞍内小型非侵袭性肿瘤,典型症状与激素紊乱相关,包括月经周期失调、溢乳及不孕,而视力损害或垂体功能低下等占位效应相对少见。
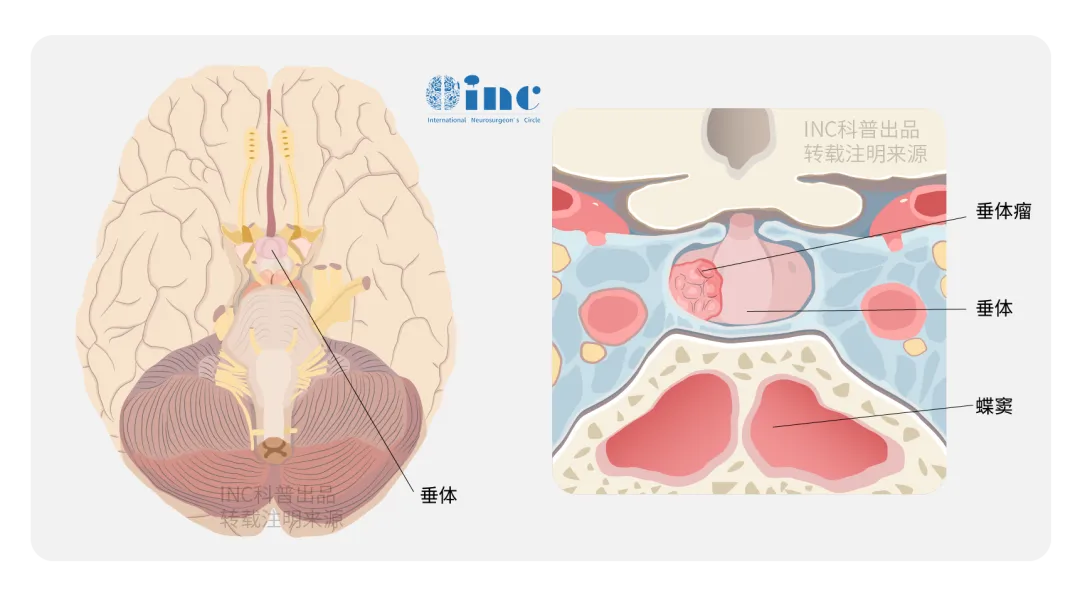
治疗策略:药物干预与手术切除的临床抉择
药物治疗首选方案:
多巴胺激动剂(如溴隐亭、卡麦角林)为一线治疗选择,即使是巨大肿瘤也能有效缩小体积。但约 10%-15% 患者可能出现药物抵抗或不耐受不良反应。
手术干预指征:
施罗德教授指出,当药物治疗效果不佳或患者无法耐受药物时,显微外科肿瘤切除术为优选方案。经鼻蝶入路(包括内镜与显微镜技术)适用于绝大多数病例,尤其适合病灶位于中线、鞍上扩展不超过颈内动脉分叉部的肿瘤。
经鼻蝶入路手术技术要点
手术入路优势:
内镜下经鼻蝶入路具有视野清晰、操作灵活的特点,利于保护垂体上动脉及其分支,是目前垂体瘤手术的主流术式。
关键操作原则:
肿瘤处理:垂体瘤卒中常伴出血性改变,肿瘤质地软,切开硬膜后可见暗血性坏死组织溢出,需用环形刮匙与吸引器轻柔清除,避免过度分离正常垂体组织以保留内分泌功能;
脑脊液漏防控:术中需避免硬脑膜损伤,若发生漏口,需及时采用人工硬脑膜、自体筋膜或脂肪组织修补,降低术后颅内感染风险;
神经血管保护:合并动眼神经麻痹者,需警惕海绵窦内侧壁受压,术中重点保护颈内动脉及颅神经结构。
个体化治疗理念与技术融合
施罗德教授强调垂体瘤治疗的个体化原则,需综合肿瘤大小、位置、激素分泌特性制定方案。通过整合神经内镜、微创手术技术与术中神经监测,可显著提升肿瘤切除率与患者生存质量,在保留垂体功能的同时实现精准治疗。这一案例中,从妇科症状到神经外科干预的诊疗转折,凸显了跨学科协作在复杂内分泌肿瘤管理中的重要价值。


 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号