中脑位于脑桥之上,恰好是整个脑的中点。中脑是视觉与听觉的反射中枢,大部分瞳孔、眼球、肌肉等活动,均受中脑的控制。顶盖是中脑的一部分,中脑背面(顶盖)有四个圆形隆起,即四叠板(四叠体),前四叠体(上丘)接受视觉刺激,较小的后四叠体(下丘)接受听觉刺激。
中脑顶盖的主要连接
脑干肿瘤手术顺利全切对于患者良好预后意义,部分良性脑瘤全切后或可完全治愈,恶性脑瘤手术较大水平切除也将给术后其他辅助治疗打下良好基础。中脑顶盖肿瘤作为脑干肿瘤的一种亦是如此,但由于其位于“生命中枢”部位,属于“手术禁区”,其关联着人体重要的神经功能,稍有损伤可能给患者带来不可逆的严重神经功能障碍,故而手术难度较大,风险较高,对于国际神经外科医生而言是一大挑战。
神经外科领域内,INC国际神经外科顾问团成员、国际神经外科联合会WFNS教育委员会主席、德国INI国际神经学研究所Helmut Bertalanffy(巴特朗菲)教授对于脑干肿瘤的顺利全切尤为擅长,他拥有近40年的复杂位置脑瘤切除经验,上千例脑干肿瘤成功手术量。下文主要报导INC德国巴特朗菲教授发表于2020年的脑干肿瘤手术经典专著《Surgery of the Brainstem》中13章Adult Brainstem Gliomas(成人脑干胶质瘤)中的一则全切成人中脑顶盖肿瘤的长期随访病例。
中脑顶盖肿瘤手术全切后11年没有复发
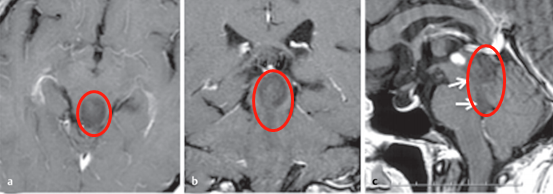
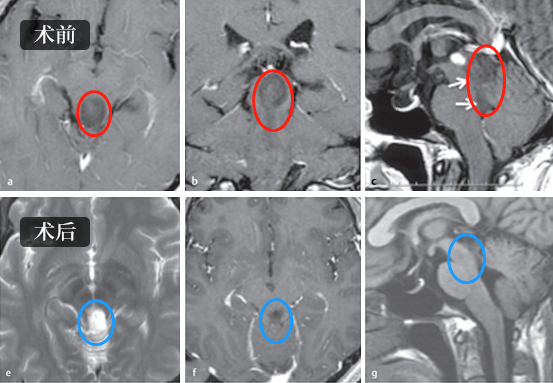
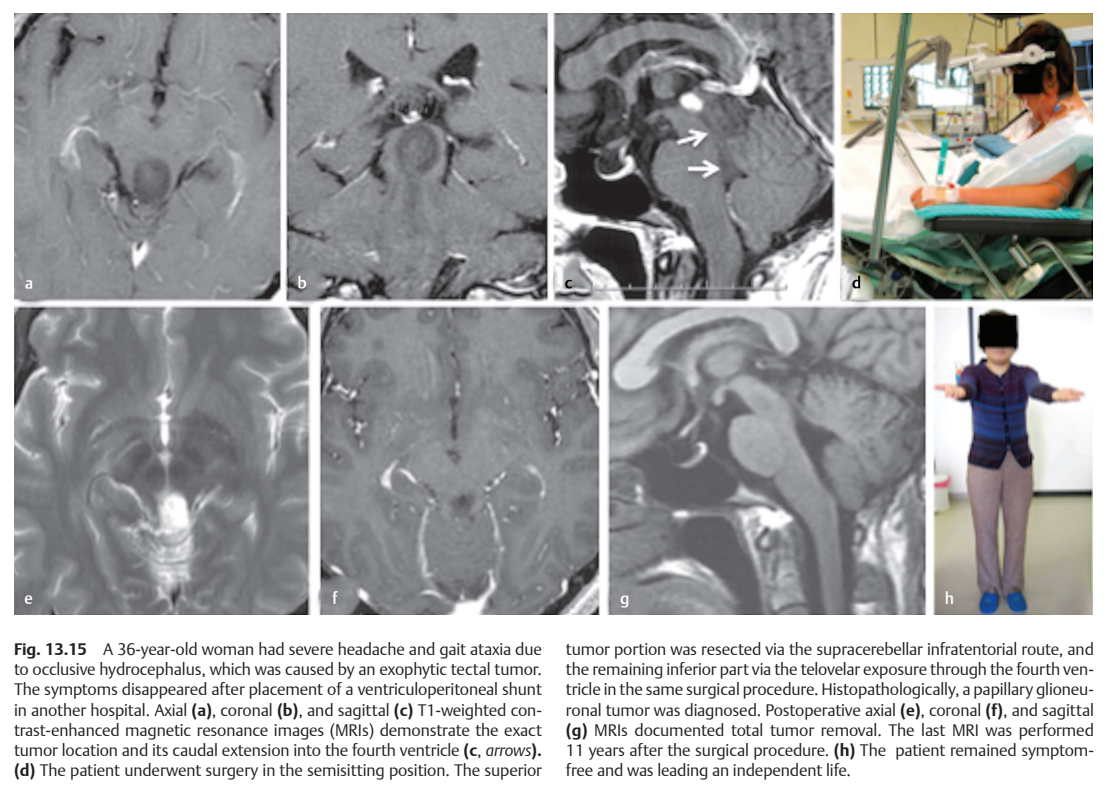
病史摘要:36岁女性,因中脑顶盖外生肿瘤引起了阻塞性脑积水,出现严重头痛及步态共济失调。先在医院进行脑室腹腔分流术后症状消失。轴向(图a)、冠状(图b)和矢状(图c) T1加权增强磁共振成像(MRI)显示肿瘤的确切位置及其尾侧延伸至四脑室(图c,箭头)。
主刀医生:INC德国巴特朗菲教授
手术医院:德国INI国际神经学研究所
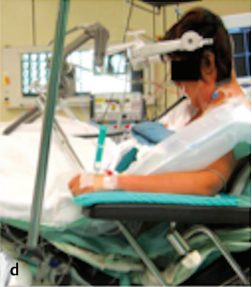
手术体位:患者以半坐位行手术(图d)。
手术入路:肿瘤上部经小脑幕上入路切除,其余下部经四脑室端部暴露切除。
术后情况:术后轴位(图e)、冠状位(图f)和矢状位(图g) MRI显示肿瘤全切。无任何神经功能缺损症状。组织病理学诊断为乳头状胶质神经元瘤(PGNT)。
术后生活:患者原有症状完全缓解,无新发症状,生活很快恢复正常(图h)。术后11年随访,肿瘤没有复发,患者享受正常人的生活。

INC巴教授为什么使用半坐位手术体位?
神经外科手术的成功除了医生操作技术、解剖知识,还有个重要的因素就是体位摆放,好的体位利于暴露和操作,避免一些并发症的发生。具体所用到的手术体位包括:
+半坐位(semisitting position)

用于颅脑手术的主要体位示意
在后颅窝和颈髓手术中,半坐位有无可争辩的优势,为什么使用半坐位而不是俯卧或侧卧位?半坐位的优点包括:
6.越来越多的证据表明,半坐位减少了凝血概率,可以降低脑干健康组织损伤的风险。
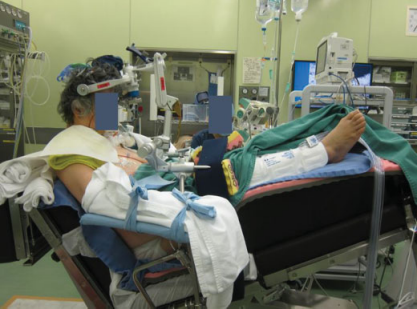
半坐位具有相对优势,目前在欧洲德国比较常见,但其对麻醉团队、手术团队、硬件设施都提出了较高要求,从全国际角度来看,具备摆放这个体位条件的神经外科医院并不多。而德国INI国际神经科学研究所对这个体位的摆放和麻醉团队的配合得熟练和擅长,更会熟练处理由于这个体位导致的术中状况。对此,国际神经外科联合会(WFNS)教育委员会现任主席巴特朗菲教授很有发言权,他有很多脑干手术病例是采用半坐位成功手术的,在该书他发表的章节中他也明确指出半坐位的手术体位有很多优点,适用于年轻患者。
关于乳头状胶质神经元瘤PGNT
乳头状胶质神经元瘤(PGNT)是一种(胶质神经元干细胞)既有星形细胞成分又有神经元成分的具有双向分化潜能的肿瘤,出现玻璃样变的血管性假乳头状突起是诊断PGNT的组织学标志。临床表现包括头痛、癫痫、眩晕、呕吐、嗜睡、情感和行为改变或颈部疼痛等,以癫痫和头痛较常见。
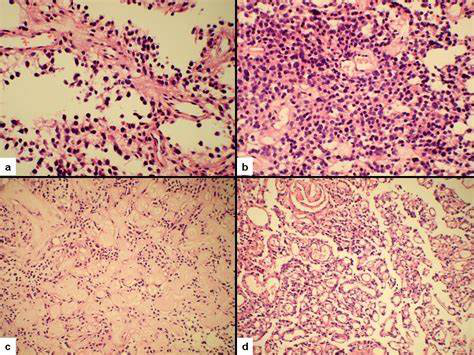
PGNT组织学病理图
PGNT常见发病部位为额叶(40%),其次为颞叶(30%)和顶叶(20%)。多位于脑室周围白质内,也可位于皮质、皮质下或累及周围脑室。影像检查多数表现为伴有壁结节的囊性占位性病变或囊实性混合性肿瘤,单纯实性表现较少,边界清晰。MRI能清晰显示囊壁、内容物和实性结节,增强扫描囊壁呈环状或边缘性强化,实性壁结节均匀或不均匀性强化,实性成分一般都强化。
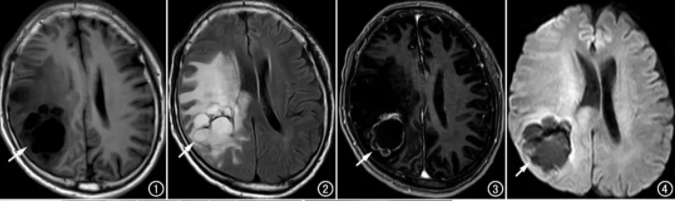
图1横轴面T1WI平扫示病灶呈低信号(箭头),临近脑组织及右侧侧脑室受压移位。图2横轴面T2 FLAIR示病灶呈稍高信号(箭头),周围可见大片水肿信号影。图3 横轴面增强T1WI示囊壁及实性部分呈明显强化(箭头)。图4 DWI示病灶呈低信号(箭头)。
2021年较新发布的五版WHO中枢神经系统肿瘤分类中,PGNT属于WHO I级,是一种非侵袭性、生物学行为良好的肿瘤。囊性结构、透玻璃样变性血管的出现以及低增殖活性预示临床预后好。多数患者行肿瘤完全切除术,不接受放疗,一般没有复发,手术扩大切除是影响预后的主要因素。文献报道PGNT也有肿瘤复发),该患者病理学检查可见星形胶质细胞增生,有核分裂象、血管内皮细胞增生、Ki-67增殖指数>10%。因此,诸多研究认为,对于病理学上属于间变性或术后复发的Ki-67>2%的患者,术后使用替莫唑胺化疗和分次放疗有助于控制PGNT肿瘤细胞的生长甚至杀灭肿瘤细胞。同应密切随访,观察其复发倾向。
后记:以上复杂位置脑肿瘤手术顺利全切案例是INC巴特朗菲教授上千台脑干肿瘤成功手术案例之一,采用难度较高的半坐位手术体位,在脑内较为错综复杂的脑干部位动刀全切肿瘤且对周边神经纤维和正常脑组织无损伤,很多原本生命垂危、被认为“不可能手术“的疑难案例在他手中得到解救。作为INC国际神经外科顾问团的重要教授,这位被大家亲切地称为”巴教授“的国际颅底肿瘤手术教授也曾帮助无数位国内脑瘤病人摆脱病痛和肿瘤的折磨,包括他来国内进行疑难手术示范救治患者,也包括许多患者慕名到德国INI医院找他手术。
当前疫情下,国内追求高质量手术疗效的脑部及脊髓肿瘤的患者仍可通过远程邮件或远程视频的方式”问诊“INC巴教授,得到关于病情的咨询意见,也可去德国接受教授主刀手术。作为一家严格防控新冠疫情的神经外科研究中心,教授所在的德国INI国际神经学研究所也一直正常接待国际患者,德国INI也采取了各种措施来保障患者和医护人员的顺利,近期也有多位患者成功赴德手术。电话拨打4000-290-925,即可咨询INC巴教授远程咨询及出国手术。
参考资料:Helmut Bertalanffy. Chapter 13 Adult Brainstem Gliomas. Surgery of the Brainstem.Thime. 2020.

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号