脑膜瘤是较常见的原发性颅内肿瘤。它们通常是良性的,生长缓慢,有时表现出组织侵袭性,在WHO分类方案中被列为2级或3级。2级脑膜瘤包括非典型脊索样脑膜瘤和透明细胞脑膜瘤。他们在手术治疗后有复发的倾向。主要的治疗策略是切除,切除应尽可能完整,同时保留患者的神经系统状态。然而,由于这些肿瘤的浸润性,切除通常是不完整的。此外,这些病变可以穿透静脉窦壁或颅底,使其难以顺利移除。放射外科已证明其治疗许多颅内肿瘤的合适性,包括脑膜瘤。然而,其在2级脑膜瘤治疗中的作用仍有待明确。在这项回顾性研究中,我们的目的是评估放射治疗在控制2级脑膜瘤切除后发生的已证实的肿瘤进展方面的效果。
2级脑膜瘤为进行性肿瘤。2级脑膜瘤患者5年无进展生存率约为50%。通常需要多次手术来控制肿瘤复发。重复手术与发病率增加有关,这可能严重影响患者的生活质量较近,神经肿瘤学家委员会建议对2级或3级脑膜瘤1,2,7患者进行早期外照射治疗,以提高无进展生存时间。然而,放射治疗并非没有风险。首先,放射性坏死是众所周知的放射治疗并发症,危及生命。其次,也有恶性转化的报道,特别是在2型神经纤维瘤患者中。三,放疗可诱发迟发性认知障碍,特别是老年患者,导致自主性丧失。由于对于此类肿瘤的理想治疗尚无共识,在治疗2级脑膜瘤时应考虑这两种治疗方法的发病率。
根据组织病理学特征,WHO将脑膜瘤分为3个级别,15种亚型:
- 1、良性脑膜瘤WHOⅠ级,9个亚型,约占65%~80%,多数生长缓慢,术后不易复发;
- 2、非典型脑膜瘤WHOⅡ级,3个亚型,约占20%~35%
- 3、恶性脑膜瘤WHO Ⅲ级,3个亚型,约占3%,侵袭性高,分化差,易复发和转移。
脑膜瘤复发
关于手术作为单一治疗的合适性的证据来自于医疗机构的病例系列,确定了切除范围(EOR)是一个重要的预后因素。这方面常仍然使用Simpson分类。然而,在临床试验中,切除范围(EOR)通常被定义为大体总全切除(即无残余实体肿瘤)或次全切除。这义已被欧洲癌症研究和治疗组织(EORTC)和放射治疗肿瘤组(RTOG)等研究组织采用。
- Ⅰ级:肿瘤全切除并切除肿瘤累及的硬膜和颅骨;
- Ⅱ级:肿瘤全切除并用激光或电灼肿瘤附着硬膜;
- Ⅲ级:肿瘤全切除,肿瘤附着的硬膜没有任何处理;
- Ⅳ级:部分切除肿瘤;
- Ⅴ级:单纯肿瘤减压或活检。
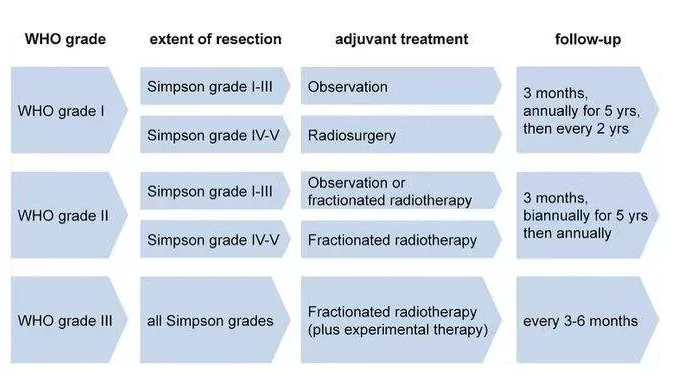
图:脑膜瘤分级、手术切除程度、辅助治疗及随访策略

图:现国际通行的Simpson分级评估脑膜瘤复发的关系
脑膜瘤复发概率:
1级脑膜瘤一般是良性轴外肿瘤,与周围脑组织界限清楚,大部分肿瘤可实现Simpson0级切除而避免复发。对于2级和3级的脑膜瘤,可实现Simpson1-4级切除,但是术后复发率较高。研究显示,Simpson 1、2级术后5年肿瘤复发率为4%-9%,Simpson3、4级术后5年肿瘤复发率25%-45%,且随着随访时间的延长复发率逐渐增高。多名神经外科医生研究报道的5年复发/进展率在全切除后约为10%,在非根治性切除后约为45%。详细见下表:
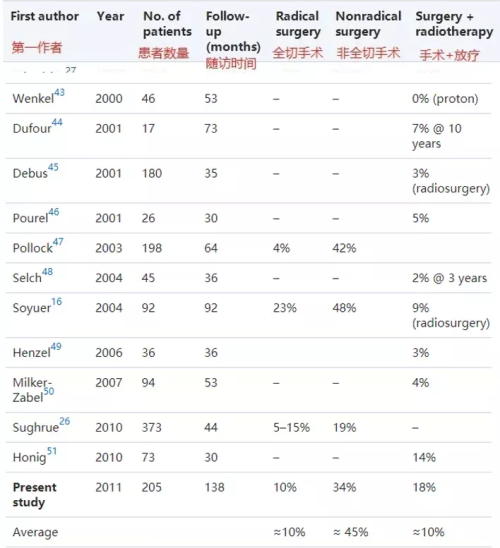
由以上数据可以看出,全切手术的复发率明显是低于非全切手术的复发率。因此,得了脑膜瘤,手术一般是根治性的一线解决办法,不同的位置脑膜瘤及生长特点、不同的术者直接决定着脑膜瘤切除程度的高度和并发症发生率的高低,由此决定着术后生存质量和肿瘤复发率的高低。
II级脑膜瘤复发风险相关研究:
【据Chinese Clinical Oncology 2021年1月报道】题:II级脑膜瘤复发风险高:一项10年多中心预后因素分析(作者 Laura Bender等)
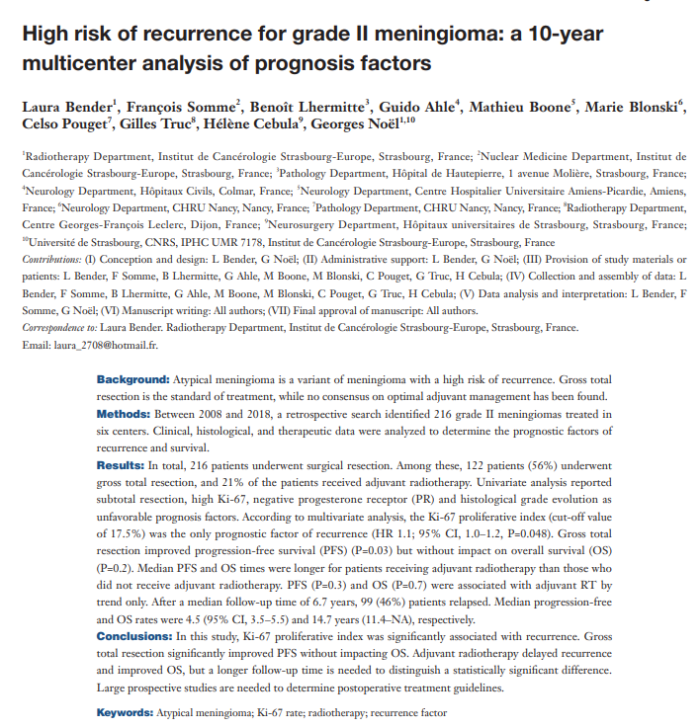
研究方法:
我们回顾性纳入了2008年1月至2018年12月期间在法国6个中心治疗II级脑膜瘤的患者216例。脑膜瘤诊断根据2016年WHO分类确诊,良性脑膜瘤转化为II级也包括在内。通过记录以下变量: 性别,诊断时的年龄和肿瘤的位置;对每例患者的管理策略进行如下回顾性评估: 手术范围(大体全切,GTR;或次全切除,STR),辅助放疗,复发时放疗和手术,以及系统治疗。辅助放疗是指不考虑手术范围就在一开始手术后进行放疗。根据Simpson分级确定手术质量:全切除定义为Simpson 1、2级,次全切除定义为Simpson 3、4、5级。同时评估组织分型、分级、分级演变、Ki67增殖指数和孕激素受体(PR)表达。PFS时间定义为从疾病诊断到脑RMI证实的进展。OS时间定义为从诊断到死亡或较后一次报告日期。
研究结果:
回顾性纳入了2008年1月至2018年12月期间在法国6个中心治疗II级脑膜瘤的216例患者。其中25例复发II级脑膜瘤,10例在1988-2007年I级脑膜瘤转化为II级脑膜瘤被一次确诊 (图1)。诊断时的中位年龄为58岁(95% CI, 55-59),中位随访时间为6.7年。122例(56%)行全切除,59例(27%)行次全切除,35例(16%)患者手术范围未知,45例(21%)进行了中位数60Gy的辅助放疗。其中24例(53%)接受调强放疗(IMRT),而其他24例患者的放疗数据被遗漏。总体而言,99例(46%)患者在一开始手术后复发,其中18例接受辅助放疗。复发时,对于一次手术后未接受放疗的患者,放疗使用率较高(75% vs 3%,P=0.003),而接受辅助放疗的患者,接受了更多的手术(75%比50%,P=0.065)或全身治疗(44% vs 7%,P=0.008)。15例患者接受了以贝伐单抗、舒尼替尼、羟基脲、替莫唑胺或生长抑素类似物为主的全身治疗。
复发组的次全切除率(P=0.0004)、Ki-67阳性率(P=0.02)和PR阴性表达率(P=0.04)均高于未复发组(P=0.05)。
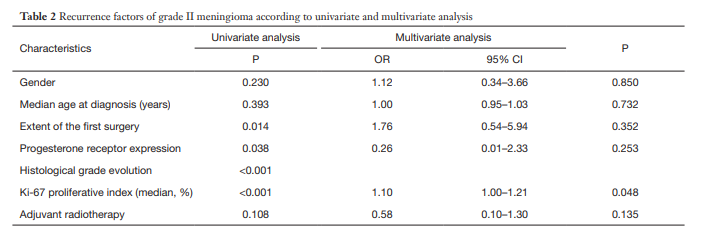
表:II级脑膜瘤复发因素的单变量和多变量分析
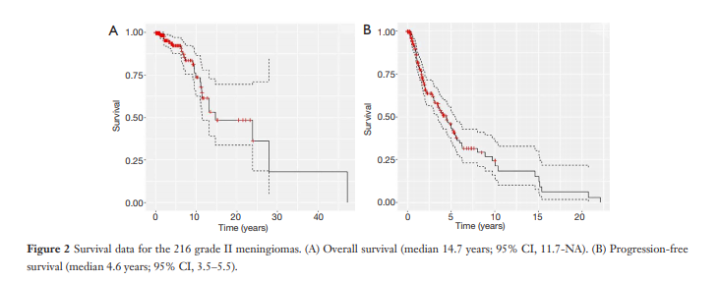
图:216例II级脑膜瘤的生存数据。(A)总生存期(中位数14.7年;95% CI,11.7-NA);(B)无进展生存期(中位数4.6年;95% CI,3.5-5.5)。
研究结论:
II级脑膜瘤是脑膜瘤的一种变异类型,复发风险很高。Ki-67指数高、大部切除、PR表达阴性、组织学分级进展对复发率有负面影响。接受辅助放射治疗的患者通常有更具侵袭性的脑膜瘤。尽管有这些不利因素,这些患者的中位OS和PFS时间较长。因此,需要大量的前瞻性研究来确定较佳辅助治疗的共识。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号