近年来,小儿脑瘤临床病例呈现增多趋势。值得关注的是,随着现代医学技术的进步,特别是对肿瘤生物学特性认知的深入,神经外科治疗领域取得了显著拓展。脑肿瘤综合治疗模式的发展,通过手术技术与综合治疗方案的创新融合,持续推动治疗效果提升,为实现疾病长期控制目标奠定了坚实基础。
国际专家治疗理念与突破
"治愈儿童脑瘤存在可能性和希望!尽管面临挑战,但随着肿瘤研究的深入和治疗技术的快速发展,通过科学治疗手段,患儿将获得愈来越好的治疗效果!"——INC国际神经外科医生集团旗下世界神经外科顾问团成员James Rutka教授在其TED演讲中如是强调。即便是DIPG这类难治性儿童脑瘤,以Rutka教授为代表的医学工作者仍在进行各种创新尝试,为患儿及其家庭带来新的希望。

James T. Rutka教授在胶质瘤、纤维瘤、颅咽管瘤、室管膜瘤等疾病领域积累多年临床经验,特别擅长激光间质热疗(LITT)、清醒开颅术及显微手术技术。其当前研究重点集中于儿童脑瘤和癫痫的外科治疗方向。
在WORLD NEUROSURGERY评选的全球百位著名神经外科专家中,Rutka教授位列重要席位。同期入选的还包括高难度中央颅底手术Dolenc入路创始人Vinko Dolenc教授(1940-2025)、世界神经外科联合会终身荣誉主席Takeshi Kawase教授、世界立体定向与功能神经外科学会主席Joachim Krauss教授等国际权威专家。
前沿治疗技术进展
在James T. Rutka教授主导下,脑瘤实验室在脑肿瘤生长和侵袭机制研究方面取得重要突破。通过与Sunnybrook健康科学中心、多伦多大学生物材料和生物医学工程研究所的协同合作,团队正在研发基于纳米颗粒的输送系统,作为治疗胶质瘤的创新方案。2023年1月10日,团队成功完成全球首例磁共振引导聚焦超声(MRgFUS)儿童脑肿瘤化疗输送术,该项目目前正面向全球招募临床试验对象。

Rutka教授在儿科外科手术、脑瘤分子生物学、癫痫手术等领域发表超过500篇学术论文,并与神经外科权威专家合著及修订多部教材级专著。2013年担任《Journal of Neurosurgery》主编,对神经外科研究发展产生重要指导作用。


典型病例分析
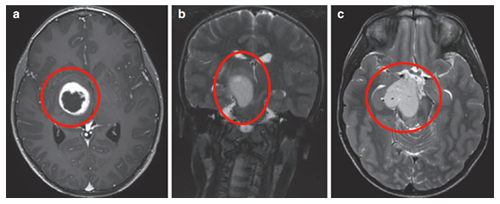
病例一:3岁丘脑病变伴钙化患儿
3岁患儿因呕吐和巨脑畸形就诊。CT及MRI检查显示右侧丘脑病变伴钙化及第三脑室后部梗阻,引发脑积水。
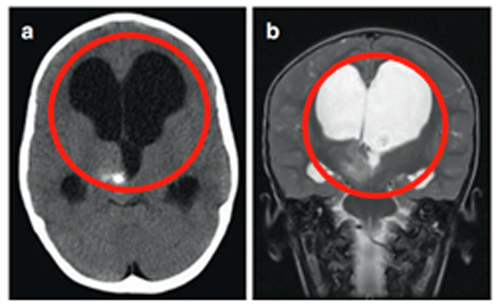
在8岁、11岁和13岁时,James T. Rutka教授通过第三脑室内窥镜切开术成功治疗脑积水,影像显示肿瘤增大伴多发囊肿形成,并逐渐出现左上肢震颤。
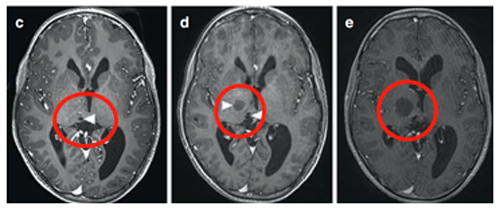
13岁时进行神经导航和超声引导下活检,确诊为WHO I级毛细胞星形细胞瘤。随着肿瘤囊肿持续扩大,患儿出现急性偏瘫症状。
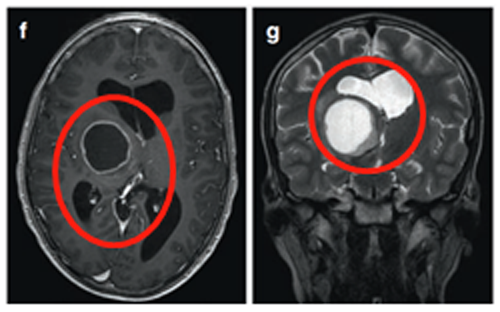
超声引导下将Ommaya导管和储液囊置入肿瘤囊性部分。术后MRI显示囊性占位解除,脑室形态逐渐恢复正常。四个月后,因偏瘫症状未改善,行经胼胝体半球间入路肿瘤次全切除术。术后偏瘫改善,患儿生长和智力发育正常,近期随访显示肿瘤无复发。免疫组化检测显示RAFV600E突变阴性,H3K27M阴性。
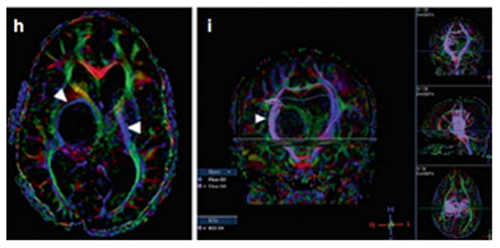
病例二:9岁男孩丘脑结节肿瘤
9岁男童出现左面部、上肢和下肢急性症状3周,持续轻微口齿不清超过三个月。体查发现多处咖啡色斑点和腋窝雀斑,曾诊断为注意缺陷多动障碍。
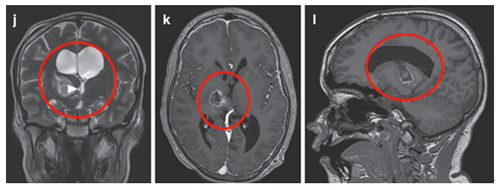
轴位MRI造影剂及冠状面T2-WI显示右侧丘脑结节状肿瘤呈环形增强。肿瘤累及内侧颞叶结构,Rutka教授制定综合治疗方案:先行经颞中回经脑室入路次全切除肿瘤,病理确诊为WHO I级毛细胞星形细胞瘤,BRAF重复融合状态阴性。免疫组化检测BRAF V600E、H3K27M均为阴性。基因检测证实NF1基因变异。
术后六个月影像显示丘脑部分切除和中脑肿瘤残留,据此制定个性化辅助治疗计划,患儿对放疗反应良好。
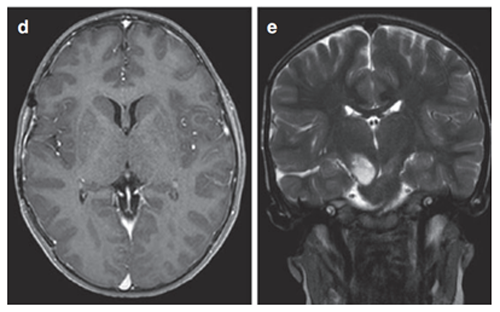
病例三:6岁男孩WHO III级间变性星形细胞瘤
6岁男童临床表现为头痛、间歇性左上肢震颤。MRI(FLAIR序列)显示双侧丘脑肿瘤,右侧大于左侧,累及尾状核头部。脑室轻度增大,伴膈膜水肿和肿瘤内部囊肿。
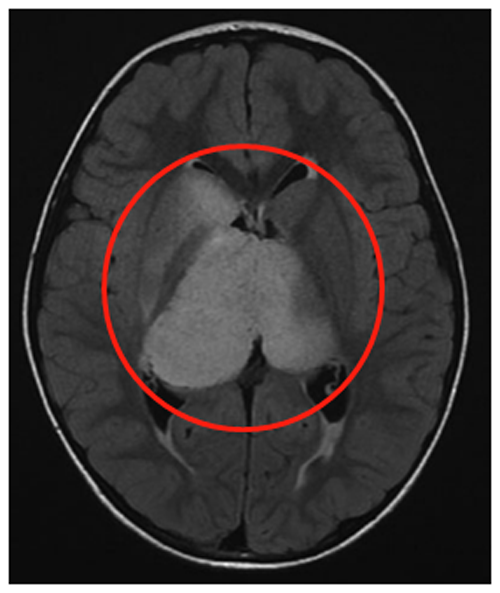
治疗团队先行左额部内窥镜活检和鼻中隔造瘘术,后续行左枕脑室-腹腔分流术。组织病理诊断为WHO III级间变性星形细胞瘤,H3K27M、p53、BRAF V600E突变免疫阴性,MIB-1增殖指数达40%。
制定综合治疗方案:同步替莫唑胺(TMZ)和放射治疗(59.4Gy),后续完成12周期替莫唑胺治疗(累计剂量200mg/m²)。确诊后15个月影像学表现稳定,临床症状缓解,生活质量显著提升。
病例四:10岁男孩C1-C3脊索瘤
10岁患儿临床表现为头晕颈痛、复发性咽喉感染和吞咽困难,确诊C1-C3脊索瘤伴上呼吸道压迫。经详细评估后,行经口、经腭、经下颌入路次全切除术。
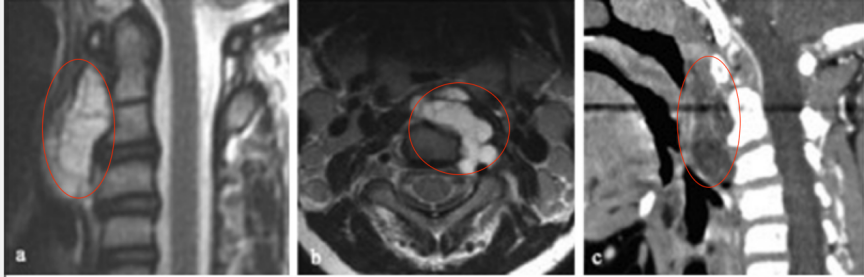
术后影像显示C2-C3神经孔残留病变,遂制定个性化放疗方案。患儿对70Gy光子放疗反应良好,耐受性佳,残留病变明显缩小且无显著放疗副作用。
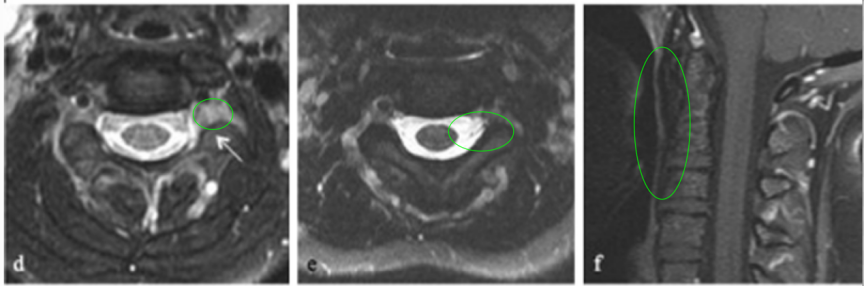
据文献报道(1973-2014年808例原发性脊索瘤数据),脊索瘤5年生存率达68.4%,10年生存率为39.2%。该病例随访10年无复发,未出现神经功能缺陷,验证了综合治疗方案的长期有效性。

通过上述典型病例可见,儿童脑瘤的治疗需要结合手术切除、放射治疗、药物疗法等多模式综合方案,根据个体情况制定个性化治疗策略,才能实现最佳治疗效果。国际权威专家的技术引领和多学科协作模式,为儿童脑瘤治疗领域带来了新的希望。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号