全切肿瘤,就意味着放弃听力和面容?
只能部分切除肿瘤,隐忍病魔一次又一次的折磨?
听神经瘤反复复发怎么办?还能治愈吗?
……
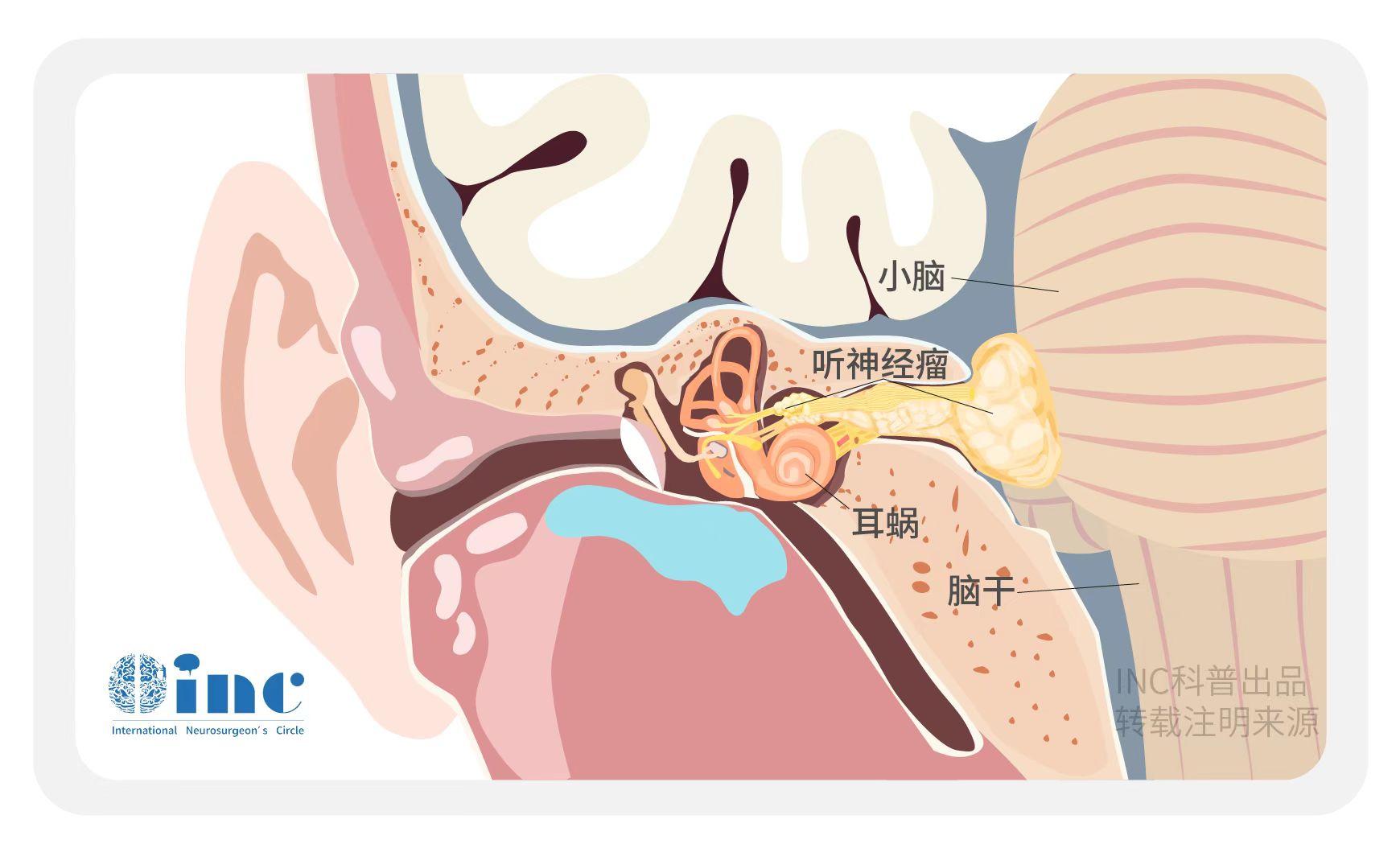
众病友苦听神经瘤久矣,何能举大计灭之?
抗病逾旬年,衰颓已不堪
54岁男子患桥脑小角听神经瘤持续11年。2004年5月他在一所医院经乙状窦后入路行肿瘤次全切除;一年后,伽玛刀放射外科手术控制残留肿瘤,伽玛刀治疗两年后,病人咨询至某医院,进行二次手术切除,行次全肿瘤切除。2014年4月出现临床症状恶化,肿瘤生长,经乙状窦后入路三次肿瘤切除,达到次全切除,病理证实为恶性周围神经鞘瘤。

1.肿瘤的生长位置和大小
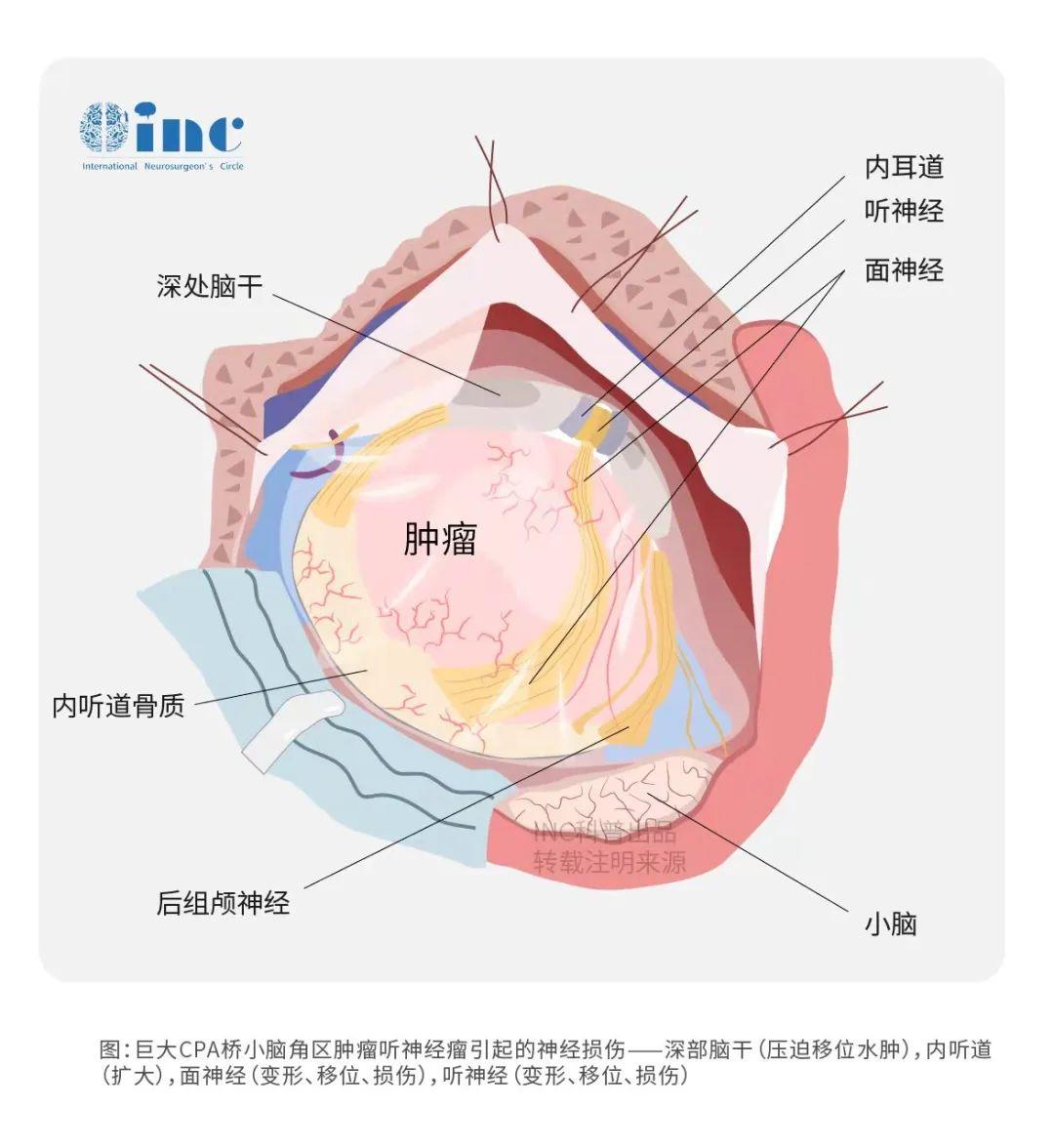
听神经手术切除程度低、有肿瘤残留是造成肿瘤复发的相关因素。有报道显示,残留率越高,复发的可能性就越高。因听神经瘤为良性肿瘤,并不是全部残留的肿瘤均复发,也不是全切的肿瘤不复发,全切肿瘤也有复发的可能性。相关学者长期随访听神经瘤经完全切除、近全切除(切除度≥95%)、次全切除(切除度<95%)的复发率分别为0.3%,5.6%,24%。国内研究显示,经扩大迷路≥大概率瘤切除术后没有复发。次全切除(残余5 mm×5 mm×2 mm)的复发率是近全切除或完全切除的9 倍。单因素分析,可以确切的说,肿瘤的残留率与复发呈正相关。
另外,有学者认为内听道内T2W1 是否存在脑脊液信号影,是否存在周围水肿是造成肿瘤残留的因素之一。根据以上研究分析,核磁影像是否存在脑脊液液信号影及周围是否水肿,也是造成肿瘤残留的独自因素之一。

在无咖玛刀出现以前,手术方式为听神经瘤的治疗方式,咖玛刀对部分小型听神经瘤有作用,但是常伴有放射性神经损伤、治疗不完全肿瘤残留易复发,研究显示听神经瘤大小超过3cm,伽马刀容易造成脑干、颅神经损伤,导致脑水肿、肢体麻木无力、面瘫等,容易复发,较好采用外科手术治疗。
通俗来说,听瘤做手术还是放疗(伽马刀or质子)?这要看病情条件、能及的就医手术条件,包括肿瘤大小(一般3厘米以内)和生长位置,患者能不能找到经验丰富的医生全切肿瘤并且保留神经功能?放疗虽然不用开颅、不会流血但不能完全切除根治肿瘤,做放疗相当于只是把肿瘤暴打一顿、肿瘤并没有“斩草除根”,同时还伴有放射性的损伤等。如经济条件允许、有较高生活质量要求、有较高的就医资源通道,优选“保听保面的全切手术方案”。
目前临床较常用的三种手术方式分别为中颅窝路径、经乙状窦后入路、经迷路入路手术。经迷路入路对于大听神经瘤效果较好,但无法直视内听道外1/3 的肿瘤,有时会造成肿瘤残留,复发率也高于前两者。乙状窦入路在保留听力方面具有优势,手术视野清晰,适用于大、中、小各类听神经瘤,能保留面神经及听神经。中颅窝入路的优点为复发率较低,但多用于小肿瘤,优点为能直接打开内听道,术野清晰,能清晰的看到面神经与肿瘤的关系,适用于中、小肿瘤,尽管全切除与面神经保留率不断增高,但目前仍然以牺牲听力为代价。
简言之,对于不同类型肿瘤,应选择不同的手术入路。对于听力丧失的患者可使用迷路入路,确保肿瘤的全切除。对于听力尚存在功能的患者,大肿瘤行乙状窦后入路,中小肿瘤行中颅窝路径。
5. 听神经瘤的生长活跃度
有研究显示复发听神经瘤囊性变居多,增长较为迅速,较短时间内可出现临床症状。囊性肿瘤的囊液和囊壁中含有的基质金属蛋白会加速肿瘤的囊性变、瘤壁与周围的组织粘连,其内大量CD68 阳性细胞可以刺激到血管密度增加与炎性反应。术后囊性听神经瘤残留比实性瘤残留肿瘤生长周期短,且细胞核增殖速度更快,需更频繁的频繁的治疗。但普遍认为肿瘤的复发与囊实性无关。
目前,随着病理分子学的发展,术后病理Ki-67 提示肿瘤细胞活跃,Ki-67 高应密切随访。随着医疗机构病理科的发展,近年来Ki-67 检测已普遍,监测术后Ki-67 值,一般Ki-67≥5 时密切随访,提示高复发。
6. 特定基因突变的听神经瘤易复发
有报道显示,显微外科手术治疗听神经瘤术后听力保留的结果差异较大(0%到93%)。单纯从手术的疗效而言,与同样大小的散发性听神经瘤相比,NF2-听神经瘤的听力及面神经功能术后保留效果要差,手术切除效果亦不佳。这一点与肿瘤的生物学特点密切地相关,因其更倾向于侵袭周边的蜗神经和面神经,产生严重的粘连,神经不易分离,不像单发的听神经瘤那样多数仅累及前庭神经。而且有报道约 59%的NF2病例可同时并发蜗神经和面神经鞘瘤,如在术中不能很好地辨认即会造成术后功能受损。同时,两者的术后复发率亦明显不同。15mm 以下的肿瘤全切术后,NF2-听神经瘤的长期复发率在50%以上,而相应的单侧散发的听神经瘤术后则没有明显复发。
7. 血供情况
研究显示,听神经瘤有些实性肿瘤血供丰富,囊实性血供丰富的略差一些。听神经瘤的血供由3 条供血动脉供血,分别为脑桥支及脑膜动脉分支,静脉主要由岩静脉回流至岩上窦。有学者在2008年8 月至2016年8 月对21 例高血供听神经瘤进行手术切除,6 例患者全切除,15 例因血供丰富造成残留。患者肿瘤血供较为丰富,在手术中,切除肿瘤时,手术视野相对模糊,切除边界肿瘤时为防止误切脑组织相对保守,造成肿瘤残留;手术过程中出血较多,从而造成患者血压下降,从而被迫停止肿瘤切除。这些都是造成肿瘤残留的原因,从而导致肿瘤的复发。

听神经瘤及术后复发的优选治疗方法是显微外科肿瘤切术。切除手术是解决肿瘤占位效应、缓解神经压迫损伤、避免复发较高效直接的方式。

术后复发听神经瘤常与周围组织、纤维粘连不清,术后残留经过放射治疗的患者,粘连更为严重。尽管肿瘤与血管神经粘连时,手术难度加大,但在条件允许的条件下,应根据具体病情选用个体化手术入路,减少上次手术造成的瘢痕组织粘连,减小手术难度。
放射外科治疗听神经瘤的目的是防止肿瘤生长,但不仅无法根治肿瘤,还会损伤正常神经,需要二次放疗或手术。
目前给与观察治疗均为阶段性观察,短期内对于复发患者进行影像学观察。
如果经济条件允许,有较高生活质量要求,想获得更加预后效果,建议向INC国际神经外科专家寻求咨询意见。INC国际神经外科专家巴特朗菲教授专研复杂脑瘤手术30余年,拥有丰富的听神经瘤手术顺利全切经验。

2020年10月,32岁的姜女士出现严重右侧耳鸣,伴头晕、头痛、头皮发麻、右眼睛视力下降……她知道,这是她的听神经瘤在作祟。这已经是6年多里的4次突发性耳聋,前两次仅仅是短暂的右耳听力丧失,补液治疗后又逐渐恢复,而这一次,她意识到情况没那么简单。
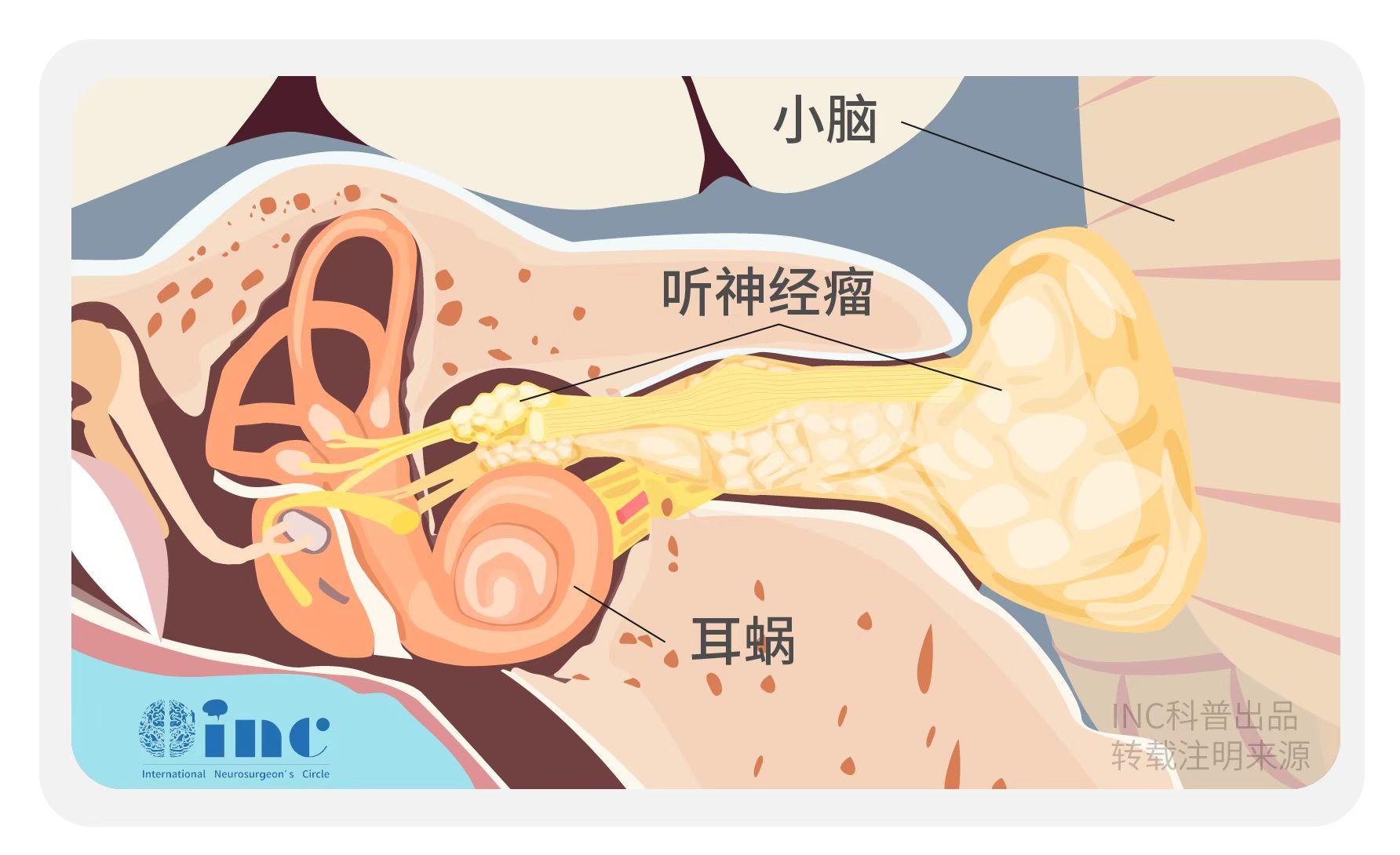
听神经瘤示意图
去医院核磁检查发现,听神经瘤的生长速度加快,肿瘤已经从2019年较开始检查出来的1cm左右,长大到2.1cm。姜女士随时可能再一次发生“突发性耳聋”,并伴有视力下降 。接下来,不知道还会出现什么可怕的症状。
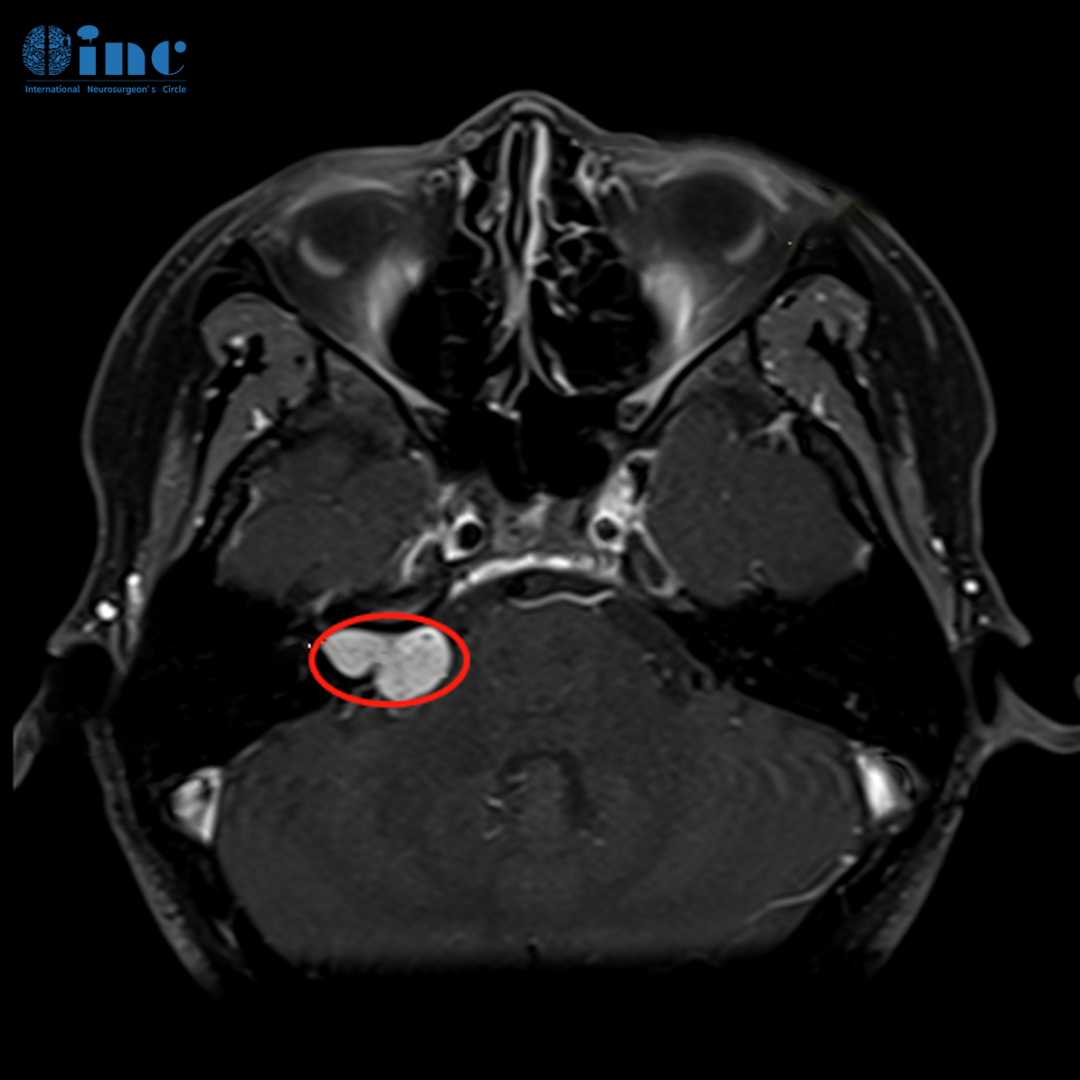
在遍寻名医和查阅各种文献资料后,姜女士明白她的手术难点在于:
较终,姜女士找到INC国际神经外科专家巴特朗菲教授。巴教授为其诊断后做出手术评估结果:手术切除率全切,暂时性面瘫的风险7%,长期性面瘫的风险1%,复发概率可能只有 2-3%,听力可以很大水平保留。得到这样的评估结果,姜女士决定赴德国接受巴教授主刀的手术。
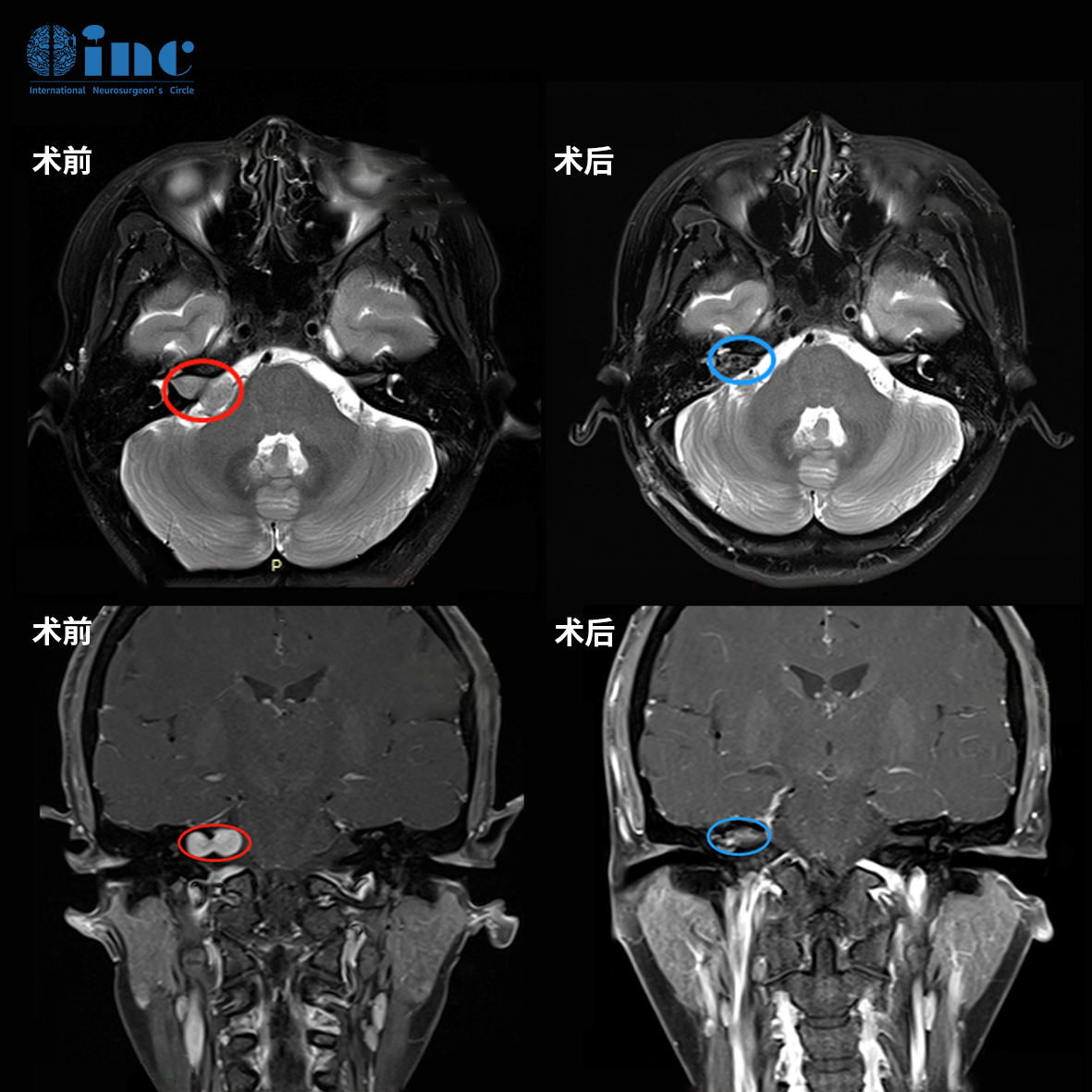
姜女士术前术后影像对比

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号