人类的面神经(FN)平均包含7500到9370个躯体神经轴突。在3120到5360个体感轴突和分泌轴突之间,分别束在中间神经(Wrisberg’s)内,中间神经与FN密切接触,但没有轴突交换(Thurner et al.,1993)。轴突束被多层髓鞘包围,在少突胶质细胞产生的中央髓鞘和许旺细胞产生的外周髓鞘之间有一个圆顶状的过渡带。所谓的FN的Obersteiner-Redlich区从近端到远端方向接近脑干的根出口区(Guclu et al.,2009)。1(脑池)蛛网膜内段,起源于橄榄和脑干下梗之间的隐窝至内声孔(IAP),是人类较长的颅内段,平均长度为19.5 mm(Captier et al.,2005)。2节(口)蛛网膜内段从IAP延伸到内声管(IAC)的眼底。在人类较短的3段(迷宫)内,FN占据了IAC的一小部分喙背,并从IAC底部延伸到膝曲神经节(Lescanne et al.,2002;Bendella等人,2016)。在这前三个节段内,神经元轴突分别有髓鞘。轴索束被神经内膜包围,形成束束,束束无序分组,缺乏从颅外神经中所知的圆形图案(Podvinec和Pfaltz,1976;Sekiya等,1985;石井和竹内,1993;Captier et al.,2005)。FN的1节和2/3节被蛛网膜鞘覆盖,缺乏神经周围和神经外膜层(Podvinec和Pfaltz,1976;Sekiya等,1985;Lescanne et al.,2002;Captier et al.,2005)。在岩骨的面(输卵管)管内,FN的4(鼓膜)和5(乳突)段进一步分裂为岩大神经和膝状神经节接点后的鼓膜索。整个神经被神经外膜包围,嵌入保护性的神经外膜中,较终到达6节段(颞外节段)(Sekiya et al.,1985;Captier et al.,2005)。蛛网膜内FN的保护层减少,相对缺乏与硬脑膜的直接稳定接触,在生理状态下,这部分神经不暴露于物理力,这可能是足够的。保护主要通过脑脊液(CSF)、蛛网膜层和脑池解剖结构进行。然而,即使在生理状态下,蛛网膜内FN也会受到压力,并暴露于蛛网膜下腔内的搏动力(Lescanne等,2002;Bendella等人,2016)。
在CPA中发生的肿瘤病变通常表现为良性和缓慢生长的模式。它们通过脱位、拉伸、压扁、甚至吞噬或浸润的方式慢性影响脑池和颅口部的FN。手术切除时的操作会对FN的1节和2/3节产生额外的急性刺激效应,由于它们特别容易受到拉伸(缺乏神经外膜)和降低对压迫的抵抗力(缺乏神经外膜),术中损伤的风险很高(Sekiya et al.,1985;Captier et al.,2005;Bendella等人,2016)。在现代神经外科时代,新的“以神经为中心”的手术策略已被开发出来,以实现更高的FN保存率和功能预后(Samii和Matthies,1997b;Sampath等人,2000)。颅内FN损伤会导致面瘫,对患者的心理社会状况影响很大,其临床过程比外周FN损伤更为严重(Wiet et al.,2001)。当术中损伤发生时,直接神经末梢或神经替代技术是目前优选的治疗方法,但仍与功能恢复较差有关(Samii和Matthies,1997b)。在过去的几十年里,在急性或继发性情况下的FN麻痹的显微外科技术以及额外的实验可能性有了较大的提高。与颞内或颞外FN损伤相比,此类干预的效果可能在结果和结局上有所不同(Captier等人,2005;burgtte等人,2012)。
CPA桥小脑角区,是由脑干脑桥外缘、岩骨内缘和小脑半球前外侧缘构成的锥形三角空间,空间虽小但富藏着前庭蜗神经、面神经、三叉神经、岩静脉、小脑前上动脉等重要解剖结构。脑膜瘤是CPA区除去听神经瘤外二高发肿瘤,当脑膜瘤压迫听神经、前庭蜗神经,会出现耳鸣、听力下降,甚至听力丧失,当面神经损伤就会有面肌抽搐或面瘫等,如果放任肿瘤继续生长,压迫到小脑、脑干,患者的生命顺利可能就会受到威胁出现肢体瘫痪甚至昏迷。
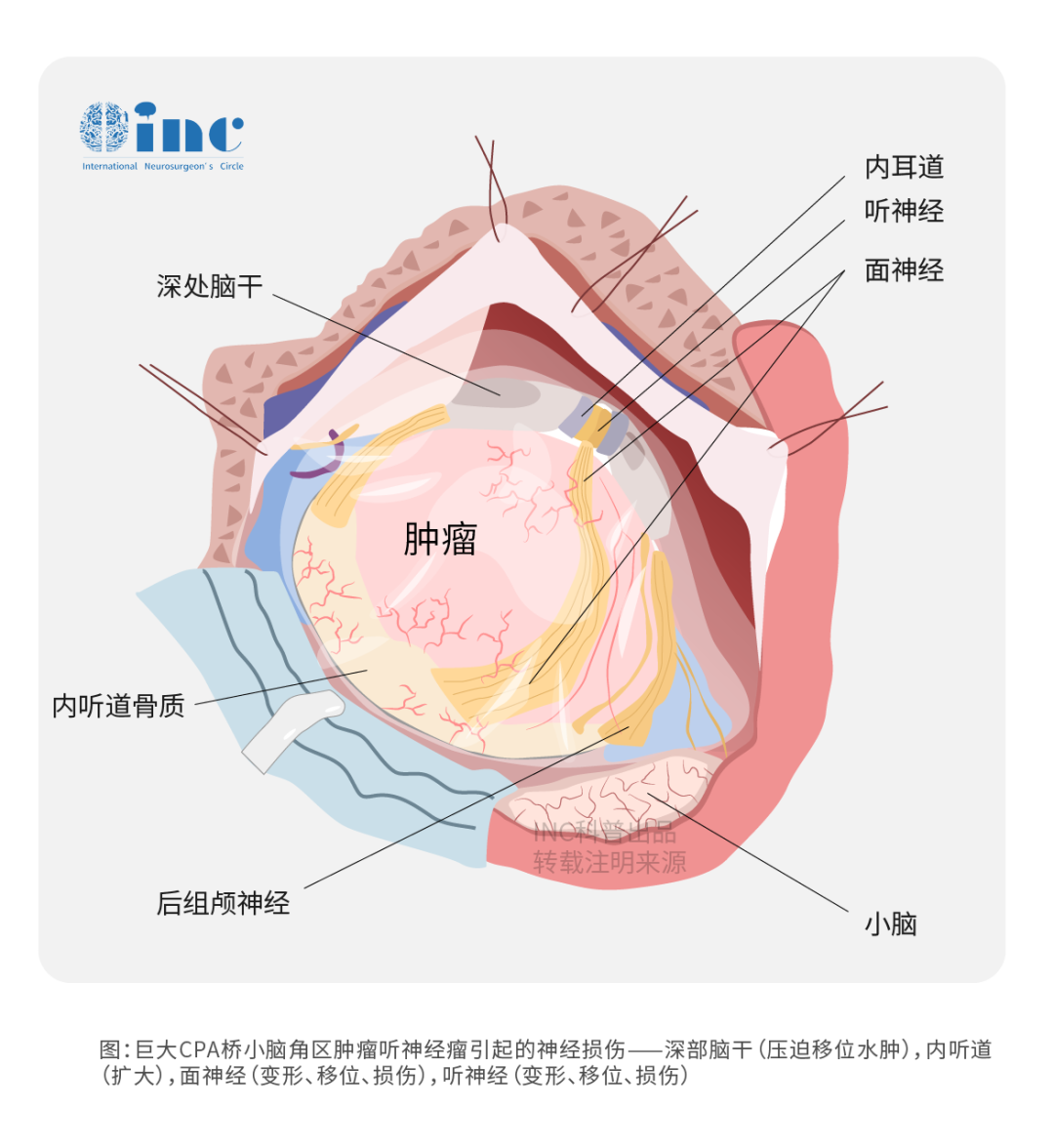
桥小脑角区脑膜瘤,通常压迫周围许多重要神经血管、小脑甚至脑干,大肿瘤,手术难度大,手术不慎易残留肢体瘫痪、面瘫、听力损伤等。完整切除桥小脑角区脑膜瘤且不伤及周边脑干、神经和血管,手术的每个细节都至关重要。是对一些高龄脑膜瘤患者而言,因为病程长,手术有较高的并发症,很多医生往往选择保守治疗,这时候手术更应把治疗效果和术后生存质量放在一位,挑战较大。
什么情况下可以手术?若肿瘤占位效应明显并引起神经功能缺损,则应尽快手术且尽可能全切;但是,手术全切不应当以牺牲神经功能为代价。
总体而言,桥小脑角区脑膜瘤应以手术全切为目标,根据术中情况可接受次全切以保护神经功能;然后定期复查观察残余肿瘤,若肿瘤增大并出现神经功能缺损症状,如果肿瘤小可以选择立体定向放射外科治疗(SRS),如果肿瘤较大,再次显微手术切除肿瘤。
CPA区脑膜瘤巴教授成功案例交流
病情回顾:41岁的孟女士,因听神经瘤已丧失右耳听力,右侧轻度面瘫,做过了手术后本以为能松一口气,没想到术后一年她的左边耳朵感觉很闷,还时不时地头疼……本以为是听神经瘤复发,不曾想医院核磁检查后结果显示“左侧桥小脑三角区脑膜瘤”。而孟女士的脑膜瘤位于桥小脑角区,这正好连接着大脑三叉神经、展神经、面神经和听神经等,手术牵一发而动全身,哪怕一点小小的损伤均会带来不可逆的后果。国内医生都说手术对听神经、面神经的风险较大,不能确定术后能够保留原有的听力且不面瘫。
治疗过程:网上各种查阅资料,病友圈多方打听得知INC德国巴特朗菲教授即将来华进行示范手术教学,于是他们决定咨询教授能否为自己手术。教授研究过孟女士的病历后表示尽管手术困难,但鉴于我以往的经验,患者成功手术的几率很高。在INC合作的无锡二人民医院,INC德国巴特朗菲教授为孟女士进行手术,国内神经外科团队协力配合,加上术中神经电生理监测设备的使用,较后孟女士的脑膜瘤终于得到了全切,听神经和面神经也得到了完好保留。
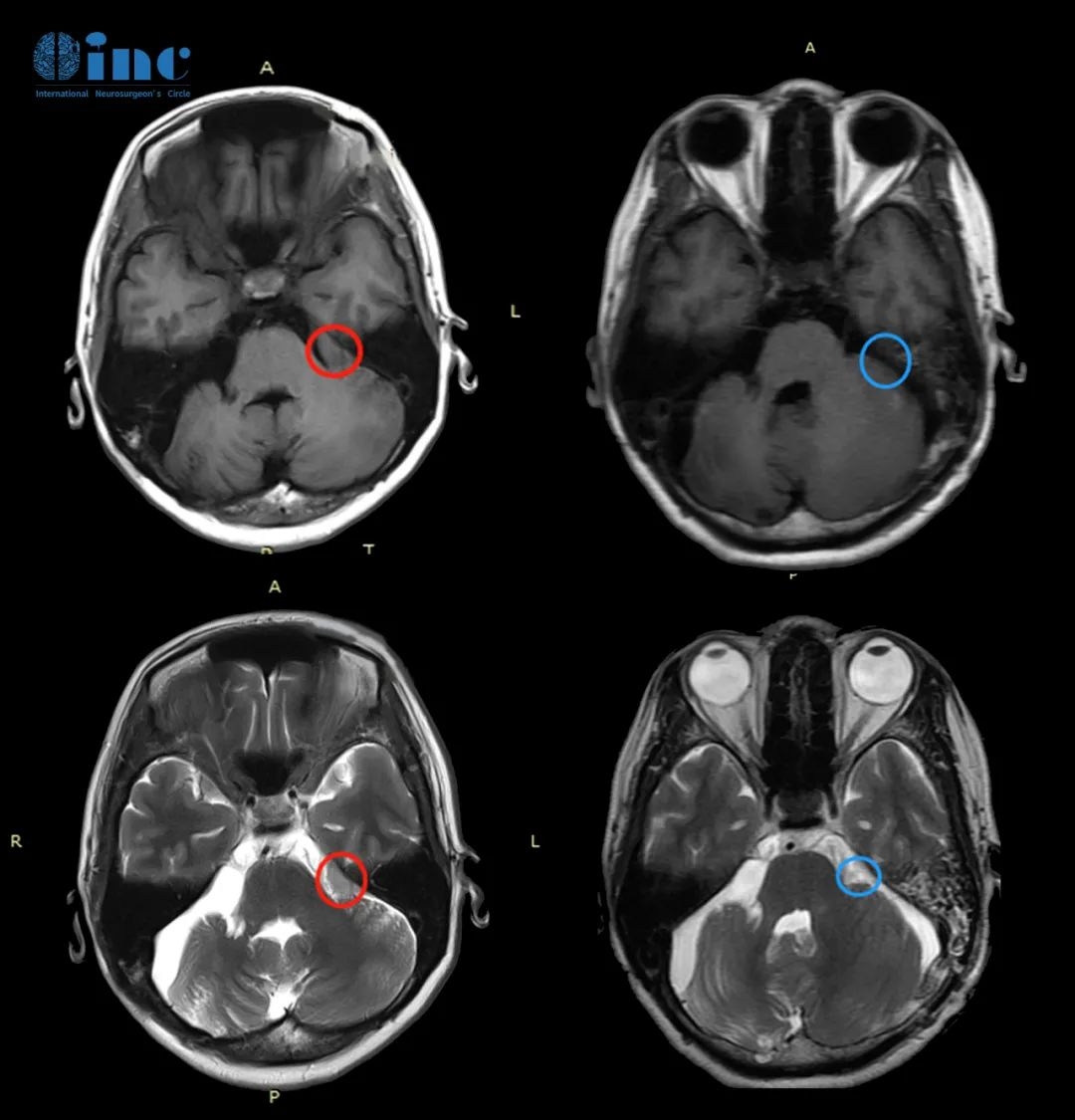
孟女士术前术后MR对比

术后孟女士麻醉复苏后,巴教授尽快到ICU查房,了解患者听神经、面神经的功能
术后1个月随访,孟女士状态良好
之所以孟女士的听神经、面神经能够得到很好的保留,这离不开主刀医生高超的技术水平,此外,也很大水平上归功于术中神经电生理监测(IONM)对孟女士神经功能的较大保护。目前,神经电生理监测已经成为实时监测神经功能、减少神经损伤、提高手术质量的不可或缺的手段,同时要求外科医生、麻醉科医生及神经电生理监测医生协同配合达到神经功能保护的目的,根据具体的手术部位、手术入路和方式,针对术中易损功能区或神经传导通路,选择合理的神经电生理监测模式和方案,据此决定较佳的麻醉方法,确定监测报警阈值。
参考资料: doi:10.3389/fbioe。36389.86686866667

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号