8岁的Hobart,具有运动和言语障碍,和4年的慢性头痛史。某天,Hobart突发癫痫,被送往埃尔卡亚俄当地医院,很快,医院给他照了CT,报告结果仿佛“判决书”:左侧额叶区弥漫性脑水肿。
由于缺乏血管造影检查的条件,只能怀疑是病毒性脑炎。之后,他开始接受经验性抗病毒治疗,并开始吃抗癫痫药物。
然而,住院二十天后,Hobart再次癫痫发作,这次还出现了加重的症状,他的左侧肢体无力,无法独立行走,容易出现摔倒,无法言语、正常交流对话,如“我……那个……手……不……”。
情况急转直下,当地医院已经无法进行进一步的诊断了,于是Hobart被转移到利马一个更高级的神经中心进行治疗。
在这里,他接受了更全面的检查。没想到,检查结果显示他右侧大脑中的动脉和前动脉区域存在急性缺血,DSA更显示他的双侧颈内动脉完全闭塞,正是烟雾病的典型特征!
缺血、出血、癫痫……儿童烟雾病有哪些症状?
儿童烟雾病(MMD)多见于6-15岁,在临床上表现多样,以脑缺血较为常见,还包括自发性颅内出血以及癫痫发作。根据主要症状不同,可大致分为三类:
(1)缺血型:包括短暂性脑缺血发作(Transient ischemic attack, TIA)及脑梗死。
脑缺血:反复TIA发作或缺血性脑梗死是儿童烟雾病较为常见的症状,发生率在40%-50%左右,其次为缺血性脑梗死,发生率在20%左右。
脑缺血在临床上主要表现为急性或交替发作的偏瘫、失语、构音障碍、肢体无力、意识减低等。这主要由颈内动脉及其主要分支狭窄或闭塞后引起的血流动力学改变导致。
在儿童患者中,缺血症状常由过度通气引起,这可能与动脉血二氧化碳分压的降低,使患者颅内正常血管收缩,从而导致受累动脉供血区的局部灌注进一步降低有关。
此外,手术麻醉、压力、疲劳、感染和脱水也可能引发缺血症状。
(2)出血型:以自发性颅内出血为主,常合并动脉瘤。
自发性颅内出血:这种症状常合并动脉瘤出现,当局部血流动力学发生改变时,这些位于 Willis 环上及烟雾血管扩张形成的小动脉瘤破裂,最终导致颅内出血。出血的位置主要在蛛网膜下腔、脑实质、脑室等,其中脑室内出血或实质内出血破入脑室的情况相对常见。
(3)癫痫型:以癫痫发作为主要表现。
癫痫:癫痫发作在儿童中较成人更为典型,烟雾病是儿童中风和癫痫发作的重要危险因素,也可能继发于缺血事件。
此外,约30%的MMD儿童可表现出不同程度的认知障碍。尽管智商可能正常或者偏低,但记忆力、处理速度、注意力和执行能力方面会低于正常同龄儿,而且双侧病变以及有卒中表现的患者所受损害更为突出。
从日本特邀的主刀医生 手术力挽狂澜
Hobart的双侧基底节呈“烟雾”络脉改变,右后交通动脉通畅,然而,并没有明显的侧支循环,尤其是来自右颈外动脉的侧支循环。
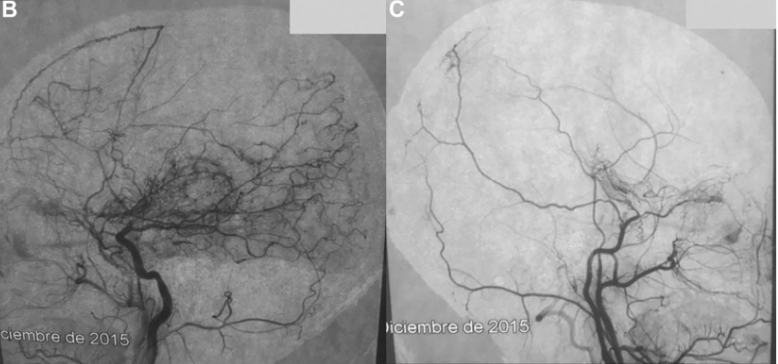
术前DSA显示双侧颈内动脉、右侧眼动脉远端和后交通动脉远端完全闭塞,双侧基底节烟雾络脉(B,左颈内动脉和颈外动脉分支;C,右颈内动脉和颈外动脉分支)。
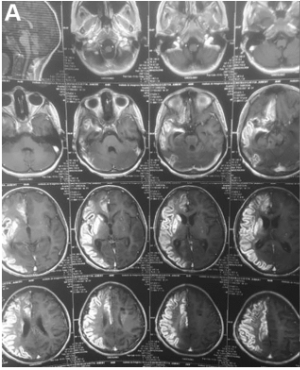
术前脑MRI显示,右侧大脑中动脉和右侧大脑前动脉区域急性缺血。
外科血运重建术是儿童烟雾病的有效治疗手段。《烟雾病诊断和治疗指南》提到,对于表现为脑缺血症状的烟雾病,外科血运重建术是有效的(推荐等级B)。
由于Hobart年龄太小,而医院又缺乏具有儿童烟雾病搭桥手术经验的神经外科医生,因此,在接下来的几个月时间里,他被安排了间接血运重建手术。而此时的他已经出现严重的左侧偏瘫和表达性失语。
幸运的是,不久之后,他在左颞浅动脉和左大脑中动脉之间接受了两次直接搭桥手术。主刀医生是从日本特别邀请过来的川岛明次教授(Akitsugu Kawashima),INC国际神经外科医生集团旗下世界神经外科专家团(WNEG: World Neurosurgical Expert Grop)成员、圣路加国际医院神经外科主任。
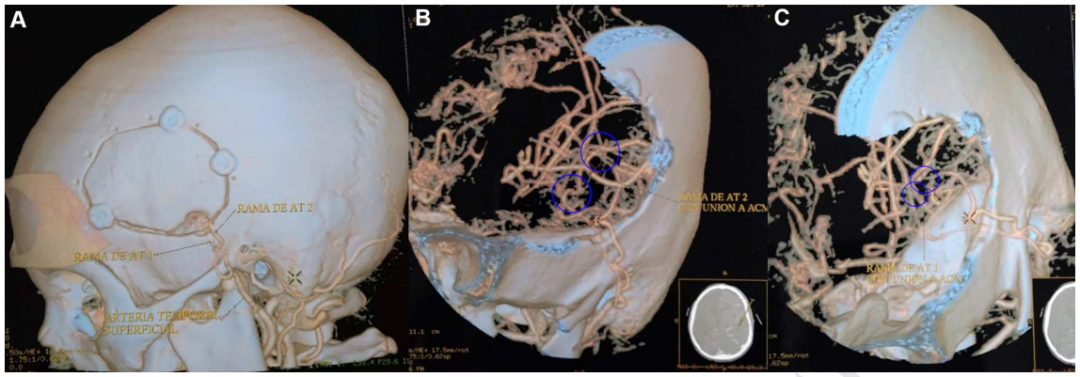
图2:术后 CTA的3D重建显示开颅手术大小,以及在左侧颞浅动脉和左侧大脑中动脉之间进行的两次搭桥血管重建。
川岛教授为Hobart进行的手术顺利完成,这是秘鲁首次对小儿烟雾病患者进行直接血运重建术。被推出手术室的Hobart恢复良好,在术后即时评估时就可以说出一些简单的单词了!
对于儿童烟雾病而言,每个人都希望在梗塞前治疗,手术干预越早,预后效果就越好。Hobart因种种原因治疗受到耽误,导致他仍然存在中度左侧偏瘫和严重远端功能障碍。
但幸运的是,亡羊补牢,为时未晚,一年之后的他,已经可以进行一些日常活动了,也能够在没有任何支撑的情况下行走。除此之外,尽管存在一些困难,他的语言表达能力也在逐渐恢复。
烟雾病(Moyamoya病)为什么治疗难度高?
1. 手术技术难度高
血管条件差:双侧颈动脉进行性狭窄或闭塞,导致可供搭桥的受体血管(如颞浅动脉)纤细脆弱,吻合难度大。
多阶段手术:常需分次处理双侧病变,增加手术风险及恢复周期。
术中选择:需权衡直接搭桥(如STA-MCA搭桥)、间接血运重建(如EDAMS术)或复合手术的适用性,个体化方案要求高。
2. 脑血流动力学评估复杂
精准评估困难:需结合DSA、CTP(CT灌注成像)、SPECT等判断缺血区域及储备能力,但烟雾病侧支循环紊乱,结果解读困难。
双侧病变的交互影响:一侧治疗可能改变对侧血流动力学,需动态评估以避免过度灌注或窃血现象。
3. 围手术期并发症风险
脑缺血或梗死:术中临时阻断血管可能导致急性缺血,尤其对低灌注依赖区域。
过度灌注综合征:血运重建后易出现头痛、癫痫甚至出血,需严格控制血压。
吻合口血栓形成:纤细血管易发生血栓,抗血小板治疗需平衡出血风险。
4. 长期管理挑战
疾病进展:即使手术成功,非手术区域血管可能继续狭窄,需长期随访(如每年MRI/MRA)。
儿童 vs 成人差异:儿童患者间接血运重建效果较好,但成人可能需直接搭桥,且术后代偿能力不同。
抗栓治疗争议:部分患者需抗血小板药物,但可能增加脑微出血风险,需个体化调整。
5. 麻醉与术中监测
血压管理:术中需维持脑灌注同时避免过高血压导致出血,尤其儿童耐受性差。
神经电生理监测:EEG、SSEP等监测脑功能,但烟雾病患者的基线异常可能干扰判断。
6. 再狭窄与侧支循环失效
搭桥血管闭塞:术后早期或晚期可能发生吻合口狭窄,需影像学密切监控。
间接血运重建失败:如脑-硬膜-动脉血管融合术(EDAMS)后新生血管不足,需二次手术。
川岛明次教授

INC川岛教授相关阅读
2岁2次搭桥术后出血,拿什么拯救你我的孩儿?国际烟雾病大咖川岛手术案例
双管齐下!川岛教授动脉瘤孤立术联合STA-PCA搭桥术精准拆弹

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号