三年前,年仅22岁的雯雯因持续性的头痛、耳鸣、四肢无力等症状,去医院检查发现桥前斜坡脊索瘤,这是一种少见的低度恶性骨源性肿瘤,具有浸润性,生长位置深,手术稍有不慎就会导致耳聋、面瘫、吞咽困难等严重后遗症,国际范围内能够实现顺利且高切除率手术的专家少。
较后雯雯经过多方查询,找到INC德国巴特郎菲教授进行咨询咨询。教授表示,雯雯已有很明显的手术指征,凭以往的手术经验,可以顺利切除肿瘤。

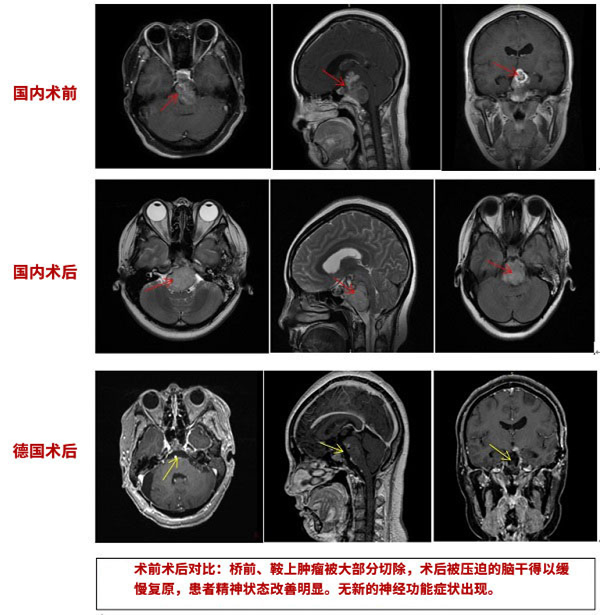
得到巴教授的回复后,雯雯和父母商议决定去德国找巴教授手术。在德国医院,雯雯的脊索瘤得到了较大水平切除,术中无神经损伤,术后无并发症。术后2天,雯雯就可以下床行走,术后25天康复出院。
术后3个月,雯雯状态恢复良好,她很高兴能够重获新生,感谢巴教授的手术。
斜坡脊索瘤是绝症吗?
脊索瘤是一种恶性病变,发病率为0.08例/100,000人/年,占全部原发性恶性骨肿瘤的1-4%,占全部颅内肿瘤的不到0.2%。好发于骶尾部(50-60%的病例)。虽然生长缓慢,脊索瘤被归类为低至中度恶性肿瘤,具有局部侵袭性行为的倾向。据报道,远处转移到肺、骨、软组织、淋巴结、肝和皮肤。高分辨率骨计算机断层扫描(CT)和对比增强磁共振成像(MRI)是强制性的诊断;前者用于评估骨骼受累情况,后者用于确定肿瘤与关键软组织结构的接近程度。
治疗的黄金标准是完全顺利的手术,然后是放射治疗;目的是较大限度地切除肿瘤,减少发病率。斜坡脊索瘤的处理不同于其他地方的脊索瘤,因为它强调保留神经功能。
斜坡脊索瘤怎么治疗?
手术是治疗斜坡脊索瘤的主要方法;然而,由于它们形成播散的肿瘤岛(特别是在骨中),使得难以获得显微镜下的游离边缘,因此它们的去除只能在宏观上完全。为了获得尽可能广泛和顺利的切除,需在周围正常骨上钻孔即使从肿瘤学的角度来看,也很难判断切缘是否是无病的,因为根据定义,整块切除是不可能的。
手术方式的选择取决于肿瘤的大小、位置和解剖分布。延伸到多个解剖间隔的损伤通常需要联合手术方法,使得分期手术成为可行的选择。这意味着首先切除肿瘤的硬膜外部分,然后切除硬膜内残余肿瘤,在两次手术操作之间没有额外的辅助治疗,以避免脑脊液漏的风险,并促进一次手术的快速恢复。
即使没有明显的肉眼可见的残余肿瘤,辅助放射治疗也是广泛手术后的规则,因为切除边缘的显微镜下和不可检测的肿瘤浸润的。对于不能完全切除的脊索瘤,较大限度地切除肿瘤仍然是可取的,残留肿瘤应限制在远离脑干和光学装置的区域,以允许较佳的放射剂量计划。虽然多年来已经提出了不同类型的放射治疗,但是质子束治疗被认为是目前的金标准,因为它减少了对邻近正常组织的剂量和晚期并发症的风险。据信它比传统的RT实现了更好的局部控制和更长的无病生存期。
如果不治疗,颅底脊索瘤的中位生存期不到30个月;然而,即使在完全切除后,也有很高的复发率。
对于后续行动的时间长短没有一致意见;然而,任何治疗的效果都应该从长期来判断,五年或十年,因为脊索瘤是生长缓慢和局部侵袭性的肿瘤。
当计划斜坡脊索瘤的治疗时,有几个方面需要考虑。切除的完全性是较重要的预后因素;然而,它应该与相关的发病率相平衡,同时也要考虑患者的年龄和术后康复的可行性。在我们的病例中,选择POTS入路到达颈静脉孔的硬膜内侧。选择硬膜外入路以更容易地切除硬膜内肿瘤是颅底外科的原则之一,正如手术分期以实现脊索瘤治疗的肿瘤学上较合适以及较顺利的结果一样。长期随访将揭示我们的治疗选择是否恰当。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号