髓母细胞瘤是18岁以下儿童中较常见的原发性中枢神经系统肿瘤,其较常见于四脑室。肿瘤浸润正常小脑组织,15%的病例浸润脑干。髓母细胞瘤患儿可表现为继发于后颅窝肿块的阻塞性脑积水,随后伴有小脑功能障碍。大一点的孩子通常会自述晨间头痛。由于颅内压增高,呕吐也时有发生。本文中提到的患儿早期病情便是头痛、呕吐,后在INC旗下国际神经外科顾问团(WANG)的专家成员James T. Rutka教授的手术及综合治疗下,患儿带瘤顽强生存多年。
临床表现
髓母细胞瘤是颅内恶性程度较高的脑瘤。其恶性表现在三个方面:①生长较其迅速;②手术不易全部切除;③肿瘤细胞有沿脑脊液产生播散性种植的倾向。主要表现为颅内压增高症状和小脑症状。由于肿瘤易阻塞四脑室产生脑积水及颅内压增高,出现头痛(占79%)、呕吐(占82%) 、视乳头水肿(占75%) 等症状和体征。肿瘤主要损害小脑蚓部,表现为身体平衡障碍,走路及站立不稳。肿瘤位于下蚓部时多向后倾倒,这是因为肿瘤损害了蚓部结构,使小脑蚓部与脊髓和前庭之间的联系受到损害,故身体难以保持平衡。因肿瘤侵犯下蚓部者更常见,所以多数患儿表现向后倾倒。

命名与分型
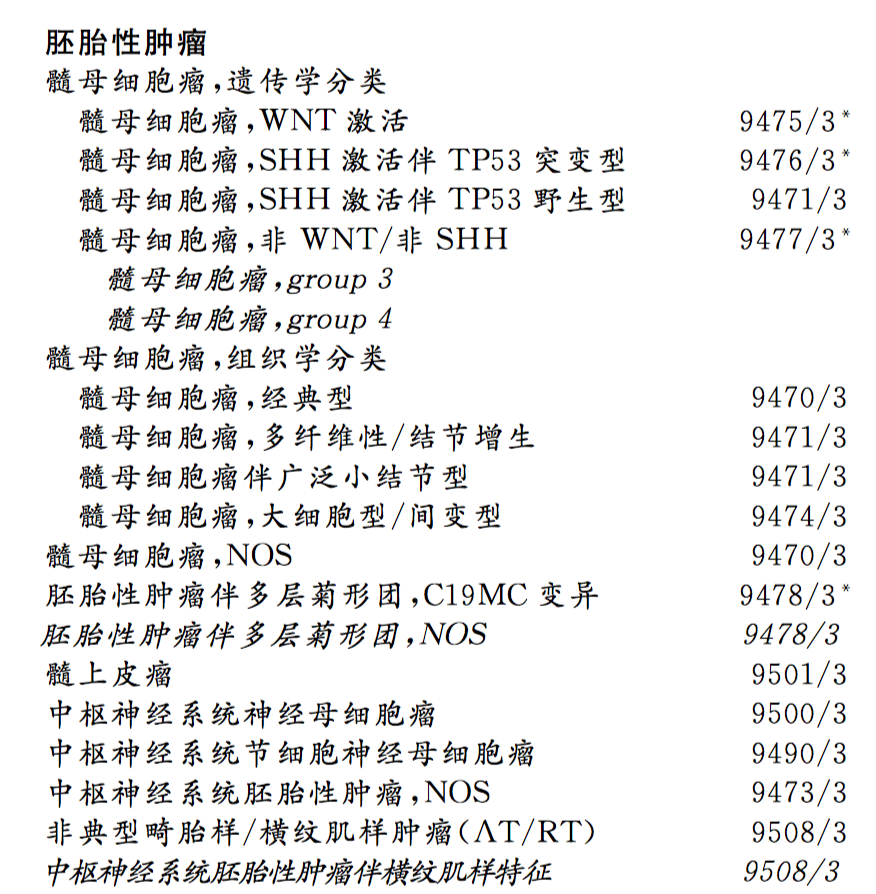
髓母细胞这个名词由 Bailey和Cushing在1925年首先提出,指的是一种位于小脑中线部位明显高度恶性的小细胞肿瘤。直到1983年, Rorke, Becker和 Hinton提出全部恶性小细胞肿瘤,包括髓母细胞瘤应统一命名为原始神经外胚层肿瘤( PNETs),并应根据肿瘤所在部位进一步区分。较新的WHO分型将母细胞列为一种胚胎细胞性的肿瘤(表1)。
流行病学
髓母细胞瘤在全部小儿中枢神经系统原发肿瘤中约占20%。此病常见于儿童,少见于成人。在成人中枢神经系统肿瘤中不到1%,而成人的年发病率约为5~6/100000。髓母细胞瘤在3-4岁以及8-9岁的儿童中有两个发病高峰。超过这一年龄段发病率则明显下降。成人髓母细胞瘤多见于40岁之前。男性更多见,据报告,男女之比约为2:1。
髓母细胞瘤的病因不明,其发病分布无明显地域差异,也没有发现与不同的环境因素相关。孕前期食用亚硝基化合物(如腌肉及啤酒)有些影响;相反,孕妇摄入多种维生素、水果、蔬菜可起到轻度的保护作用。有些证据表明病毒感染在髓母细胞瘤发生中起作用,如发现髓母细胞瘤细胞中存在JC病毒T抗原。虽然用猿病毒40大T抗原转染胚胎神经组织可诱发髓母细胞瘤,但并没有证据表明此病毒与人类髓母细胞瘤的发生有关。另外, 髓母细胞瘤可以合并一些家族性肿瘤综合征,提示髓母细胞瘤发生可能与遗传因素有关(表2)

髓母细胞瘤的诊断
通过CT,髓母细胞瘤通常被视为中线高密度肿块,可以在大约85%至90%的病例中发现脑室扩大。这些肿瘤的较佳成像方式是MRI,在T1像中显示异质性低信号肿块,在T2像中显示高信号肿块,增强后异质性强化。
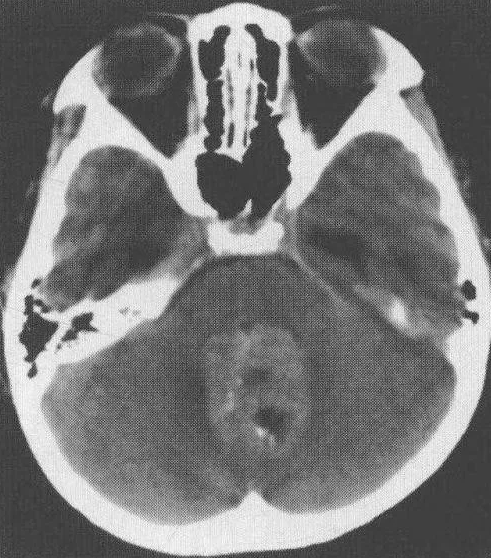
髓母细胞瘤的MRI影像学表现
脊柱的MRI可显示脊髓蛛网膜下腔的散布。转移发生在多达40%的患者中,较常见于腰部和胸部区域。由于在诊断时有很高的扩散转移几率,因此在开始治疗前需要对整个神经进行影像学检查。磁共振波谱显示胆碱(生物膜的标志物)升高,N-乙酰天门冬氨酸(NAA,神经细胞标记)和其他流动脂质。
小儿髓母细胞瘤的治疗
INC旗下国际神经外科顾问团(WANG)的专家成员、国际神经外科学院前主席James T. Rutka教授在论文《Initial Management of Childhood Brain Tumors: Neurosurgical Considerations》中就小儿髓母细胞瘤的治疗总结了以下要点:
1.手术切除髓母细胞瘤是提高生存率治疗的较重要治疗方法,特别是对有局限性疾病的儿童。利用显微手术技术、术中成像和监测以及超声刀CUSA,可使全切除的神经功能缺损较小。当肿瘤浸润到脑干时,神经外科医生衡量手术的风险和收益,而非激进地手术。
2.放射治疗是髓母细胞瘤患者治疗方案的一部分,术后辅助放射治疗可以提高生存率。放射区包括后颅窝和整个神经轴,其中包括肿瘤细胞的潜在扩散范围。不过,目前仍在设法确定较为合适的剂量,Rutka教授通常会根据患儿的详细病情为其制定专属的放疗方案,使其在延长生存期的同时也对患儿的生长发育和智力发育损害降至较低。对于3岁以下的儿童,选择延迟或不予放射治疗。质子治疗已被用于年轻患者的治疗,因为它的不良反应发生率和辐射毒性均低于传统放疗。当然,常规放射治疗的一些晚期并发症包括局灶性或弥漫性脱髓鞘、白质坏死、局灶性钙化和微血管病。
3.很多化疗药物也已被用于治疗髓母细胞瘤。化疗的目标之一是增强疗效、延缓肿瘤生长进程(是对幼儿),甚至是为了避免对幼儿放疗;然而,单纯化疗对全切术后非转移性髓母细胞瘤患者是合适的,但对转移性髓母细胞瘤患者却是无效的。对于3岁以上患有非弥散性疾病的儿童,使用低剂量颅脊放射治疗加化疗可带来更高的5年无事件生存率。
4.髓母细胞瘤术后比较常见的并发症是小脑性缄默症。一般在肿瘤切除手术后48至72小时内出现,可持续数周至数月,其伴有的症状有:肌张力减退、吞咽困难、偏瘫和情绪不稳定。其他常见的术后临时并发症有共济失调、偏瘫和伴有颅神经麻痹。因此,髓母细胞瘤的切除手术对于主刀医生的要求较高,否则患儿甚至有可能术后情况大不如前。
Rukta教授的治疗案例
一名8岁男童因持续的头痛、呕吐就诊,起初家人认为只是疲劳和感冒造成的小问题,于是为其请假休养,但病情并未好转,甚至持续了三个月,患儿还出现了躯干性共济失调,走路不稳、举止异常笨拙,此时家人才发觉事态严重,就医后患儿被诊断为髓母细胞瘤,但由于病情凶险、位置深在,医院委婉建议转院、由更有经验的医生治疗。患儿家属查阅了很多论文和期刊后,决心前往INC国际专家、国际神经外科杂志《Journal of Neurosurgery》主编James T. Rutka教授所在的SickKids医院,并希望由Rutka教授为其制定综合治疗方案以延长患儿的生存期。
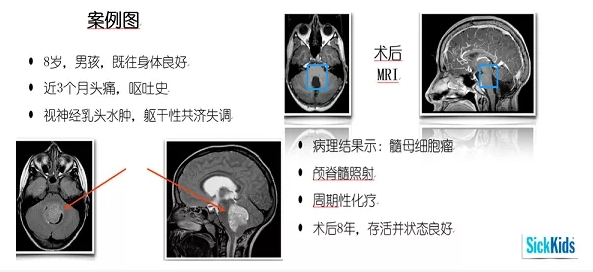
Rutka教授仔细研究了患儿的病历资料后决定先行手术近全切肿瘤,随后辅以颅脊髓照射和周期性化疗,患儿对此耐受良好,并且带瘤生存长达8年之久,随访显示其顺利入学,虽然仍在接受后续治疗,但患儿一家认为“他已经足够幸运,感谢Rutka教授挽救了孩子的生命”。
此处放TED演讲视频《治疗小儿脑瘤,有可能有希望》
此外,Rutka教授还曾在TED演讲中交流过他的“奇迹”患者、“抗癌大使”朱利安的故事,他的治疗案例也鼓舞了其他脑瘤患儿及其家属,重拾治疗信心。
后记
James T. Rutka教授曾在《The molecular genetics of medulloblastoma: an assessment of newtherapeutic targets》这份研究中描述了目前关于髓母细胞瘤基因状态的研究策略,提出今后治疗髓母细胞瘤的新希望和新方法,例如下代基因测序以及干细胞治疗等。同时,教授强调:医学研究者需要深入了解髓母细胞瘤的分子生物学,以开发针对这种肿瘤的新型治疗药物。值得一提的是,Rutka教授还较为擅长利用国际前沿技术激光间质热疗(LITT)治疗小儿脑瘤、癫痫等,既能使患儿免受开颅手术之苦,又能从根本上消融病变、提高生存质量,越来越多的发达国家患者也选择接受此技术治疗脑深部病变、复发性及恶性脑肿瘤、癫痫以及放射性坏死等。
INC
INC旗下国际神经外科顾问团(World Advisory Neurosurgical Group,WANG)是由国际各发达国家神经外科宗师联合组成的教授集团,囊括了神经外科各细分领域的国际教授。神外教授间频繁的学术交流,共同为患者提供的前沿咨询意见,更好的为病人解除病痛、保驾护航。2021年INC德国巴特朗菲教授还将来华学术交流,期间为国内患者行示范手术,对自身治疗方案有所疑虑或追求更好的治疗效果和预后的患者,现可拨打400-029-0925咨询INC国际专家远程邮件或视频咨询,为自己争取手术机会!
本文来源:https://www.incsg.cn/huanzhe/2450.html

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号