“没有医生建议继续观察,所有神经外科医生均认为观察不会使病情减轻,只会持续加重。”
“观察只会让我的情况越来越糟”.
当“不容延误”的脊髓髓内手术遇上“坚定”的治疗选择,她获得了怎样的术后结果?
秋日街头,天色略显阴沉,但43岁的周女士心情却格外明朗。
她步履轻快地行走——仅在一个月前,她刚接受了脊髓髓内肿瘤手术。此刻的她步伐稳健,神态从容,整体显得轻松自在,手术未见明显痕迹。肿瘤被完全切除,一直以来无法缓解的腰痛也已消失,她已回归正常生活。
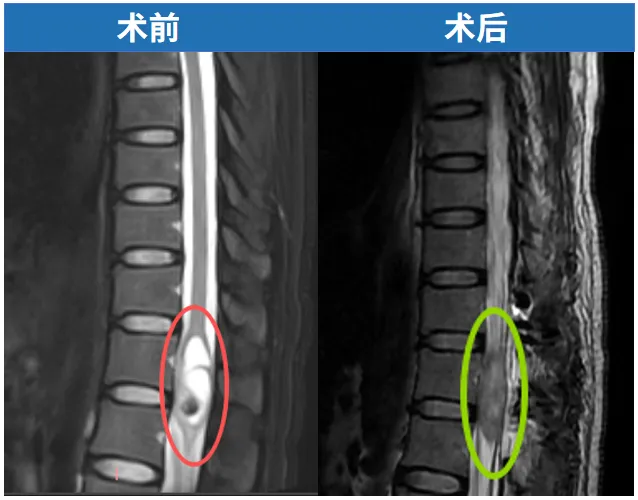
术前MRI检查报告

持续两年的反复腰痛,起初她并未特别在意。直至今年八月一次飞行途中,飞机遭遇气流出现颠簸,剧烈震动导致其腰痛突然发作,此次再也无法忽视。后续MRI检查发现T12水平存在髓内占位。她前往多地求医,征询多位医生意见,得到不同说法:有的医生肯定地表示手术没有问题,也有医生对手术风险描述令人担忧。
再加上曾亲身经历家人治病过程的曲折,周女士此次对手术选择极为慎重。她做足准备工作,不仅多方打听,还亲自去了解巴教授成功案例的术后情况。当得知这些患者术后恢复良好时,她更加坚定,自己要找的正是这样一位值得托付的医生——“大脑如此精细的结构,包括脑干,巴教授都能成功手术,脊髓手术把握应更大。”
为何该手术难度较高?从解剖学角度看,该部位结构极为复杂,脊髓于此终止,并延续为所谓的终丝。此处发出大量神经根,前方为运动神经,后方负责感觉,解剖形态呈马尾状。肿瘤部分位于脊髓圆锥内,部分与这些神经有轻微粘连,同时伴有血管分布,因此情况较为复杂。术中若牵拉不当或双极电凝止血过度,可能引起脊髓梗塞,导致瘫痪、意识障碍、大小便功能障碍等严重并发症。
远程视频会诊时,为帮助周女士清晰理解病情,巴教授进行了手绘讲解。

“很多患者就诊时已属晚期,肿瘤扩展至这些结构,此时全切通常难以实现。而周女士情况不同,由于发现较早,肿瘤体积尚小。与多数类似病例相比,她无疑是幸运的——很多患者就诊时肿瘤已向脊髓上方扩散生长,治疗难度显著增加。”虽然当前情况并非紧急,但正是早期发现创造了治疗窗口。
周女士勇敢地把握住了这次机会,“一切就拜托教授了!”在苏州大学附属第四医院,手术顺利实施。当巴教授在手术室外远远竖起拇指,宣布“肿瘤全切”时,这份沉甸甸的信任得到了回应。

“观察只会让症状持续加重”——为何我在一个月内坚定选择手术?
术后第九天,周女士回顾整个过程,一切仍历历在目。以下内容整理自周女士口述:
一切始于腰腿疼痛,原以为是坐骨神经痛,服用两周止痛药仍无改善,觉得无法再拖延,才去医院进行MRI检查,结果发现问题。
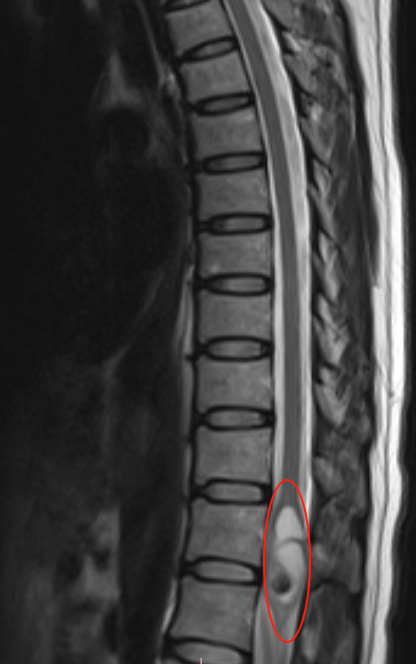
从确诊到手术,整个过程非常迅速,一个多月内全部完成。之所以果断决定手术,是因为所有咨询过的神经外科医生均判断,这一情况观察不会自行好转,只会持续加重。
在决策时,我和丈夫意见一致。他认为大脑如此精细的部位巴教授都能做好,脊髓手术应更有把握;他特别看重“确定性”,希望手术能最大程度避免并发症和后遗症,这样他才能放心。而我,也始终相信巴教授的技术,认为他一定能胜任,且操作更为精细。
关于术后感受,醒来后整体感觉良好。虽然脚部略有麻木,但活动四肢并自行检查后,感觉无明显功能损伤,我就安心了。
其实,在先前求医过程中,我们也见过许多医生。询问过多位医生,说法各不相同。有一位医生非常肯定地告诉我可以治愈,甚至不需要康复,但他诊断为“畸胎瘤”,后续病理结果证实并非如此。还有一位南方医生,将手术风险描述得极为严重,“瘫痪”、“大小便失禁”……当时确实被严重惊吓到。

为何脊髓髓内肿瘤早期手术预后更好?
“您认为需要尽快手术,还是可以选择继续观察?”
与大多数脊髓髓内肿瘤患者一样,周女士对手术时机也存在困惑。
“手术后会瘫痪吗?”“不手术也会瘫痪吗?”……究竟“何时手术”?实际上,对于脊髓髓内肿瘤,发现后多建议尽早手术切除,最大范围切除是治疗的第一步。
事实上,在疾病早期、神经症状较轻时进行手术,预后通常较好。随着室管膜瘤的生长,会对脊髓造成不可逆损伤,因此越早治疗,预后越好。以往多项研究表明,在疾病早期(即没有或仅有轻微神经症状时)进行手术,结果更优。术前严重的神经症状通常预示不良预后,症状持续时间越长,术后神经功能恢复越差。
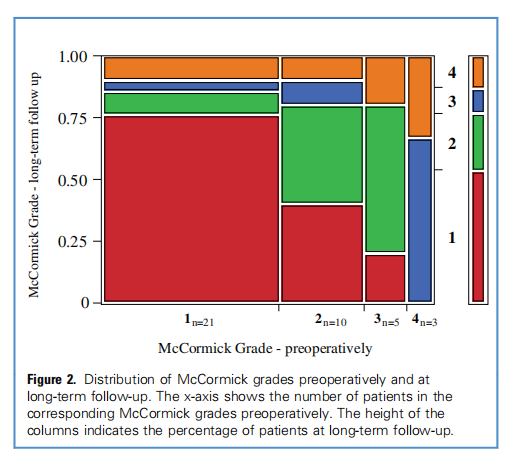
相关临床数据分析结果:术前McCormick分级越高,随访中McCormick 4级风险越高(McCormick分级:用于脊髓肿瘤患者神经功能评分)。
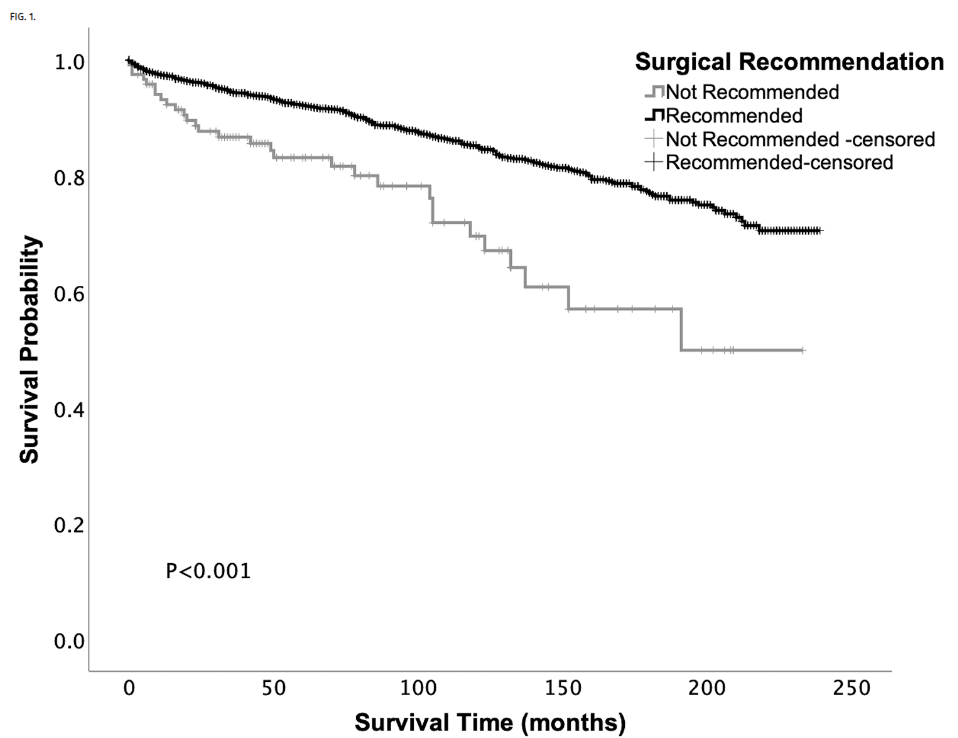
此外,相关研究通过分析SEER数据库2000-2019年间2325例成人脊髓髓内肿瘤患者发现,87%的患者被建议接受手术。其中脊髓室管膜瘤患者被建议手术的比例高达93%。研究显示,未接受手术建议的室管膜瘤患者中位生存期(163.7个月)明显短于手术组(202.4个月),近40个月的生存差异具有显著统计学意义(p<0.001)。当然,临床决策需权衡手术风险与延误治疗可能带来的生存损失,寻求最佳治疗时机。


Kaplan-Meier曲线描述了接受与未接受脊柱室管膜瘤手术建议的患者之间的生存率差异(n=1717)。
当保守观察可能意味着错失良机时,勇敢选择手术反而成为开启希望之门的钥匙。这条路有两个关键因素:一是手术时机,二是主刀医生。
早期手术的意义不仅在于“切除肿瘤”。在神经功能刚出现异常时进行干预,如同在火苗初起时扑救,能最大程度保护支配身体活动的重要神经。若等到神经持续受压,损伤常为永久性。因此,面对脊髓髓内肿瘤,时间就是神经功能,选择决定未来生活质量。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号