脊索瘤通常表现为生长缓慢、高复发率、强侵袭性、难以全切及恶性潜能等特征。然而,此类罕见颅内肿瘤的临床挑战不止于此,脊索瘤常侵蚀骨质、破坏周围软组织,并沿骨缝浸润生长,致使术中定位困难,实现全切且保护周边结构尤为困难。
26岁患者潇潇罹患此类广泛骨侵袭的巨大肿瘤。彻底切除虽必要但手术难度极高。在潇潇做好心理准备应对重大手术时,Froelich教授告知:实现安全全切无需承受过高代价,一场个体化定制的手术即可达成目标。
PART.01 斜坡区巨大脊索瘤广泛侵袭进展
Froelich教授团队首先明确患者当前状况。症状: 左眼活动受限,视物重影。
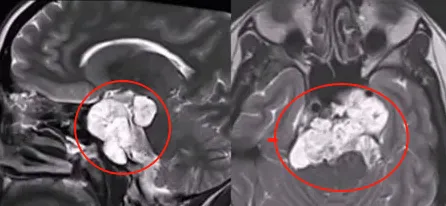
肿瘤情况: 肿瘤于斜坡区呈浸润性生长,伴骨质破坏,侵犯范围包括乙状窦、左侧海绵窦以及自下斜坡至脑干脚间池的硬脊膜结构。病变侵袭广泛,手术难度显著增加,全切极为困难。
鉴于潇潇为初治患者,首次手术实现全切对延缓复发至关重要。
手术目标: 在安全前提下全切肿瘤,借助颅内天然骨性通道操作,最大限度减少对脑组织及神经血管的损伤,即须达成微创、全切与低副损伤的统一。
PART.02 双镜联合技术与改良手术入路
面对该复杂病例,Froelich教授首选“双镜联合”技术以实现高难度切除。此方案高度适配潇潇的病情:显微镜提供立体视野与较大操作空间,内镜则具有纵深探查能力及多角度灵活性,可减少脑组织牵拉。二者联合实现360°无死角肿瘤探查,克服单一器械局限,从而提高全切率并降低创伤。

手术入路选择同样关键。因肿瘤体积巨大,为减少手术损伤,Froelich教授决定实施分期手术,也为患者提供术后恢复时间。两次手术分别采用不同入路,均致力于微创与全切。经全面评估,最终选择内镜经鼻入路联合改良版mini经岩骨入路。后者旨在减少软组织剥离,降低入路侵袭性,加速患者恢复,同时提供与经典联合岩骨入路相近的暴露范围,并便于术终缝合与结构复位。
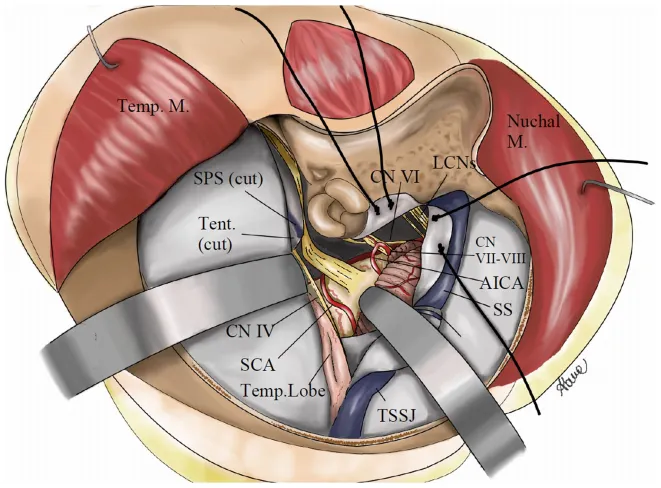
PART.03 分期手术达成全切
Ⅰ期手术采用内镜经鼻入路切除硬膜外肿瘤部分,成功清除斜坡及海绵窦区病变,有助于降低脑脊液漏及神经血管损伤风险。活检确诊为典型脊索瘤。
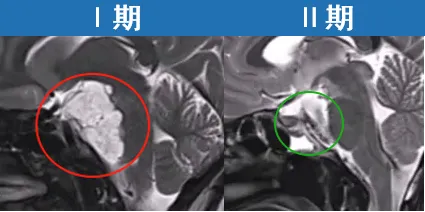
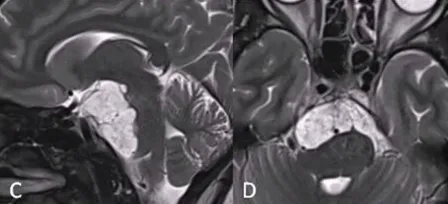
硬膜内部分肿瘤待Ⅱ期手术广泛切除。两个月后潇潇恢复良好,接受Ⅱ期右侧mini经岩骨入路手术,最终实现肿瘤全切,且未出现新发神经功能缺损。
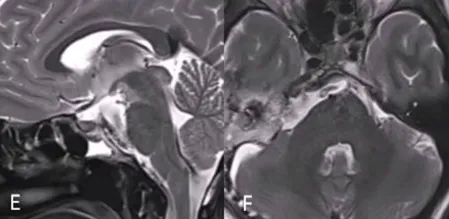
对于脊索瘤,全切仅为整体治疗的起点,后续需辅助治疗以最大限度延缓复发。遵Froelich教授建议,潇潇开始接受质子束治疗(PBT)。术后5个月随访显示无不适主诉,神经系统检查正常,头面部外观良好,得益于两期微创入路的应用。
PART.04 脊索瘤当前外科治疗管理策略
单因素分析提示,次全切除、未行辅助质子治疗、低分化组织学类型、明显核仁、高有丝分裂指数、p53过表达及Ki67升高(>6%)与脊索瘤患者总生存期下降显著相关。以上因素可将患者分为低危与高危组,与无进展生存期和总生存期具有良好的相关性。

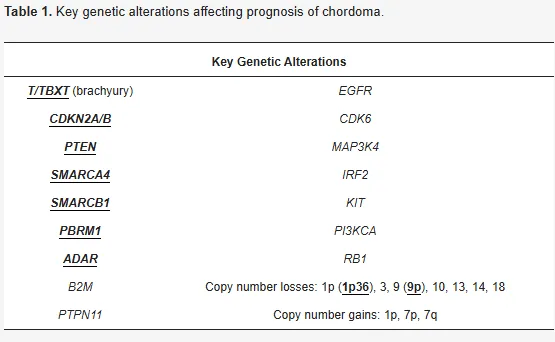
多因素分析显示,切除范围、质子放疗实施情况及组织学分级是无进展生存期的独立预测因子。研究还总结了影响预后的关键遗传学改变(见下表)。
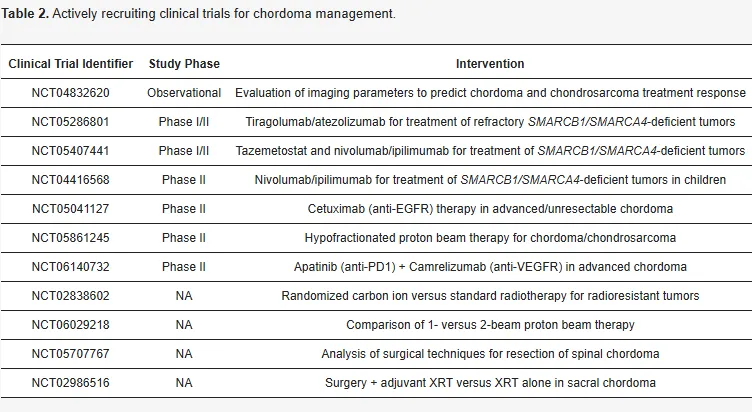
尽管Virchow于150年前已提出脊索瘤治疗方法,其临床管理至今仍颇具挑战。《Chordoma: Genetics and Contemporary Management》指出,高复发率与侵袭性生长模式使治疗异常困难。当前标准治疗包括积极手术切除联合辅助放疗,多项临床试验(见下表)正在进行以改善患者预后。
无论肿瘤位置,切除范围仍是减少复发的关键要素之一。全切被视为脊索瘤主要治疗手段,且为降低转移风险的金标准。一项纳入37项研究共766例患者的荟萃分析表明,与经颅入路相比,内镜经鼻入路可提高全切除率(61.0% vs 48.1%)、降低颅神经损伤率(1.3% vs 24.2%)。
研究特别强调,脊索瘤罕见性导致具备丰富经验的医疗中心稀少,难以最大程度控制复发。因此,脊索瘤管理需由经验丰富的多学科团队制定个体化治疗方案,以期优化术后护理与辅助治疗。
INC国际神经外科集团后记
本案例来源于INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授团队的研究报道。

Froelich教授数次访华期间,曾系统开展颅底解剖、神经内镜颅底应用进展、颅颈交界区肿瘤手术策略等重要讲座,与国内神经外科同仁及学者深入交流,并成功为多例复杂脊索瘤及脑膜瘤患者手术,为颅底肿瘤患者带来新的治疗希望。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号