外展神经作为控制眼球左右转动的关键神经结构,其功能完整性对驾驶操作至关重要。该神经类似汽车转向系统中的方向机,负责精准调控眼球运动。当需要查看后视镜、观察侧方来车或扫视路牌时,均需要外展神经的协调运作。
外展神经损伤可能导致多种功能障碍:眼球转动异常、视物重影(一个路牌呈现两个影像)、前车距离判断困难。在车辆并线或超车过程中,由于无法准确观察侧后方情况,极易发生刮蹭或碰撞事故。长时间驾驶还可能引发头晕、恶心等症状,显著增加驾驶危险性。
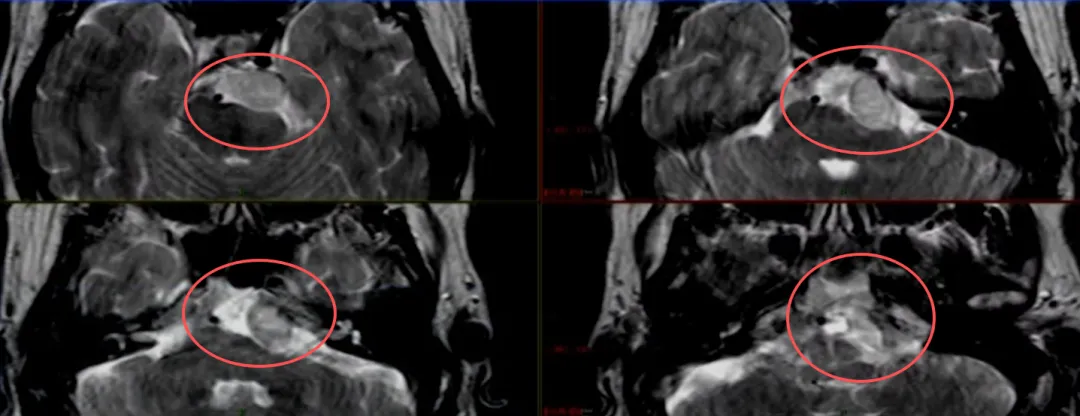
患者Jenkins作为职业司机,保留其外展神经功能至关重要。但由于肿瘤已侵犯神经周围区域,术中损伤硬膜内段外展神经的风险极高。此案例的手术方案需要特别谨慎制定。
个体化手术方案制定
世界上不存在完全相同的两片树叶,脑瘤病例同样存在个体差异。即使诊断相同的患者,其肿瘤位置、大小及与神经血管的关系均存在细微差别,这些差异直接决定手术策略的个体化选择。
面对脊索瘤的临床多样性,优秀神经外科医生需掌握多种手术入路技术,并能根据具体情况灵活运用。具有20余年脊索瘤治疗经验的福教授,针对不同患者状况制定针对性手术方案,在实现肿瘤最大程度切除的同时,极大限度避免并发症发生。
福教授强调:脊索瘤确诊后应寻求专业团队治疗。由经验丰富的神经外科医生在早期手术中争取全切,对降低神经损伤、改善预后和延长生存期至关重要。疑难脊索瘤患者应考虑国际化多学科治疗和个体化治疗方案。针对Jenkins的职业特性,保留外展神经功能具有特殊重要性。但手术损伤硬膜内外展神经风险较高,因术中很难清晰区分外展神经。
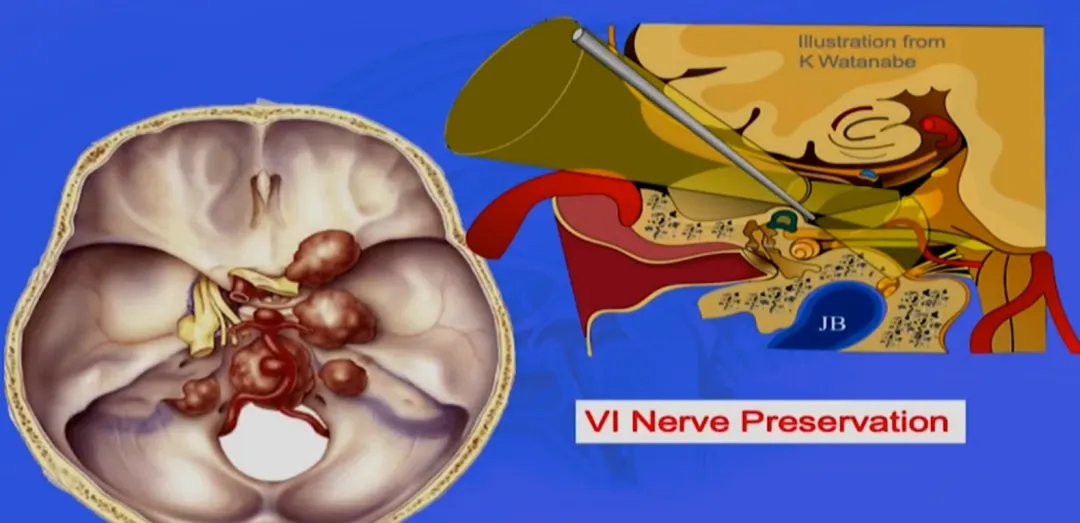
岩前入路技术应用
本例手术采用岩前入路,通过前岩骨解剖结构吸除肿瘤,因肿瘤位置较低(低于内听道水平)。
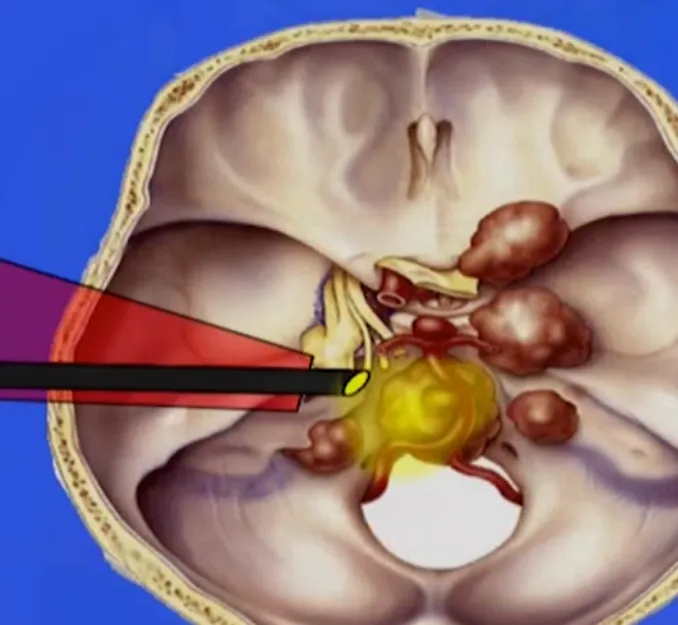
手术重点关注两个方面:降低脑脊液漏风险和保护外展神经(CNVI)。福教授将内镜作为手术第二部分,用于切除肿瘤下部和区分外展神经。患者围手术期出现外展神经功能暂时性受损,但很快恢复,后续能继续从事司机职业——这也是福教授治疗该患者的首要目标。此外,该患者未出现脑脊液漏并发症。

脊索瘤治疗规范
根据《2023年颅底脊索瘤多学科诊疗专家共识》,手术切除仍是颅底脊索瘤的首选治疗方案。随着显微外科和神经内镜技术的发展,现代手术的基本原则是在最大限度切除肿瘤的同时保护神经功能并改善生活质量。
接受全切除手术的患者在无进展生存期和总生存期方面获益显著。首次手术尤为关键,应尽可能实现受累骨质的充分切除,同时完成重要结构的充分减压和妥善保护。
根据《2023年颅底脊索瘤多学科诊疗专家共识》,手术切除仍是颅底脊索瘤的首选治疗方案。随着显微外科和神经内镜技术的发展,现代手术的基本原则是在最大限度切除肿瘤的同时保护神经功能并改善生活质量。接受全切除手术的患者在无进展生存期和总生存期方面获益显著。首次手术尤为关键,应尽可能实现受累骨质的充分切除,同时完成重要结构的充分减压和妥善保护。


 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号