头痛、恶心、呕吐,这些日常生活中再普通不过的不适,一旦指向脑干出血,一个年轻的生命就被猝不及防地推向了悬崖边缘。当地医院给出的答案是:位置太危险,无法手术,只能观察。而所谓的"观察",背后是随时可能再次出血、甚至呼吸心跳骤停的阴影。
接下来的路,该怎么走?
01 脑干海绵状血管瘤:为何被称为"不定时炸弹"
中脑海绵状血管畸形,并非通常意义上的肿瘤,而是一种血管结构先天发育异常,其核心危险在于反复发生的瘤内微量出血。
中脑是连接高级大脑皮层与生命维持中枢(脑桥、延髓)的关键枢纽,密集分布着调控意识、眼球运动和肢体协调的核团与传导束。一旦遭遇压迫或出血,轻则引发意识障碍、肢体瘫痪,重则导致呼吸心跳骤停。
海绵状血管瘤最令人忌惮之处,正在于这种"反复微量出血"的特性——每一次出血,都是对神经核团的一次不可逆打击。传统治疗的困境,根源在于其所处解剖位置的苛刻:手术路径漫长,操作空间以毫米计算,周围重要结构寸步不可触碰。

然而,国际神经外科的前沿实践已推动治疗理念发生了根本性转变。讨论的焦点不再是"能不能手术",而是在精密规划之下"如何安全地实现全切"。巴特朗菲教授曾发表一项临床研究,分享了脑深部疑难部位的手术经验,重点分析了72例接受手术的脑海绵状血管瘤疑难患者,其中24例位于脑干内,手术均实现全切,无一例死亡。这标志着对于符合条件的患者,积极干预已成为优于被动观察的理性选择。
02 从ICU到手术台:一个年轻患者的抉择
Luna出现症状时,正值期末考试前后。最初是阵发性头痛,此后迅速进展为喷射性呕吐。当地医院急诊行头颅MRI,结果提示中脑巨大占位,混杂信号,伴急性出血。入院当晚,她的意识水平下降,被紧急转入ICU。
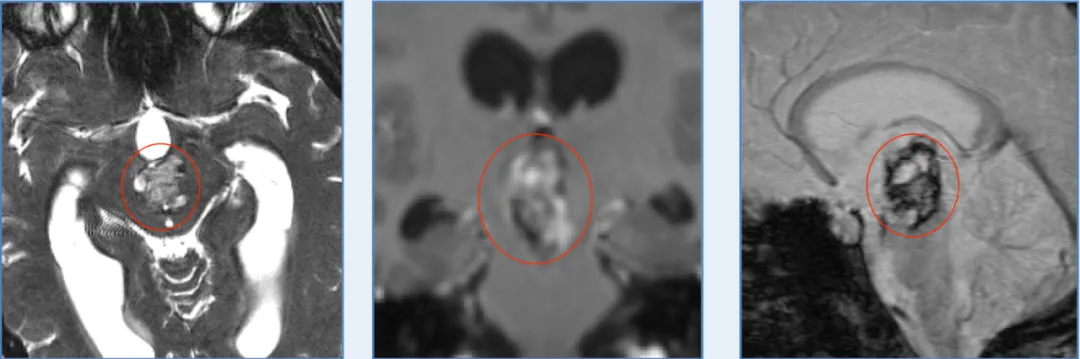
图:Luna的颅脑MR显示中脑巨大占位,混杂信号,海绵状血管瘤可能。
父母在走廊里彻夜守候,拼命寻找能够为孩子安全手术的人。
转机出现在第八天。经当地神经外科医生推荐,他们联系上INC国际神经外科专家巴特朗菲(Helmut Bertalanffy)教授,进行了远程会诊。会诊过程并不漫长,但结论清晰有力:
病灶全切可行——基于影像学特征,病灶虽深,但存在明确的胶质增生带作为剥离界面;
入路方案——经前纵裂入路,可绕开重要神经核团,实现直视下全切;
风险管控——术中神经电生理监测实时反馈,确保功能保留。
这不是一次"姑且一试"的手术,而是一份基于解剖结构与病理特征的确定性方案。收到巴教授可以安全全切的回复后,Luna的父母当即决定,由巴教授主导为孩子实施手术。
03 显微镜下的边界:巴特朗菲教授的技术路径
手术当天,Luna被推入手术室,巴特朗菲教授选择了前纵裂入路。这一入路的优势在于:借助大脑纵裂的自然间隙直达中脑前方,无需切开脑皮质,大幅减少对正常脑组织的牵拉损伤。显微镜下,病灶呈现典型的"桑葚样"暗红色血管团,与周围黄染的胶质增生带形成清晰对比。
全切的核心在于"边界识别"。
巴特朗菲教授的理念是:海绵状血管瘤虽无包膜,但反复微量出血会在病灶周围形成一层胶质反应带,这正是手术操作的安全界面。沿此界面精细分离,可将病灶整块全切,同时保护周边正常脑干组织不受损伤。
术中,神经电生理监测团队全程跟进:体感诱发电位、运动诱发电位、脑干听觉诱发电位实时波动,每一步剥离都伴随着数据反馈。当病灶最后一根供血动脉被离断、病灶完整取出时,各项监测波形均未出现异常改变。
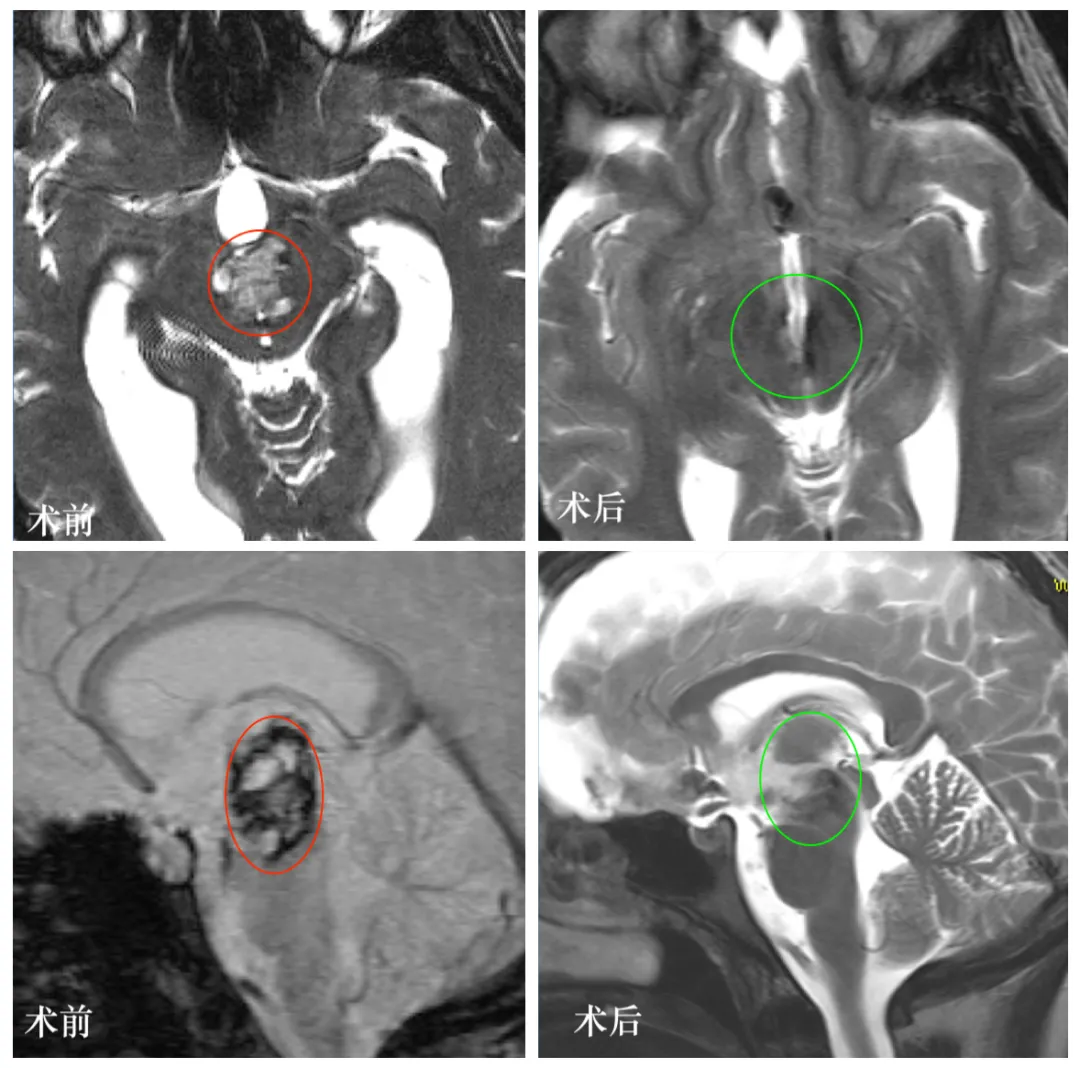
术后当晚,Luna在ICU中苏醒,气管插管顺利拔除,自主呼吸平稳。次日复查MRI:病灶消失,无新发出血或缺血灶。术后第三天,她在康复师协助下下床行走;术后第十四天,拆线出院。
术后两年随访,Luna已顺利完成本科学业,回归正常生活,MRI未见任何复发迹象。
INC国际脑血管专家 巴特朗菲(Prof. Helmut Bertalanffy)教授
INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)教育与技术委员会前主席巴特朗菲教授,现任德国汉诺威国际神经外科研究院血管神经外科主任,擅长大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界处病变的肿瘤切除术、神经吻合术及各类椎管内肿瘤手术。
巴特朗菲教授先后收到来自欧洲、中东、北非及日本、中国、韩国、新西兰、南非、智利等40个国家的学术邀请,应邀出席400余场世界各地学术会议,多次担任国际神经外科大会特邀发言人,在颅底外科及显微外科血管病变的脑与脊髓治疗领域,对世界神经外科学科作出了重大贡献。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号