法国福洛里希教授是INC世界神经外科顾问团成员,同时担任世界神经外科联合会(WFNS)颅底手术委员会前主席,长期深耕颅底外科领域。他在国际学术期刊发表的论文《Surgery and protontherapy in Grade I and II skull base chondrosarcoma: A comparative retrospective study》,系统比较了手术联合辅助质子治疗与单纯手术两种策略在颅底软骨肉瘤患者中的长期生存结局与不良反应差异。


背景:颅底软骨肉瘤的治疗困境
颅底软骨肉瘤是一种来源于软骨组织的罕见恶性肿瘤。在头颈部,这类肿瘤可以侵犯鼻腔鼻窦、颅底、上下颌骨或喉部。世界卫生组织依据其病理特征将软骨肉瘤划分为三个级别,其中III级肿瘤侵袭性强、易发生转移和局部复发;最多见的I级和II级则生长相对缓慢,且几乎不发生远处转移。
在颅底这个特殊的解剖区域,由于肿瘤周围紧邻脑干、视交叉、颈内动脉等重要结构,外科手术无法像处理四肢软骨肉瘤那样做到"整块切除",通常只能实现部分切除。多数学者认为,最大程度切除肿瘤后联合辅助质子治疗,是目前降低复发风险的最佳策略。
质子治疗之所以被青睐,在于其物理特性——可精确将放射剂量投射至肿瘤靶区,同时对周边正常组织的损伤远低于传统光子放疗。然而,质子治疗并非没有代价:脑干损伤、颞叶放射性坏死、视交叉损伤、垂体功能减退和内耳毁损,都是有记录的长期毒性反应。一个值得关注的矛盾是:颅底软骨肉瘤患者的疾病死亡率本身并不高,治疗相关并发症的负担在某些情况下却相当显著。这催生了一个核心问题:对于低级别颅底软骨肉瘤,是否必须常规联合质子治疗?
研究设计与患者特征
福洛里希教授团队回顾了2002年至2015年间接受手术的47例连续性颅底软骨肉瘤患者。所有病例均经免疫组化病理学确认诊断,其中仅1例为I级,其余均为II级,无间叶性肿瘤入组。34例肿瘤位于岩斜区,13例位于前颅底。部分切除后最常见的残留区域,包括颈内动脉周围的岩骨或斜坡区段、颈静脉孔及眼眶。
在47例患者中,23例在手术后接受了辅助质子治疗,这23例以岩斜区位置为主(22例),其中20例仅实现了部分切除。剩余24例患者采取单纯手术策略。研究的总体临床平均随访时间为91个月,随访较为充分,为长期生存数据提供了可靠基础。
研究发现:疾病死亡率无显著差异,但无进展生存期有别
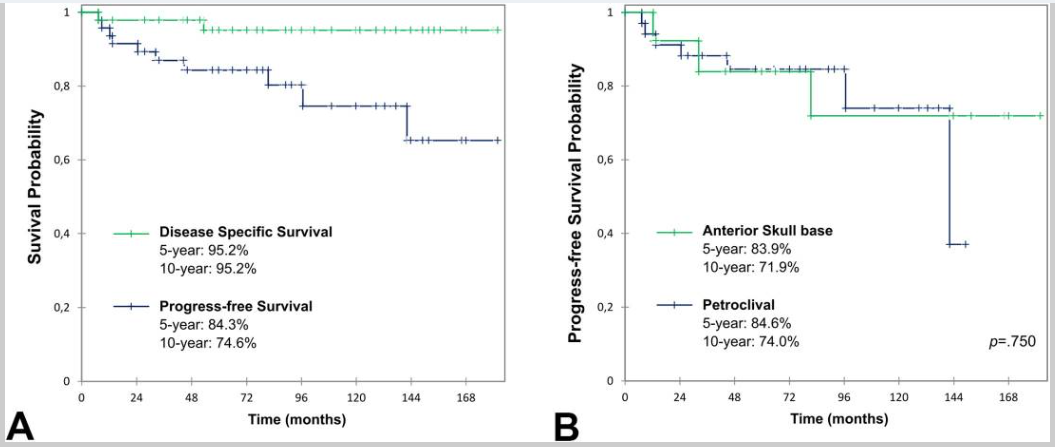
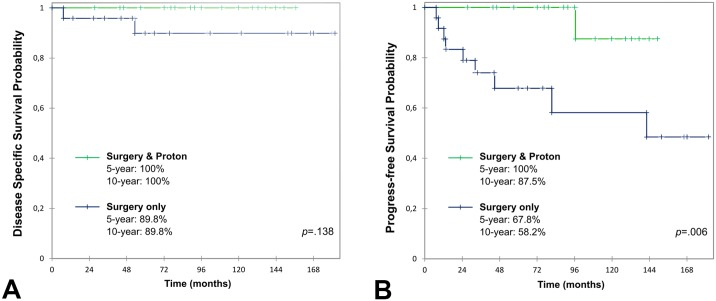
在疾病特异性生存率方面,整组患者5年和10年数据均为95.2%,结果优异。当单独比较单纯手术组与手术联合质子治疗组时,两组的疾病特异性生存率并无统计学显著差异——也就是说,是否接受辅助质子治疗,并不显著影响患者最终是否死于这一肿瘤。
总生存期和无进展生存曲线
但在无进展生存期方面,两组出现了明显分化。5年和10年无进展生存率分别为84.3%和74.6%;联合质子治疗的患者无进展生存期显著更好,局部复发率也更低。研究共记录9例局部复发,其中8例出现在未接受初始辅助质子治疗的患者中。未使用质子治疗是唯一被统计学确认的显著增加局部复发风险的因素。
单纯手术与手术辅助质子治疗的生存曲线
值得注意的是,研究还发现大体全切与部分切除之间的无进展生存期并无显著差异——这一结论具有重要的临床启示:如果追求全切会带来显著的手术风险,那么外科医生无需将全切作为不惜一切代价的目标。
在岩斜区亚组中,联合质子治疗的优势更为突出,单纯手术组的疾病特异性生存率和无进展生存率均显著低于联合治疗组。相比之下,前颅底位置的病例使用质子治疗的比例本身就较低,部分原因在于该区域更容易实现全切,术后内镜随访也更为便利。
并发症比较:质子治疗毒性负担更重
研究按严重程度对手术和质子治疗的并发症分别进行了分级评估。结果显示,质子治疗引起的总体并发症数量显著多于手术,尽管严重并发症(高级别不良事件)的组间差异未达到统计学显著性。
手术相关的主要并发症包括颅神经麻痹和脑脊液漏。质子治疗相关的长期不良反应则涵盖听力损失、视力丧失、垂体功能减退以及颞叶放射性坏死。其中听力损失最为常见,原因在于为优化靶区剂量覆盖,同侧耳蜗未设定放射剂量上限。在接受质子治疗的23例患者中,25%出现了达到≥3级(即需要医疗干预的)的不良事件。
对于生物学行为高度侵袭的III级肿瘤,这些毒性代价在多数情况下被认为是可以接受的权衡。但对于I级和II级这类生长缓慢、几乎不转移的低级别肿瘤,这一权衡是否仍然成立,正是本研究希望探讨的核心。
研究讨论与临床启示
福洛里希教授在讨论部分指出,颅底软骨肉瘤治疗的核心矛盾,在于如何在毒性风险与局部复发风险之间找到适当平衡。根据回顾性数据,辅助质子治疗并不显著降低低级别颅底软骨肉瘤的总体死亡率,但可以有效降低局部复发率,代价则是更高的长期毒性。
从另一个角度看,有研究提示质子治疗对复发肿瘤的控制效果可能优于原发肿瘤。如果这一发现得到验证,那么将质子治疗推迟到复发时使用的策略,在理论上便具有了合理性——患者在初始治疗阶段可以避免毒性暴露,而在真正需要时再使用这一武器。
此外,对于手术本身,研究强调应在经验丰富的颅底外科中心进行,并秉持保守原则:与其冒险追求全切导致严重并发症,不如接受部分切除、配合密切随访。
研究结论
这项回顾性研究为颅底软骨肉瘤的治疗决策提供了新的参考维度。主要结论如下:在I级和II级颅底软骨肉瘤中,手术联合辅助质子治疗与单纯手术相比,前者无进展生存期更好、局部复发率更低,但两者的疾病特异性生存率无显著差异;质子治疗相关的毒性负担不可忽视,尤其在听力损失、颞叶损伤等方面;大体全切并非必须以高手术风险为代价;对于不希望承担质子治疗毒性风险的低级别肿瘤患者,单纯手术策略值得与患者充分讨论、个案评估。
岩斜区软骨肉瘤因位置特殊,既是质子治疗毒性风险最高的亚组,也是从质子治疗中获益最多的亚组,临床决策尤须慎重。无论采取何种治疗路径,患者均应接受密切的临床随访和定期MRI复查。对于生物学特性更具侵袭性的III级和间叶性软骨肉瘤,手术联合质子治疗仍是推荐的标准方案。
福洛里希教授强调,软骨肉瘤的管理应在多学科团队内进行个案讨论,以实现最佳的毒性-复发风险比评估,并在更广泛的前瞻性研究开展之前为患者提供最合理的个体化选择。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号