脊髓肿瘤检查:鉴别脊髓髓内病变的系统方法,脊髓髓内异常是一个诊断挑战。脊髓活检是一种的手术,有可能导致长期性神经损伤。磁共振成像是诊断和术前评估脊髓异常患者的优选方法。放射科医师缩小脊髓异常鉴别诊断范围的能力有可能将患者从侵入性诊断方法中拯救出来,并指导适当的治疗。本文将为脊髓髓内病变的评估提供一个系统的方法,如果不能同步诊断,有助于缩小鉴别诊断的范围。
脊髓解剖学知识对于多方位评估至关重要。脊髓大约在level椎体水平从脑干向脊髓圆锥尾状延伸。它由31个层次组成,分为颈(8个神经根)、胸(12个神经根)、腰(5个神经根)、骶(5个神经根)和神经根出现的尾椎(1个神经根)层次。如同在大脑中一样,脊髓被三层脑膜覆盖:外硬脑膜、中间蛛网膜和内软脑膜。髓内解剖结构由有髓的上行和下行纤维形式的白质组成,包括脊髓丘脑束的前上行疼痛和温度感觉纤维、包含上行振动和本体感觉纤维的背柱和包含下行皮质脊髓束纤维的侧柱(图一).中央灰质由包含运动神经元的前角和后角组成,运动神经元与下行皮质脊髓束纤维形成突触,后角由感觉神经元组成,感觉神经元与上行感觉纤维形成突触。根据空间定位,脊柱病理学可分为三大类:硬膜外间隙、髓内髓外间隙和髓内间隙。

图示:脊髓髓内解剖
考虑到脊髓的形态以及周围的骨和韧带结构,区分髓内病理可能具有挑战性。然而,随着磁共振成像的出现,通过仔细分析受累模式,特别是注意位置、长度和增强模式,可以缩小鉴别诊断的范围。例如,当区分脱髓鞘过程时,横向位置是重要的考虑因素(图2),而沿脊髓定位有助于缩小肿瘤诊断范围。受累节段长度(图3)有助于区分脱髓鞘过程或有助于区分肿瘤性和血管性病变。较后,应该考虑多样性的存在和增强的模式。

图2,区分髓内病变:脊髓内的位置

图3,区分髓内病变:短节段(左)和长节段(右)病变
脑肿瘤
室管膜瘤
室管膜瘤是良性神经胶质肿瘤,起源于衬于脑室或脊髓中央管的室管膜细胞(图4)。虽然大多数室管膜瘤发生在颅内,但约10%发生在脊髓,是成人较常见的脊髓髓内肿瘤。脊髓室管膜瘤较常见于颈髓,尽管它们可以发生在脊髓的任何地方。粘液乳头状亚型局限于终丝,少延伸至脊髓圆锥。它们与ⅱ型神经纤维瘤病的关联可以用22号染色体内发现的异常来解释;NF2基因位于22q号染色体上,室管膜瘤患者通常在同一条染色体上有缺陷。
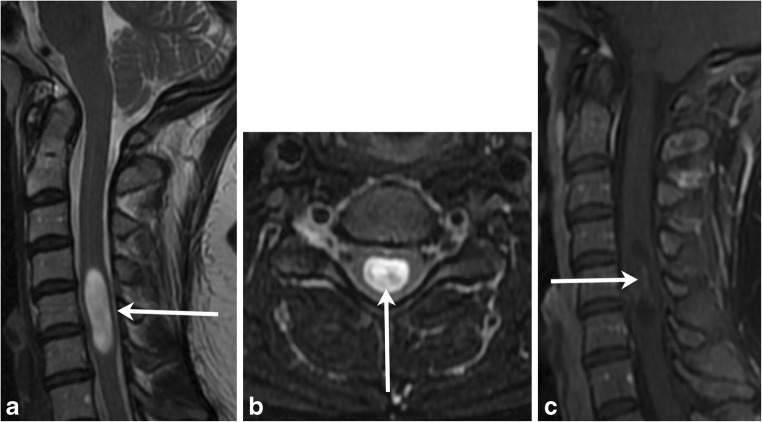
图4,室管膜瘤。38岁女性,双手有脉搏样感觉。a和bT2高强度肿块(箭头)涉及中央脊髓内两个以上的椎体层面。cT1对比后图像上的较小不均匀增强(箭头)
血管母细胞瘤
血管母细胞瘤是少见的良性肿瘤,较常见于小脑,是三常见的脊髓髓内肿瘤(图5)。它们与冯·希佩尔·林道综合征(VHL)有关,是在脐带内或检测到多处病变时。它们被认为来源于未分化的间充质细胞,由排列着内皮细胞的密集毛细血管组成。没有性别偏好,较常见于胸髓,其次是颈髓。
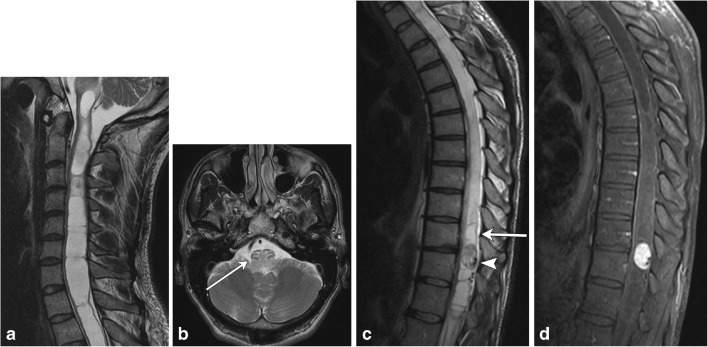
图5,血管母细胞瘤。一名40岁男性,颈部痉挛,步态紊乱。a和b脊髓空洞涉及整个颈髓,向上延伸至颈髓连接处,在此处脑干受到肿块影响,导致水肿(箭头所示);因此,获得了更多的下脊柱影像来寻找原因。c矢状T2图像显示下胸髓内病变伴有相关的脊髓空洞(箭头)。浓密的流动空隙(箭头)是营养血管。dT1造影后脂肪饱和图像显示均匀强化结节
星形细胞瘤
髓内星形细胞瘤在儿童中较常见,在男性中更常见(图6).它们可能发生在胸髓,其次是颈髓,涉及多个椎体层面,本质上是浸润性的。它们与ⅰ型神经纤维瘤病有关。高级别髓内星形细胞瘤少见,尽管多形性胶质母细胞瘤已有报道,通常伴有软脑膜受累。
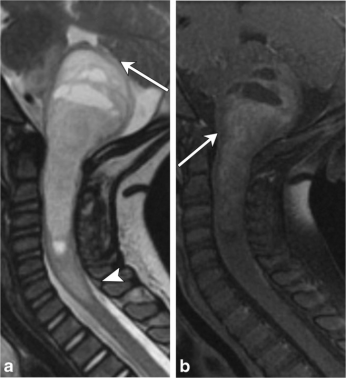
图6,脊髓星形细胞瘤。3岁,有斜颈和耳痛病史。a矢状T2图像显示一个不均匀的、可膨胀的实性和囊性肿块,累及上颈椎和脑干,压迫四脑室和小脑(箭头)。肿块/水肿向下延伸至C7-T1椎骨水平(箭头)。bT1对比后图像上的固体成分有不均匀增强(箭头)
区分髓内肿瘤
在髓内肿瘤中,受累长度、沿脊髓的位置和增强模式对缩小鉴别诊断较有帮助。脊髓星形细胞瘤将涉及长节段,室管膜瘤也是如此(但程度较轻),而血管母细胞瘤和转移瘤通常涉及短节段。增强模式是鉴别这些病变的关键。在室管膜瘤中,典型的是实性的、几乎均匀的强化模式,而星形细胞瘤表现出更不均匀的强化。室管膜瘤的其他特征包括肿瘤性和非肿瘤性囊肿的存在和“帽状征”的识别,帽状征是继发于约三分之一病例中可能发生的相关出血的T2低强度含铁血黄素的边缘。更具侵袭性的亚型,如少见的脊髓多形性胶质母细胞瘤,往往表现出出血和不均匀强化的区域(图7)。在血管母细胞瘤中,在T2加权像上检测到的作为流动空洞的营养血管的存在和强烈结节状强化的病灶是特征性发现。当涉及多段和短段增强时,应考虑转移(图8),如果还不知道的话,应该继续寻找原发恶性肿瘤。
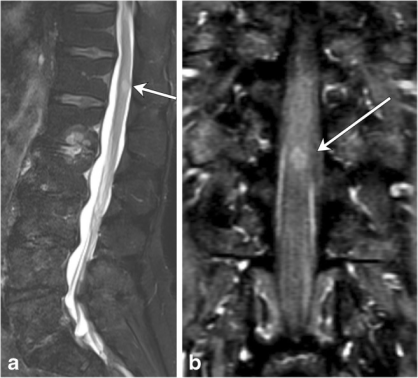
图7,脊髓转移。一名69岁男性,有小细胞肺癌和新背痛病史。a有一个髓内T2高强度的焦点(箭头),这增强了(b,箭头)在T1对比后冠状图像上
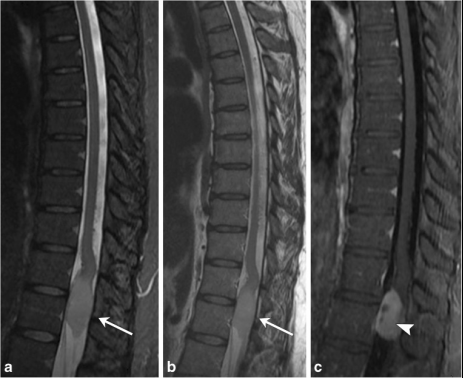
图8,多形性胶质母细胞瘤。一名46岁女性,腰椎疼痛,较近出现尿潴留。远端脊髓内有一个可膨胀的病变,T2信号强度中等(a箭头)和非均匀增强(c箭头)
结论
如所见,脊髓内异常信号的原因多种多样;评估异常脊髓时,需考虑脱髓鞘、代谢、肿瘤和血管病因。尽管脊髓髓内病理可能是一个挑战,但是如果不能得到正确的诊断,一个系统的方法来对这些情况进行影像学解释,集中在增强的长度、位置和模式上,可以大大缩小鉴别诊断的范围。这不仅会增加患者护理的价值,而且有可能阻止使用更具侵入性的诊断方法。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号