在神经外科手术室里,一场高难度的颅底软骨肉瘤切除手术正在紧张进行。为了更有效地暴露和切除颅底深部死角的肿瘤,传统笔直的内镜磨钻难以达到理想操作角度,术中的福教授当机立断,当场对手术器械进行改造,将手中的内镜磨钻掰弯,使其变身为“弯角磨钻”。
这是颅底手术中极具挑战性的肿瘤类型之一——软骨肉瘤,其5年总生存率可达95%。治疗策略的核心是在保障安全的前提下实现最大程度的肿瘤切除,同时尽可能规避并发症风险。
若将人体大脑比作一场闯关游戏,颅底区域无疑是一个没有明确地图的“复杂迷宫”。一旦肿瘤在此区域滋生,就如同游戏中出现的强力阻碍“怪物”,它们形态多样、生长位置刁钻,不仅阻挡手术路径,稍有不慎触碰还可能引发严重后果。颅底区域集聚了颅神经、大动脉血管、血管丛及静脉窦等重要结构,这些既是需要重点保护的“生命要道”,也是肿瘤容易侵袭破坏的“薄弱环节”。对于神经外科医生而言,大脑的每一处病变都需要针对性的“解决方案”,以实现因病施治、精准诊疗。
福教授认为,面对如此复杂的颅底区域,手术不能拘泥于教科书上的固定流程。为使患者获得最佳疗效,“定制化”手术策略至关重要,可通过分阶段采用不同手术入路及器械,在实现肿瘤最大程度切除的同时,保障患者安全,避免因组织过度暴露或暴露时间过长导致术后并发症。在这台手术中,福教授除了“掰弯手术器械”这一非常规操作,还运用了哪些独特的定制化技术呢?
《通关宝典》之对侧单鼻孔入路
福教授团队始终致力于降低手术并发症发生率,不断探索内镜技术的核心优势,充分利用鼻腔“天然通路”的解剖特点作为手术入路,避免传统手术的“大开颅”。
在该软骨肉瘤切除案例中,福教授采用对侧单鼻孔入路,以获取沿肿瘤轴线的最佳操作角度。他在鼻中隔单侧制作小切口后,将鼻中隔推移至对侧,随后精准磨除蝶窦前壁及底部结构。
“我们借助对侧鼻腔,得以形成一个能够沿肿瘤轴线扫查的操作角度。”福教授解释道。通过对侧翼管神经和蝶翼缝的精准解剖定位,他准确找到破裂孔段,进而顺利抵达斜坡旁区域。手术进行到后期,通过向内侧和下方探查,肿瘤得以完全暴露,福教授继续精细磨除斜坡内侧部分骨质,为肿瘤切除创造充分空间。
《通关宝典》之角度镜技术穿越“迷宫盲区”
福教授强调,手术过程中必须完整保留鼻腔内的解剖结构,倡导运用内镜联合角度镜技术来探查和处理手术视野中的“盲区”,而非通过破坏性操作来暴露这些区域。
他将蝶窦前壁形象地称为进入蝶窦的“门户”,在打开这扇“门”之前,严格维持鼻腔结构的完整性。一旦通过这一“门户”,便可灵活运用30度、45度甚至70度角的内镜,在蝶窦内进行上方、下方及侧方等多方位的精准手术操作。
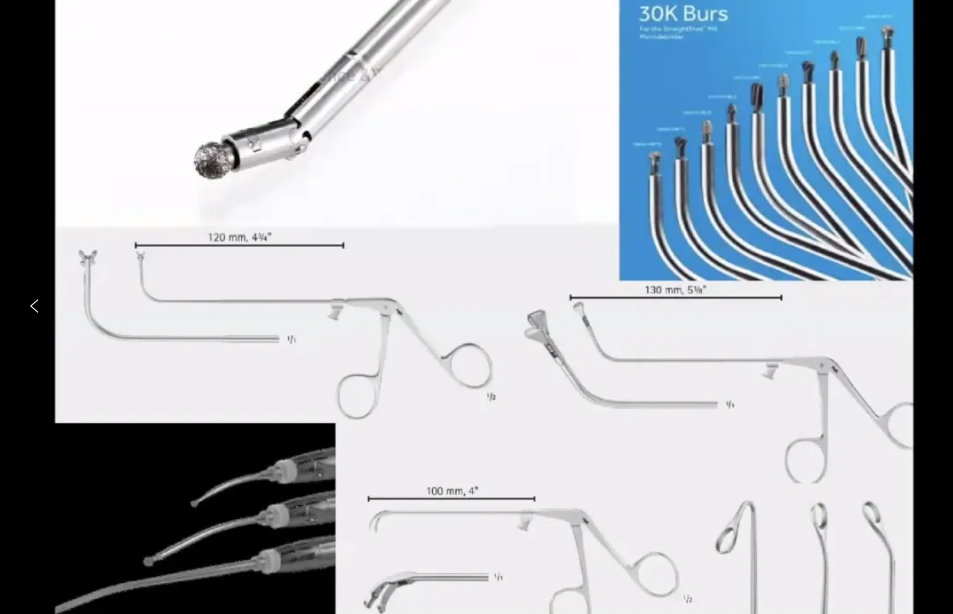
“在狭窄通道的手术操作中,必须使用带有弯曲角度的器械,通过旋转可深入到侧面和角落。”福教授不仅熟练运用多种角度镜,还积极投身相关器械的研发。在这台手术中,他借助30度、45度和70度内镜观察颈内动脉,成功实现对颈内动脉岩段后壁的清晰显露。
由于手术需要到达颈内动脉岩段下方,如动图所示,福教授在此处掰弯了钻头(内镜磨钻)。他指出:“尽管操作手册中未提及这种做法,但实践证明器械仍能正常使用。”术中,他通过特殊手法将颈内动脉的破裂孔段和岩段向上方推移,充分暴露颈静脉孔和内耳道水平的手术视野。针对软骨肉瘤可吸除的特性,福教授配合使用强力吸引器和咬骨钳,在实现肿瘤相对轻松切除的同时,最大程度保护了周围重要神经血管结构。
《通关宝典》之提升硬脑膜水密性的多层修复技术
术后控制颅内压是预防脑脊液泄漏的关键,而迅速封闭硬脑膜则是其中的重要环节。福教授采取了多层复合技术(Multilayer)、垫圈密封技术(Gasket-seal),并辅以缝合线及各类生物源性材料等多种手段进行处理。多数情况下,他倾向于采用脂肪填充的鼻中隔皮瓣进行修复。
手术结束时,福教授会在肿瘤腔内填入适量脂肪和医用胶水,随后进行缝合。他采用外置打结法,当牵拉主线时,结扣会自然下滑至合适位置,这种技术完全避免了在狭窄鼻腔内打结的困难,所有打结操作均在鼻腔外部完成。最后,取出缝针,在前庭位置进行最后的缝合。
两到三周后,缝线会逐渐自行消失。同时,在缝合处和切口上放置Selastic硅胶片,保持局部湿润,有助于改善疤痕愈合效果。术后核磁影像显示,手术效果良好,一个月后患者鼻子外观完好,蝶窦区域与颅腔的解剖关系趋于稳定。
《通关宝典》之福教授颅底软骨肉瘤治疗策略
福教授指出,软骨肉瘤的5年无进展生存率为77%,脊索瘤为52%;5年总生存率方面,软骨肉瘤达95%,脊索瘤为73%。在放射治疗方面,其团队最常采用质子束治疗,该疗法能有效降低肿瘤复发或再生长风险。
但他强调,放疗并不会改变总生存率,且放疗并发症风险较高。团队2018年研究数据显示,接受质子束治疗的患者群体中,感音性听力下降(18%)、颞叶坏死等严重并发症发生率显著高于手术组,且观察到部分接受过放疗的患者出现肿瘤从2级进展为3级的情况。
基于上述发现,福教授团队制定了新的治疗策略:优先进行最大程度的安全切除手术,在避免严重并发症的前提下切除肿瘤;对于复发且手术难以处理的进展性肿瘤,再考虑使用质子束疗法。
在手术入路技术演进方面,团队从早期需要切除大量正常鼻腔组织并使用鼻中隔黏膜瓣、影响患者术后生活质量的内镜经鼻扩大入路,转变为更精细的操作理念:严格遵循解剖自然路径,充分利用鼻腔天然腔隙,最大限度保留正常组织结构。
福教授特别阐释了内镜技术的核心价值——通过自然腔隙进行观察和操作,而非人为创造操作空间。为此,团队创新性地采用“筷子技术”:利用鼻孔作为内镜和吸引器的支点,在鼻腔狭窄空间内,仅需用手指轻轻夹持和引导内镜移动,实现单手操作,避免助手扶镜与主刀器械的冲突,达到“人镜合一”的操作境界。然而,由于器械重量较大且操作精细度要求高,该技术对医生的腕力和技巧均提出了较高挑战。
在切口缝合技术上,团队也进行了改进:采用蝶骨嘴黏膜切口入路,完整取出蝶窦黏膜,颅骨化蝶窦后填塞脂肪,并精细缝合黏膜,体现了将鼻内黏膜视为“鼻部皮肤”的微创外科理念。
关于INC福教授
近年来,福教授多次来华开展学术讲座、培训活动及示范手术,其手术效果显著,多数患者预后良好且无并发症。无数患者期待的福教授中国行即将再次开启!
福教授(SebastienFroelich)作为INC旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席,在颅底手术领域拥有深厚的学术造诣和丰富的临床经验,担任多项重要学术职务,是欧洲颅底外科领域的领军人物之一。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号