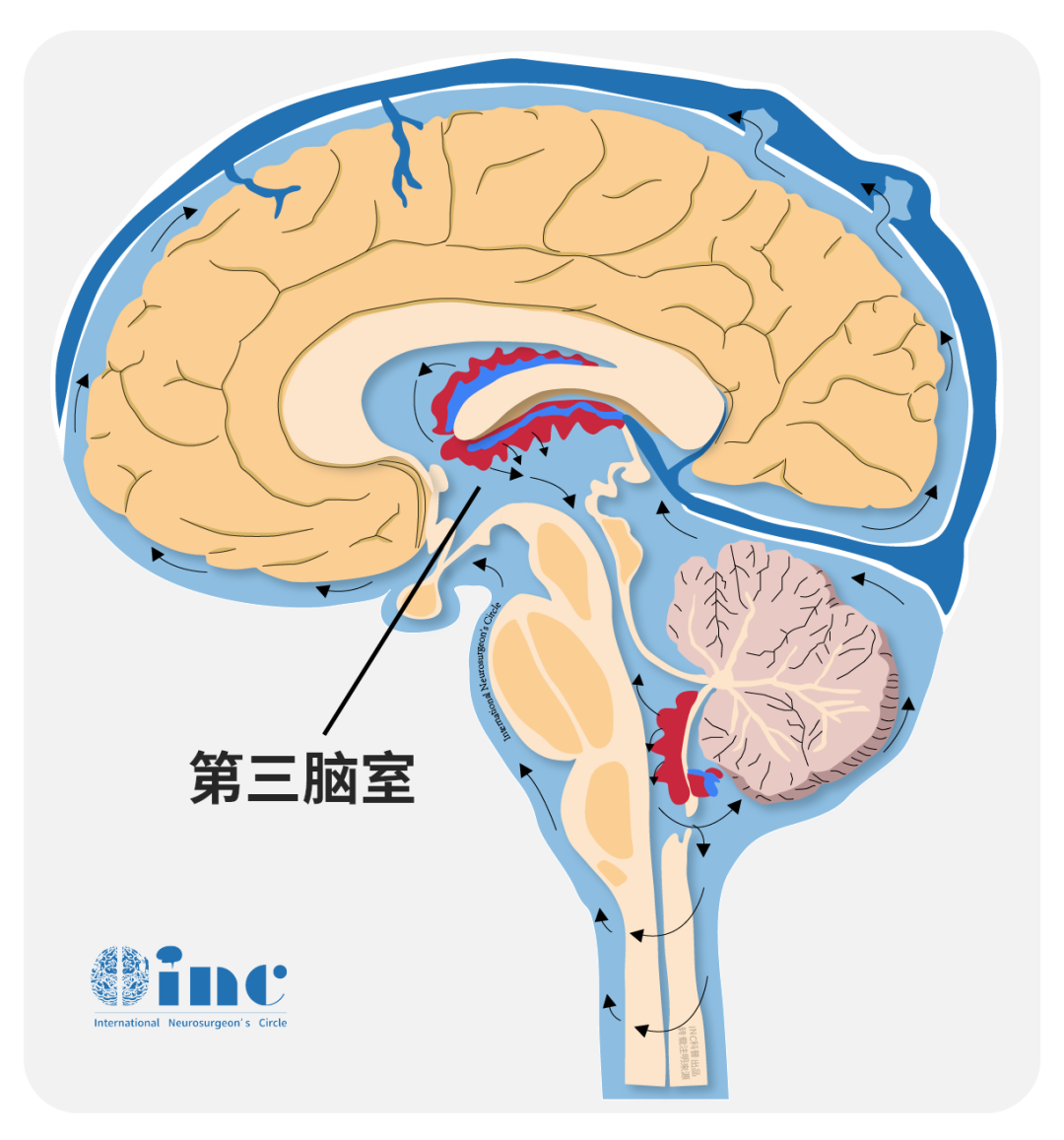
脑脊液作为一种无色透明液体,由侧脑室中的脉络丛产生,填充于各脑室、蛛网膜下腔及脊髓中央管内。其功能包括营养脑细胞、运输脑组织代谢产物、调节中枢神经系统酸碱平衡,同时缓冲脑组织和脊髓压力,提供保护和支持作用。
例如,在经鼻内镜手术切除垂体瘤时,若垂体上方的蛛网膜层鞍隔发生破损,脑脊液可能通过漏口沿鼻腔流出,引发术后脑脊液鼻漏。若未及时修补,颅腔通过鼻腔与外部环境相通,可能导致致残性或致命性颅内感染并发症,后果严重。
垂体瘤手术中的脑脊液漏是否可预测?
术前磁共振成像(MRI)中垂体肿瘤与脑脊液之间的鞍隔屏障类型,可能预测经鼻垂体手术中脑脊液漏的发生风险。INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员Sebastien Froelich教授(塞巴斯蒂安·福洛里希,“福教授”)针对内镜垂体手术中的鞍隔屏障概念与脑脊液漏率进行了研究。
垂体肿瘤与鞍上脑脊液之间的界面由三层结构组成:蛛网膜组织(作为唯一恒定结构)、鞍隔硬脑膜以及垂体腺(图1a)。基于此解剖基础,福教授在前期研究中通过脑磁共振成像定义了两种鞍隔屏障亚型:薄弱型与强韧型,后续研究进一步提出了混合型屏障的概念(图1b-d)。
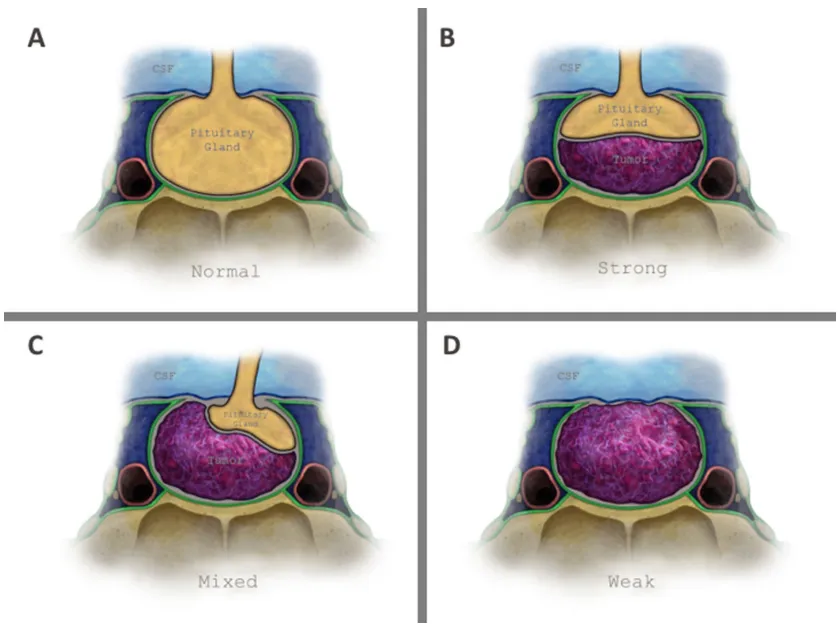
图1展示垂体窝顶壁解剖结构及鞍隔屏障分型示意图。
a部分显示无肿瘤状态下的正常解剖结构;b部分展示强韧型鞍隔屏障,其中垂体腺和/或硬脑膜位于肿瘤与脑脊液之间,图示案例为单纯由垂体腺构成的强韧型屏障;c部分为混合型鞍隔屏障,肿瘤部分区域直接接触蛛网膜下腔,部分区域接触垂体腺;d部分为薄弱型鞍隔屏障,肿瘤与鞍隔顶壁全界面直接接触蛛网膜下腔。
回顾性研究表明,术前MRI显示的鞍隔屏障类型与内镜下经鼻垂体腺瘤切除术中的脑脊液漏风险存在关联。自该概念提出以来,多项研究证实了其预测价值。然而,既往研究受限于回顾性设计和样本量不足的局限性。
这项国际多中心研究在4个月内纳入了接受完全内镜下经鼻手术治疗的垂体腺瘤患者。自变量为术前MRI显示的鞍隔屏障亚型(强韧型、混合型或薄弱型),因变量为术中脑脊液漏的发生情况。主要目的是确定特定类型鞍隔屏障与术中脑脊液漏的关联性,并采用适当的统计学方法进行数据分析。
研究期间,310例患者接受了内镜下经鼻垂体肿瘤切除术。术前影像显示:73例(23.55%)为薄弱型鞍隔屏障,75例(24.19%)为混合型,162例(52.26%)为强韧型。总体术中脑脊液漏发生率为69例(22.26%)。强韧型鞍隔屏障与术中脑脊液漏风险显著降低相关(RR=0.08, 95%CI 0.03-0.19, p<0.0001),而薄弱型屏障则与较高的脑脊液漏风险相关(RR=8.54, 95%CI 5.4-13.5, p<0.0001)。以下为相关案例示范。
1. 强韧型鞍隔屏障案例
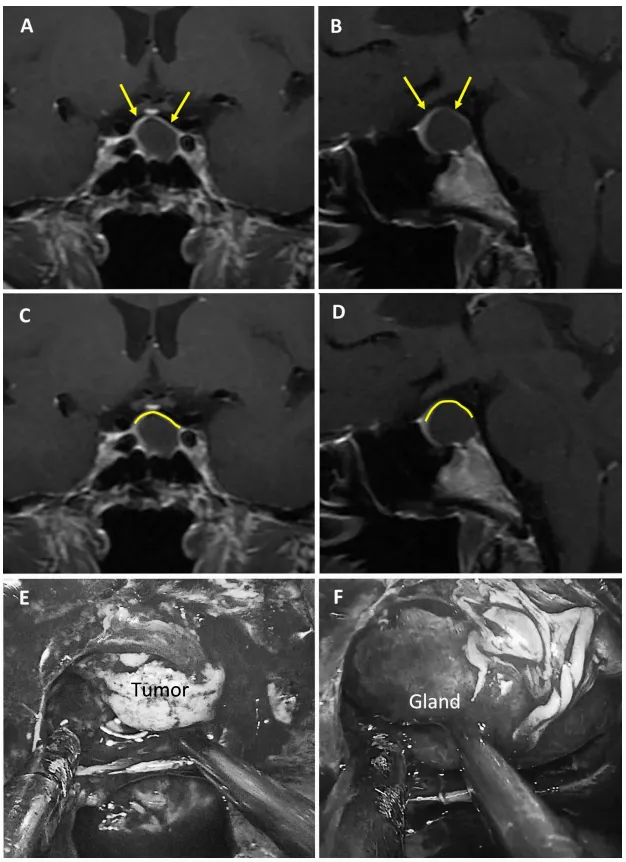
图2展示75岁女性无功能大腺瘤患者。a和b为术前MRI图像,黄色箭头指示厚度大于1毫米的强化屏障区;c和d为术前MRI,黄色标记线标示强韧屏障位置;e和f为术中图像,显示由垂体腺构成的屏障结构。
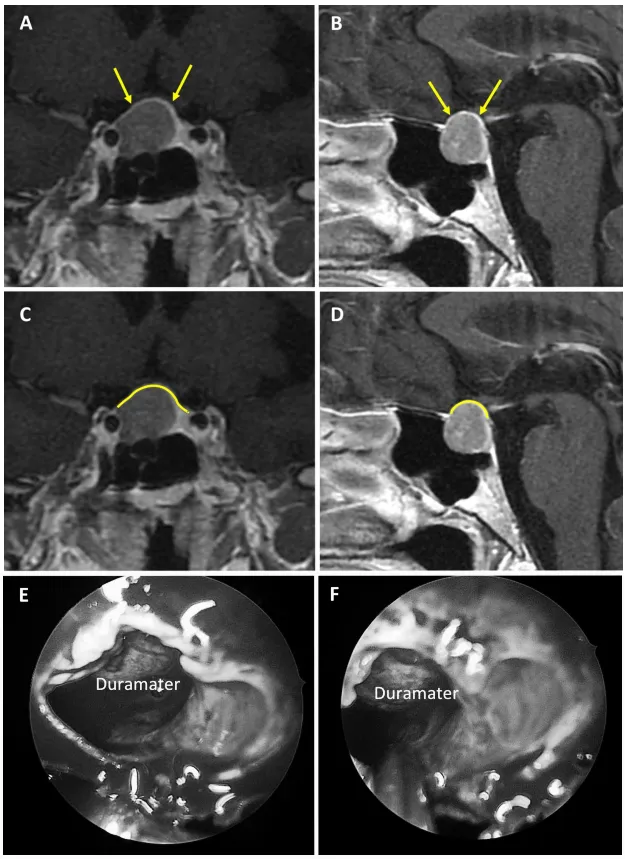
图3展示67岁女性无功能大腺瘤患者。a和b为术前MRI图像,黄色箭头指示厚度大于1毫米的强化屏障区;c和d为术前MRI,黄色标记线标示强韧屏障位置;e和f为术中图像,显示由硬脑膜构成的屏障结构。
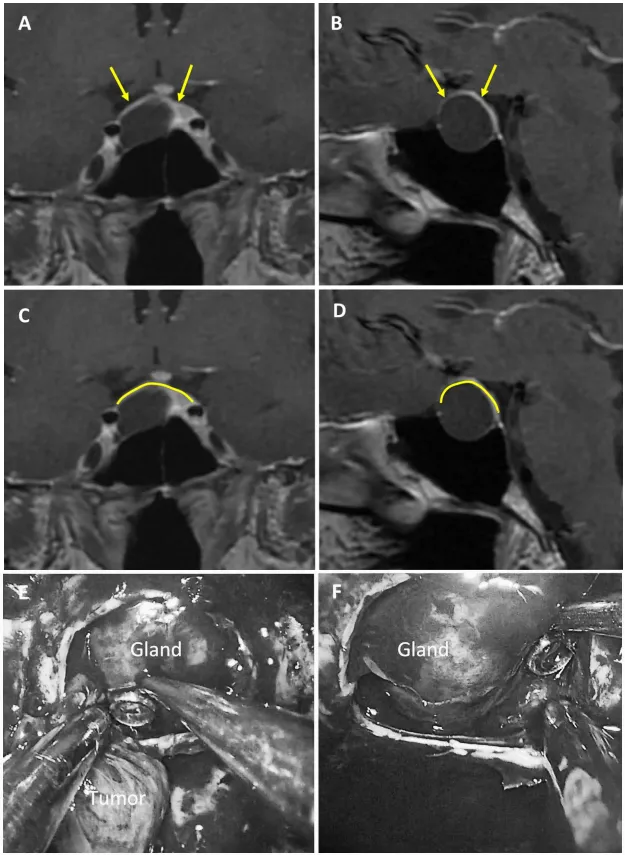
图4展示47岁男性生长激素腺瘤患者。a和b为术前MRI图像,黄色箭头指示厚度大于1毫米的强化屏障区;c和d为术前MRI,黄色标记线标示强韧屏障位置;e和f为术中图像,显示由垂体腺构成的屏障结构。
2. 混合型鞍隔屏障案例
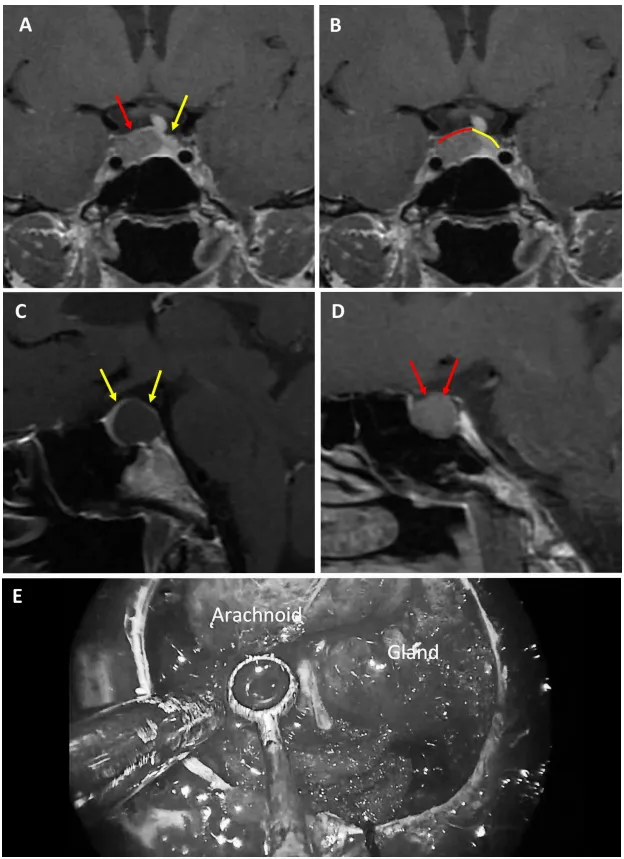
图5展示56岁女性ACTH腺瘤患者。a和b为术前MRI图像,黄色箭头指示厚度大于1毫米的强化屏障区,红色箭头指示厚度小于1毫米的薄弱屏障区;c和d为术前MRI,黄色标记线标示强韧屏障区域,红色标记线标示薄弱屏障区域;e为术中图像,显示由垂体腺与蛛网膜共同构成的混合屏障结构。
3. 薄弱型鞍隔屏障案例
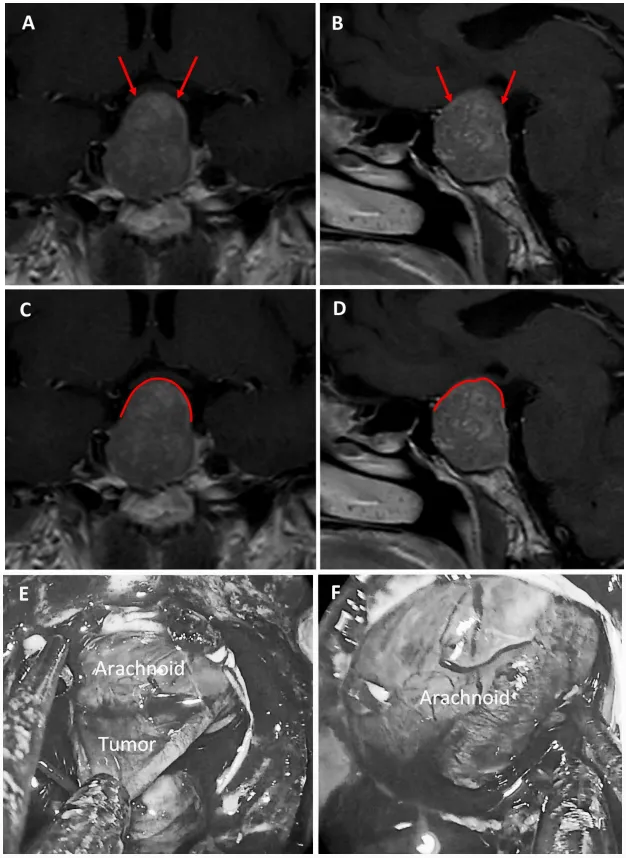
图6展示59岁女性泌乳素腺瘤患者。a和b为术前MRI图像,红色箭头指示厚度小于1毫米的强化屏障区;c和d为术前MRI,红色标记线标示薄弱屏障位置;e和f为术中图像,显示由蛛网膜构成的屏障结构。
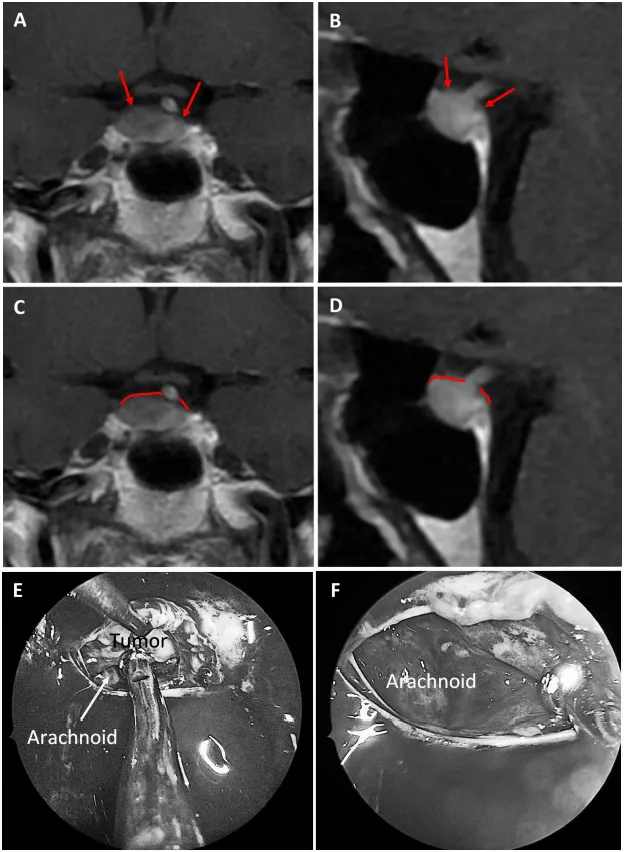
图7展示69岁女性生长激素腺瘤患者。a和b为术前MRI图像,黄色箭头指示厚度小于1毫米的强化屏障区;c和d为术前MRI,红色标记线标示薄弱屏障位置;e和f为术中图像,显示由蛛网膜构成的屏障结构。
总结
总结表明,基于鞍隔屏障概念的术前MRI评估可预测垂体手术患者的术中脑脊液漏风险。薄弱型鞍隔屏障患者术中脑脊液漏风险较高,而MRI显示强韧型屏障则可降低该风险。研究建议将鞍隔屏障分型概念纳入术前风险评估体系,用于预测术中脑脊液漏风险。未来开发包含鞍隔屏障参数在内的预测评分量表,对评估垂体瘤手术的脑脊液漏风险具有重要临床价值。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号