岩斜区作为颅底解剖结构最为复杂的区域之一,其构成包括颞骨岩骨尖端、蝶骨表面的后下部以及枕骨的斜坡部分。发生于该区域的肿瘤常累及众多重要的血管与神经结构,可压迫颅神经、后循环重要血管,并推移脑干及小脑,这些因素共同提升了手术难度与风险。岩斜区脑膜瘤相对罕见,在所有脑膜瘤中所占比例不足2%。大部分肿瘤沿斜坡上2/3生长,位于颈静脉孔上方、岩斜区颅神经孔的内侧。该部位位置深在、难以抵达,可供选择的手术入路虽多样,但均存在一定局限性。不同病变的形态与生长特点各异,手术入路的设计对于实现肿瘤最大程度切除及减少并发症至关重要。
总体而言,开颅显微镜手术与经鼻内镜手术是处理岩斜区病变的两种主要方式。具体而言,多种手术入路可用于岩斜区病变切除,例如岩骨前入路、乙状窦后入路、乙状窦前迷路后入路以及经鼻内镜扩大颅底入路等。各种入路均具备其各自的优势与不足。为比较两种手术方式的优劣及适应症,外科医生必须综合考虑病变部位及其生物学特性等关键因素。
INC旗下世界神经外科顾问团成员Takeshi Kawase(河瀬斌)教授发表了一项研究《Comparative analysis of the anterior transpetrosal approach with the endoscopic endonasal approach to the petroclival region》,该研究对岩骨前入路与经鼻内镜入路至岩斜区的解剖特点进行了比较分析,并结合岩斜区脑膜瘤手术病例,探讨了不同入路的适应症及其优缺点。

岩骨前入路即Kawase入路,由INC教授Kawase所创立,作为颅底外科极为关键的手术入路之一,Kawase入路最初是为经岩骨入路夹闭基底动脉低位动脉瘤而开创的。

该区域被下斜坡、脑干及颅神经所环绕,在这个所谓的“手术禁区”,外科手术通常难以抵达。1944年,Dandy采用经枕下入路抵达该区域,但由于对颅神经和脑干造成损伤,术后并发症发生率及死亡率均较高。1965年,Drake提出了一种颞下经小脑幕入路,手术效果有所改善,但Labbe静脉存在较高的损伤概率,且由于岩骨嵴的阻挡,手术视野无法充分降低以暴露基底动脉下段,同时颞叶的过度牵拉也存在较大风险。
1981年,日本神经外科学者Takeshi Kawase教授通过经岩入路成功夹闭了一个破裂的基底结合动脉瘤,这在国际上尚属首次。1983年,他对这种经岩骨前入路进行了技术改进。1985年,他在运用经岩入路处理下基底动脉瘤时,首次正式提出了Kawase入路的概念,而在此之前,尚无任何一种手术入路能够有效抵达该区域。
Kawase入路能够充分暴露斜坡的中上部区域,而经鼻内镜入路则可抵达中颅窝底部。Kawase教授的研究结果显示,在硬脑膜外操作时,EEA入路能够直接到达岩骨尖端的内侧,但其术野受到岩尖以及两侧颈内动脉岩旁段的限制;相比之下,Kawase入路则可直达岩尖,但受到颈内动脉岩段和下方外展神经的限制。在打开硬脑膜后,EEA能够提供两侧外展神经脑池段的直视视野,而Kawase入路则能够很好地暴露第III至第VIII对颅神经所在的脑池区域。
案例说明
案例1:Kawase入路切除岩斜区脑膜瘤
一名53岁女性患者,临床表现为搏动性头痛,并观察到左眼视力出现急剧下降。磁共振成像显示一个均匀强化的肿块,病灶集中于岩斜上交界处,广泛植入并附着于上斜坡及天幕上(参见图5A和B)。手术采用了Kawase入路。在滑车神经入幕点附近切开小脑幕后,可见三叉神经向双侧下方移位,部分被肿瘤包裹,肿瘤与上斜坡相连,并存在部分钙化。肿瘤切除后,观察到外展神经向下移位。术后磁共振成像(图5C和D)显示肿瘤已完全切除,未发现任何脑组织损伤。
患者术后出现部分侧视麻痹,该症状在1个月后完全消失,视力恢复正常。该肿瘤起源于硬膜内间隙,位于图3所示的B2和C1区域。在此病例中,Kawase入路是一种适宜的手术方法。
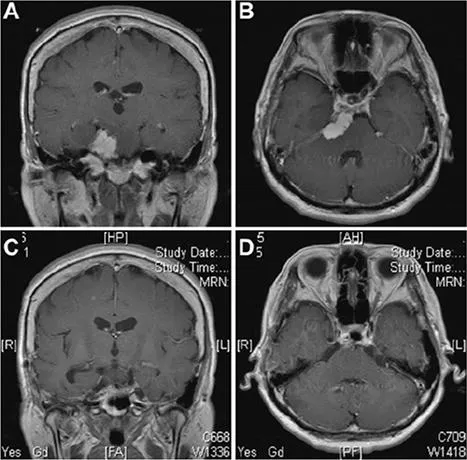
图5:案例1。 采用Kawase入路手术切除肿瘤。术前磁共振增强冠状位(A)及轴位(B)图像提示岩斜区存在一均匀强化的肿瘤,起源于岩尖,附着于小脑幕上。肿瘤推挤脑干,并侵犯海绵窦。术后磁共振(C和D)图像显示肿瘤已实现全切。
案例2:EEA切除岩斜区脑膜瘤
一位52岁女性患者表现为复视及间歇性头痛。体格检查发现,患者右眼外展功能受损。磁共振成像显示右侧岩斜交界处存在一均匀强化的肿块,伴有广泛的斜坡附着,提示为脑膜瘤(图6A-C)。手术团队实施了部分岩尖切除术。
术后磁共振证实肿瘤已完全切除(图6D-E),且未发现脑组织损伤。
注:手术中使用了带血管蒂的增强型鼻中隔皮瓣进行重建。患者在术后第7天出现了脑脊液漏。手术探查显示,漏液是由鼻中隔皮瓣的右上角移位所致,但该移位已得到成功且永久性的矫正。
患者术后恢复情况良好,复视症状消失,外展功能恢复正常。
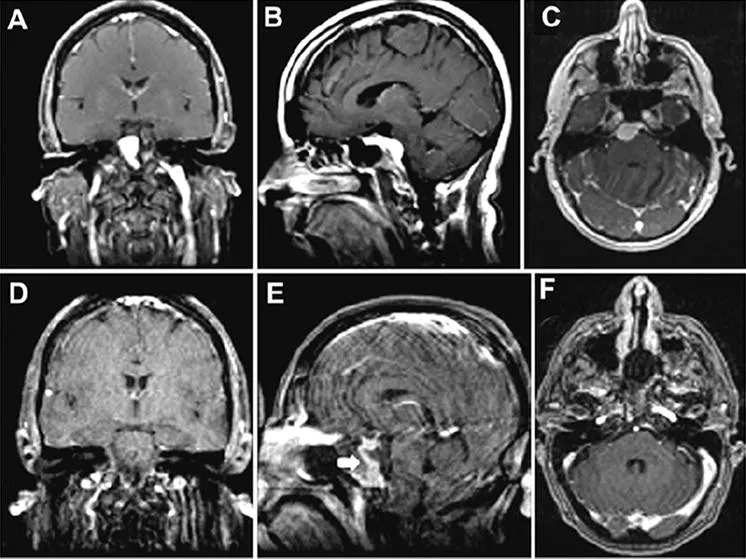
图6:案例2。 一名岩斜区脑膜瘤患者通过EEA治疗的增强T1加权磁共振成像图像。术前冠状位(A)、矢状位(B)及轴位(C)图像显示起源于上斜坡的岩斜区脑膜瘤。肿瘤呈均匀强化,脑干受压,但未侵犯海绵窦。术后冠状位(D)、矢状位(E)及轴位(F)磁共振图像显示肿瘤已完全切除。E:图中的白色箭头指示带血供的增强重建鼻中隔皮瓣。
岩斜区脑膜瘤两种手术入路的临床应用
岩斜区脑膜瘤可分为两种亚型:中线型与侧型。这种区分主要基于硬脑膜附着的主要部位以及颅神经偏离的模式。起源于硬脑膜岩斜区脑膜层的脑膜瘤容易侵犯Meckel腔和脑池,通常在肿瘤与中枢神经系统之间缺乏清晰的解剖界面。外展神经尤其如此。岩斜区脑膜瘤是手术入路选择中最具争议的实体之一,特别是在选择开颅手术与鼻内入路时。在选择处理岩斜区硬膜内部分病变的入路时,必须考虑与病变相关的关键神经血管结构的位置,包括外展神经和三叉神经。
这些中枢神经系统相对于肿瘤的位置是选择手术入路的关键。
起源于中线的岩斜区脑膜瘤倾向于使三叉神经向侧方移位,并使外展神经向下移位,这使得经鼻内镜手术(即EEA)比侧方入路更为安全,因为在采用Kawase入路时,三叉神经直接位于肿块与外科医生之间。起源于侧方的脑膜瘤则使三叉神经和外展神经同时发生移位,这使得Kawase入路更为安全,因为该手术通道允许外科医生在不穿过中枢神经系统的情况下进入病灶。
当岩斜区脑膜瘤包绕这些神经时,两种方法均难以减轻在肿块内定位和解剖中枢神经系统的困难。
在这些情况下,使用神经监测技术显得尤为重要,例如采用体感诱发电位监测以及能够提供实时反馈的Kartush解剖器(Medtronic ENT)。
对于岩斜区脑膜瘤,不存在一个完美且统一的手术入路方案。每位患者仅有一种最有利于肿瘤切除的手术入路。因此,针对肿瘤主要部位的切除,选择何种手术入路至关重要。
事实上,对于扩展到中颅窝和外侧裂的肿瘤,前外侧入路也可能是必要的。
Kawase入路与EEA的优缺点分析
总而言之,一种理想的手术方法应能在切除肿瘤的同时,将神经或血管损伤的风险降至最低。
EEA相对于Kawase入路的主要优势在于,EEA避免了脑组织牵拉,这符合现代颅底外科的基本原则。
此外,EEA还能够扩大手术视野,并可直接抵达肿瘤的供血血管。
在该区域应用EEA时,可以避免硬膜间腔,特别是卵圆孔周围的静脉出血。
与Kawase入路相比,EEA也存在明显的缺点,除了解剖学上的局限性之外。
鼻内颅底手术需要额外的培训与专用设备,通常需要两名外科医生(耳鼻喉科医生和神经外科医生)协同操作,且神经内镜医生的学习周期较长。
尽管该领域在疗效和避免并发症方面已取得实质性进展,但脑脊液漏的风险仍然存在。
处理被血管包裹的肿瘤会使任何手术入路都更具挑战性,这与具体入路无关。
然而,在EEA手术期间,由于与Kawase入路相比手术通道更为狭窄,这个问题尤其令人担忧。
该问题可能在不久的将来通过手术器械的发展得到解决。
结论
Kawase教授指出,Kawase入路是一种通过中颅窝底进入岩斜区的成熟技术。对于经验丰富的颅底外科医生而言,岩斜区的EEA是可行、安全且有效的,对于经过适当选择的患者,该入路可以避免脑组织牵拉或对颅神经的操作。每种入路的关键解剖标志是中线、颈内动脉岩段的水平面、颈内动脉的斜坡旁段以及外展神经。
颈内动脉岩骨部的水平段、岩旁段以及外展神经都是该区域重要的解剖标志。当肿瘤位于岩斜区中部且靠近外展神经尾侧时,EEA入路优于Kawase入路。当病变位于颈内动脉岩旁段的后方或侧方,以及病变累及中颅窝或颞下区时,Kawase入路则优于EEA入路。这两种入路亦具有优势互补的特点,对于复杂的病变,可联合使用两种甚至更多种入路以达到切除肿瘤的目的。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号