岩斜区脑膜瘤是颅后窝脑膜瘤中手术难度较大、术后出现并发症概率较高的肿瘤。头痛是本病的常见症状,常以颈部和枕部疼痛为主。颅内压增高多不明显。神经系统损害症状根据肿瘤的发生部位、生长方向不同而有所不同。
岩斜区脑膜瘤分类,一般根据肿瘤累及的部位可将肿瘤分为三型:
1.斜坡型肿瘤累及中上三分之二斜坡区,将脑干向后移位,主要表现双侧外展滑车神经麻痹和双侧锥体東征,无颅内压增高。
2.岩斜型累及上中三分之二斜坡,并位于三又神经内侧,肿瘤的主体比斜坡脑膜瘤偏外侧沿蝶骨枕骨的软骨缝排列,并将脑干及基底动脉向肿瘤对側推挤,主要表现为一侧5~10对脑神经损害,同侧小脑体征及颇内压增高。
3.蝶岩斜型和岩斜型脑膜瘤相似,但是向前侵人海绵窦侧壁及蝶骨嵴的内侧,主要表现为侧3-11对脑神经损害,对侧锥体束征,颅内压增高及智力减退。
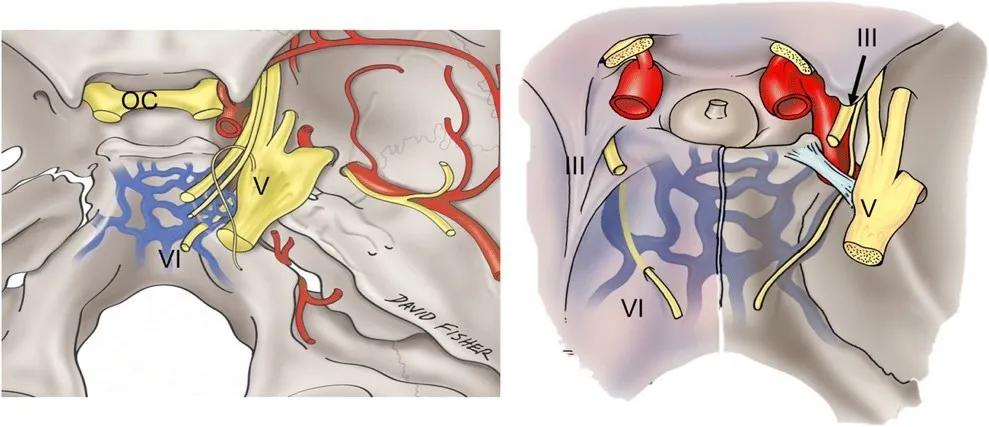
岩斜区脑膜瘤手术入路有哪些?
岩斜区脑膜瘤通常包含幕上及幕下部分,因此手术的原则是采用侧方入路减少对脑组织的牵拉,避免损伤静脉,通过磨除岩骨切开小脑幕将幕上和幕下沟通。颞下入路是该部位肿瘤手术的基本入路,在此基础上可以进一步发展,结合对小脑幕的处理,如经小脑幕入路、磨除颞骨岩部前内侧骨质(KAWASE三角),经小脑幕岩前入路(硬脑膜下KAWASE入路)和岩骨后外侧骨质磨除(如乙状窦前入路)。
1.幕上下经岩骨乙状窦前入路:病人侧卧位,头顶部稍低,使颞骨岩部基底部位于手术较高点,头架固定。切口位于耳上部分,不必过高,便于颞叶牵拉即可。术前可行腰椎穿刺置管,切开硬脑膜后打开引流管,如术前有脑积水,术中颅内压力较高,不利于颞叶抬起,亦可行脑室穿刺放液。抬起颞叶的过程中,注意保护引流静脉,特别是大脑下吻合静脉。小脑幕切开的过程中,保护滑车神经,滑车神经紧贴小脑幕缘向前进入海绵窦。颞叶牵拉应轻柔,避免脑挫伤
2.枕下乙状窦后入路:对横窦、乙状窦的保护是手术入路的关键,分离局部神经血管、减少对脑干的牵拉是切除肿瘤的精髓。
3.远外侧入路:手术对中线结构的判断重要,既能减少局部出血,又方便术后缝合,减少伤口裂开、术后局部软组织疼痛的机会。辨认并保留局部神经血管仍然是肿瘤切除过程中的关键。
4.颞顶直切口颞下颅中窝底入路:适用于肿瘤基底下界不低于双侧内听道连线,基底的上界不超过斜坡上缘,肿瘤的较高界不高于鞍背上缘1.5cm,外侧不超过内听道,向对侧发展不超过对侧内听道,前界位于前床突眶上裂,后界达小脑幕缘后三分之二处的肿瘤。
从20世纪80年代开始,颅底外科的先行者们改进了经岩骨入路进入岩斜区,以降低发病率和死亡率。这些手术入路为了好转肿瘤和周围神经血管结构的可视化,缩短手术距离,减少脑牵引,直接从脑膜瘤的骨-硬膜起始部位进入病灶并实现肿瘤的全切。然而,通过岩骨的方法有一些重要的缺点,在过去的20年里,这种复杂方法的应用变得越来越少,部分原因是由于立体定向放疗的广泛利用。这反映了一种新的治疗趋势,即包括更保守的入路(乙状窦后入路,改良的乙状窦后入路),如有必要,辅助立体定向放疗辅助治疗。一般情况下,手术入路的选择应根据肿瘤的主体范围、临床检查情况、患者年龄以及外科医生对所建议手术入路的习惯和偏好进行选择。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号