报告一个少见的神经鞘瘤的海绵窦外侧壁,这是一个少见的影响该解剖区域的病变,并讨论了海绵窦手术入路的方面,传统上认为这在技术上具有挑战性,因为与颅神经和颈内动脉的存在相关的术后发病率和死亡率的。
海绵窦神经鞘瘤少见,通常起源于三叉神经,虽然也有来自动眼神经和颈动脉丛的病例。在这篇文章中,报告一例手术治疗的海绵窦侧壁神经鞘瘤。
病例报告:
2013年7月,一名39岁的男子,三个月来,他一直在向右侧看时,抱怨复视。在检查前的较后两周,他还经常出现右侧面部异常。神经学检查发现右侧6脑神经有缺损,仅当患者向远侧看时才出现。
患者接受了大脑MRI扫描(图1),在t1加权像上显示以右海绵窦为中心的较大直径3厘米的等强度病灶。在t2加权像中,与周围的大脑相比,病变是高强度的。病灶注射造影剂后呈现不均匀强化。
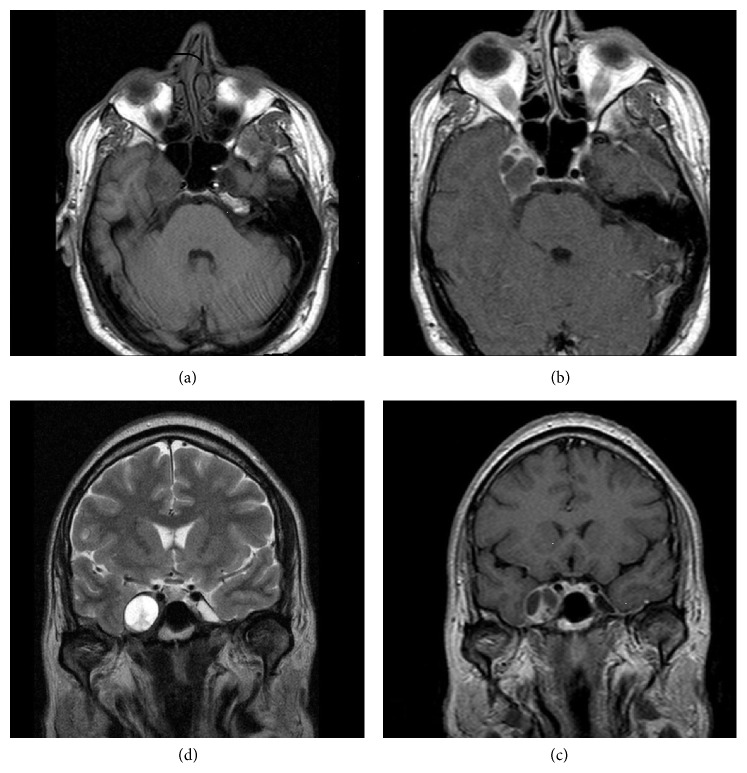
图1:我们可以顺时针看到T1加权、T1对比和t2加权的肿瘤磁共振图像。
在住院期间,进行了CT血管造影,以记录肿瘤与ICA和海绵窦的关系。肿块出现在颈动脉壁附近(图2);CT静脉期(图3)显示海绵窦被肿瘤压迫和居中,而不是被肿瘤侵犯。根据该病人的影像和临床病史,理论上认为肿瘤可能是在硬脑膜和海绵窦侧壁内膜之间的虚拟空间中发生的(图4)。
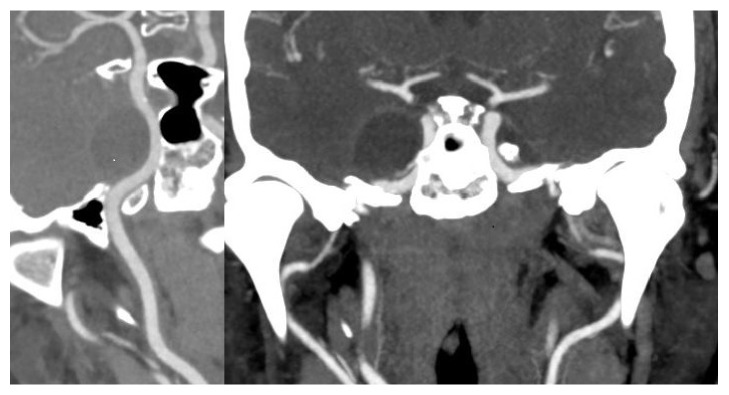
图2:CT血管造影显示肿瘤位于右侧颈内动脉壁附近。
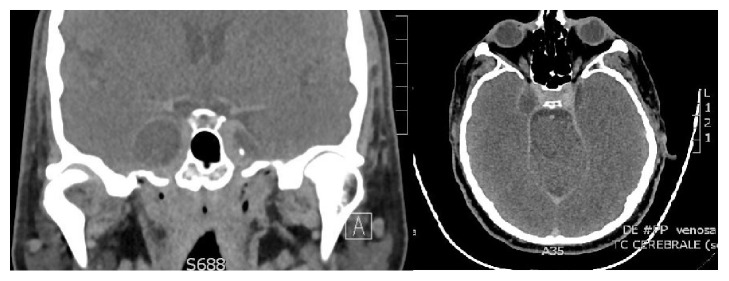
图3:CT静脉期显示海绵窦被肿瘤压迫和居中,而不是被肿瘤侵犯。

图4:海绵窦解剖图:1:垂体,2:颈内动脉,3:6 CN,4:脑膜(外)层,5:海绵窦,6:蝶窦,7:内膜(内)层,8:V1,9:V2,10:4 CN,11:3 CN,12:鞍横肌外层。髓内膜层用绿色标出,而脑膜层用黄色标出。
患者行翼点入路显微神经外科手术;打开硬脑膜,用抹刀移动颞较的内侧,暴露出海绵窦的侧壁,是下半部分的严重鼓胀。在海绵窦壁较突出的地方切开硬脑膜,暴露出一个包被良好的灰黄色肿瘤(图5)。使用超声吸引器,肿瘤部分被掏空,因此也排出了两个充满黄色液体的瘤内小囊肿;然后,对包膜进行裂解。卵裂在外侧和下部分都很容易,因为包膜与硬脑膜相邻,但在中间就比较困难了,因为在一些区域有一层很薄的脉冲膜附着在肿瘤上。
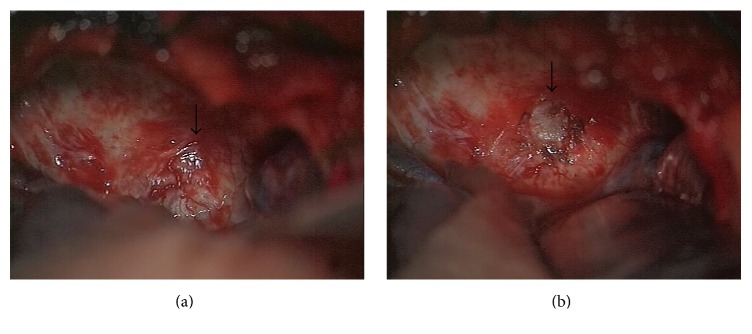
图5:在(a)中,箭头所指的是由肿瘤引起的海绵窦侧壁的膨出;在(b)中,箭头指向硬脑膜切开后肿瘤的外观。
一旦解剖完成,已经部分清空的肿瘤就被整体移除。取出后,动脉内膜有少量血流漏出;然而,在腔内应用明胶基质止血密封剂很容易达到止血的目的。
术后过程正常,术后较初几小时内,6 CN缺陷和感觉异常消失。组织学检查显示肿瘤为神经鞘瘤。术后5个月的MRI扫描(图6)显示肿瘤完全切除。
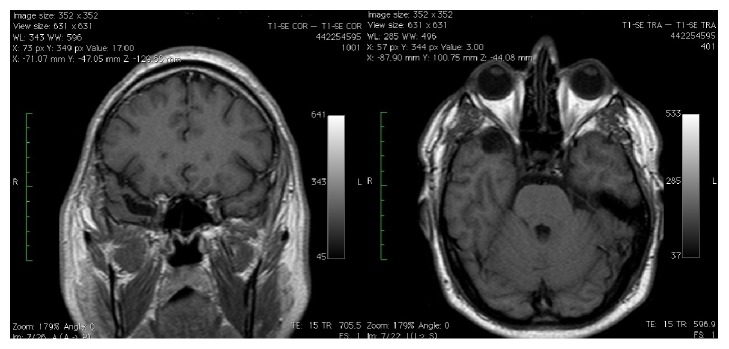
图6:术后5个月的核磁共振扫描显示肿瘤已完全切除。
病例讨论
手术的肿瘤是一个三叉神经鞘瘤(图7),尽管一个症状是6个CN的缺失。事实上,扫描显示肿瘤生长在硬脑膜和海绵窦内侧壁之间的空间,而海绵窦内侧壁是三叉神经分支的活动区域,而6个CN则位于静脉窦内。在文献中也有其他五节神经鞘瘤的病例,临床表现为六节神经鞘麻痹。
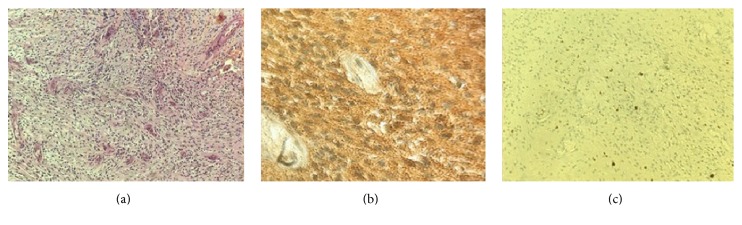
图7:(a)苏木精和伊红,20x:神经鞘瘤的经典组织病理学,由细胞核细长的梭形细胞组成的高细胞基质,(b)S100强阳性免疫染色,(c)Ki-67免疫染色显示的少见有丝分裂像。
从解剖学角度看,海绵窦的侧壁,更确切地说是副交感区,是由硬脑膜的两层褶皱组成:硬脑膜层和脑膜层。在这个区域,脑膜层代表海绵窦的外层,而内皮层是内层,因此包裹着海绵窦的三、四和五节。
肿瘤的精确定位通常是在外层硬脑膜和内膜之间的标称区域,这使得我们进行神经鞘瘤的手术,而不是通过帕金森三角进入海绵而是直接攻击它,打开它较突出的硬脑膜。这种手术选择,加上从内膜解剖肿瘤包膜的谨慎,使我们能够在保留在静脉窦外的同时切除肿瘤,从而避免了大量出血,而大量出血使得在该区域进行手术特别困难。通过这种方式,我们还成功地保存了各种脑神经,而不必一个接一个地暴露和隔离它们。颈内动脉主干没有暴露出来,只是通过内膜的脉动被感知。手术选择硬膜内入路,可以获得与硬膜外入路相同的手术结果。
复杂的三叉神经鞘瘤,出国治疗或有更高的生存机会
对于已经在国内手术过,再次复发的三叉神经鞘瘤患者,由于再次治疗难度更高、风险更大,对于有经济条件的患者,出国治疗或是更好的选择。
1、手术更有保障:西方发达国家,神经外科不有更长的历史,其神经外科“一刀切”的治疗方法已被基于病人和肿瘤特征的更个性化的治疗方案所取代。同样,“由一名外科医生管理”也让位给“由一个颅底外科手术团队管理”,以便在经颅和经鼻入路以及放射外科和显微外科战略方面提供较大限度的知识。
2、可以更快享受到新药、新疗法治疗:西方发达国家由于注重医疗,在医疗的研发上投入了多的经费,国际许多神经外科医院都有属于自己独自的研究室,其肿瘤方面的新药、新疗法是远远前沿于国内的。比如国际神经外科学院院长James T.Rutka教授所在的多伦多儿童医院,拥有数千人的研究团队,许多教授也有自己独自的实验室。像James T.Rutka教授的实验室已经在脑肿瘤生长和侵袭的机制方面颇有成就,在脑瘤的靶向治疗、纳米技术已取得了合适的成果。而出国治疗的患者,也可以享受所选择医院的新药、新疗法,甚至可以基本参加医院的临床试验。
好转神经症状、维持颅神经功能、控制肿块的影响是三叉神经鞘瘤治疗的主要目标。一个个性化的管理策略,一个专门的颅底团队,是重要的,也是病人实现这一目标的更佳机会。INC作为一个专注于神经外科领域的专家学术交流的医生集团,将为国内有需要的脑肿瘤患者(包括三叉神经鞘瘤、听神经瘤、脑膜瘤、垂体瘤、胶质瘤等)咨询具的国际水平神经外科医生团队为其手术,患者将得到更好的预后。
缩写:
ICA:颈内动脉
MRI:磁共振成像
CN:颅神经。
资料来源:Case Rep Surg.2016;2016:6458189.
Published online 2016 Oct 10.doi:10.1155/2016/6458189

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号