James T. Rutka(鲁特卡)教授曾担任世界神经外科学院院长,在儿童神经外科领域深耕三十余年,其研究团队在脑肿瘤分子分型、精准治疗、新药研发及微创手术等方面持续取得突破,为全球罹患疑难神经外科疾病的儿童带来了新的希望。他所发表的研究《Outcomes following management of relapsed pediatric posterior fossa ependymoma in the molecular era》(分子时代复发儿童后颅窝室管膜瘤治疗后的结局)简述如下。

研究目的
针对多次复发后颅窝室管膜瘤的儿童患者,其总体生存状况及相关预后因素目前尚未被充分阐明。本研究旨在分析与复发性儿童后颅窝室管膜瘤患者生存期相关的预后因素。
研究方法
研究检索了某机构的数据库,筛选出自2000年至2019年间初诊为后颅窝室管膜瘤的患儿病例。通过应用Kaplan-Meier生存分析法与Cox比例风险回归模型,评估了各类治疗因素与患者总生存期之间的关联性。
研究结果
共纳入60例患者进行分析;其中56例可获得分子亚型信息,在这56例中,49例(87.5%)为PF-A型,7例(12.5%)为PF-B型。29例患者(48%)出现了疾病复发,复发中位时间为首次肿瘤切除术后24个月。
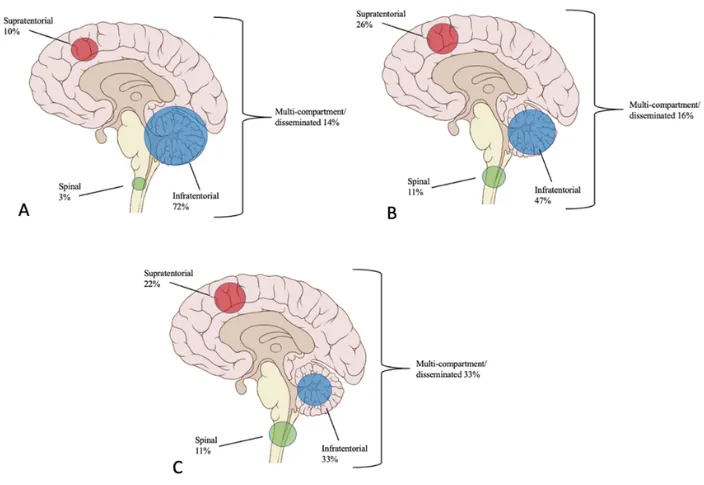
初次切除后复发位置解剖图。A、B、C组分别显示第一次复发、第二次复发和第三次复发室管膜瘤分布。
全部患者的生存期中位数为12.3年,而在首次复发确诊后,生存期中位数则为3.3年。在初次切除手术后,实现肿瘤大体全切与患者生存期的显著改善存在关联(风险比HR 0.373,95%置信区间CI 0.14–0.96)。
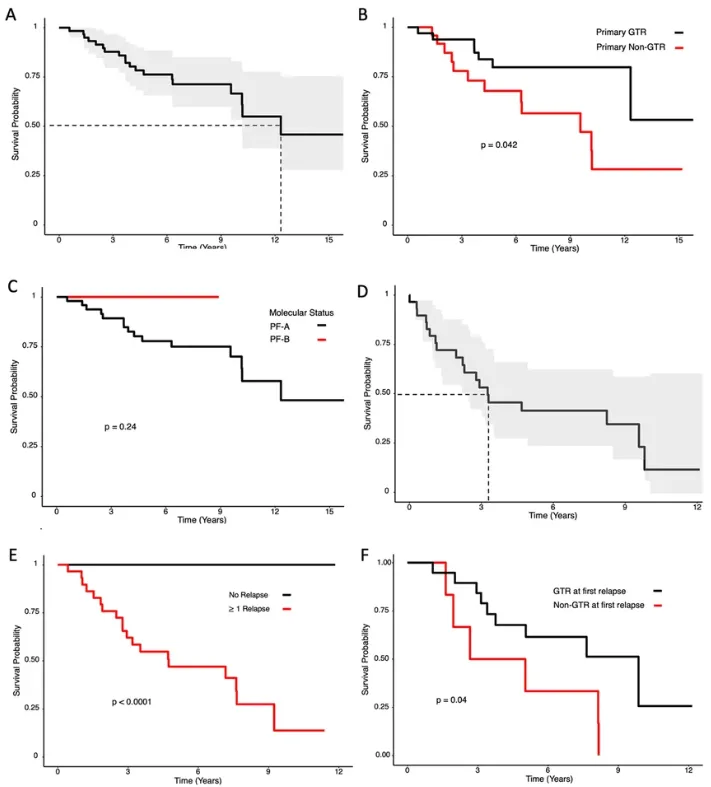
Kaplan-Meier曲线展示了原发后颅窝室管膜瘤切除术(A-C)和首次复发室管膜瘤切除术(D-F)的患者的总体生存情况。图A显示原发室管膜瘤切除术后的总体队列生存情况及其95%的置信区间(虚线表示50%的队列生存率)。图B和图C分别展示了接受完全切除术与未接受完全切除术的患者的原发室管膜瘤生存情况(p=0.042),以及不同分子亚组之间的比较(p=0.24)。图D显示了首次复发室管膜瘤诊断后的总体生存情况,图E则描绘了复发疾病患者与非复发疾病患者之间的生存轨迹(p<0.0001)。图F显示了接受GTR治疗的首次复发室管膜瘤患者与未接受GTR治疗者在复发时的总体生存情况对比(p=0.04)
疾病复发的发生与较差的生存预后显著相关(p < 0.0001)。在复发疾病确诊时,病灶出现播散是一个不良的预后因素(HR 11.0,95% CI 2.7–44);与之相对,若在首次复发时能实现肿瘤的大体全切,则与生存期的改善相关,HR值为0.215(95% CI: 0.048–0.96,p = 0.044)。
对于首次复发之后的阶段,尽管接受手术治疗相较于不手术展现出优势(HR 0.155,95% CI: 0.04–0.59),但大体全切这一手术切除程度对生存期的影响则不再具有统计学显著性。
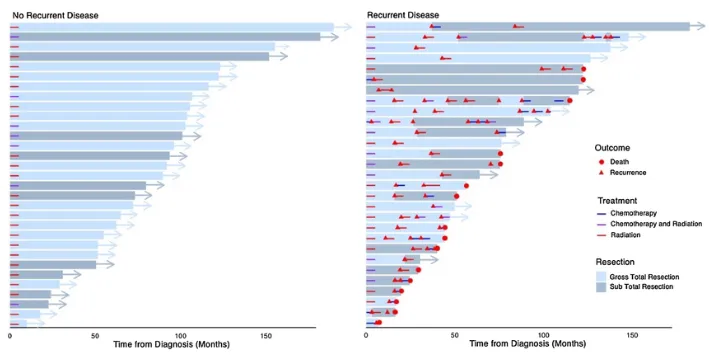
上图展示了在接受后颅窝室管膜瘤初步治疗后,无复发(左图)和有复发(右图)个体的生存轨迹。箭头表示审查时的生存情况,三角形表示复发事件,圆圈表示死亡情况。图中展示了采用放射治疗(红色)、化疗(蓝色)、联合化疗与放射治疗(紫色)以及手术等治疗方案的情况。
研究结论
疾病复发时是否伴有播散,以及首次复发时肿瘤的切除范围,是两项重要的预后影响因素。在多次复发的室管膜瘤患者群体中,接受手术治疗与不接受手术相比,与患者生存期的改善存在关联。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号