听神经瘤手术风险大吗?听神经瘤是小脑桥脑角(CPA)较常见的肿瘤,也称为前庭神经许旺细胞瘤,主要起源于前庭蜗神经,不到10%的肿瘤起源于耳蜗神经。听神经瘤占小脑脑桥角肿瘤的85–92%,占颅内神经许旺细胞肿瘤的93.1%,占颅内肿瘤的7.79–10.64%。随着肿瘤的生长,可压迫至脑桥外侧和小脑前缘,引起桥小脑角肿瘤综合征,包括听力改变、耳鸣、前庭功能障碍、头痛、小脑共济失调及面神经、三叉神经和后组颅神经功能障碍等。此外,它还会严重损害患者的生活质量,甚至危及患者的顺利。
近年来,随着显微外科技术、内窥镜技术、神经电生理监测技术和神经导航技术的发展,听神经瘤切除已无明显困难。手术的难点和挑战是如何在获得较大限度肿瘤切除的同时得到周围正常组织较大限度的保护,并长期保留面神经功能。听神经瘤手术风险除了常见的开颅手术风险脑积水、颅内感染外,患者较为关心的风险就是手术后是否会导致面瘫、失去听力等神经功能的损失。
INC国际神经外科医生集团听神经瘤案例交流
“手术要么不做,做就要做好,一开始手术尽量全切,而且不能面瘫”——曾出现4次右耳听力下降、饱受听神经瘤折磨的姜女士无论如何也无法接受自己再因为手术而面瘫,进而也坚定了这样的治疗思路。为此,她找了很多国外专家咨询,较后终于在INC德国巴特朗菲教授得到了满意的手术评估结果——可以全切肿瘤,暂时性面瘫的风险是7%,长期性面瘫的风险是1%,复发概率可能只有2-3%。于是姜女士赴德手术。
巴教授就像评估的那样,为她全切了肿瘤,还保住了面神经。她醒来的一句话就是:“太好了,我真的没有面瘫!”,术后2天她就转出了ICU回到普通病房,教授每天都会查房,还会耐心地解答问题,在医护人员的精心照料下,术后1周她就出院了。她还特意和我们提到,她的手术创口很小,就在耳后,所以不需要剃头!别人几乎看不出来自己做了开颅手术,就像没得过脑瘤一样。
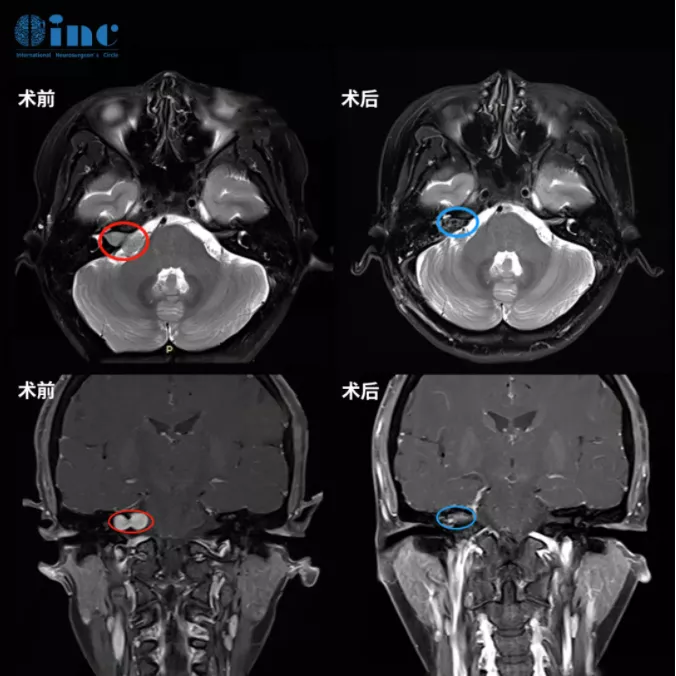
姜女士术前术后MRI图像对比
巴教授作为,擅长于此类复杂位置脑瘤手术,更加复杂的脑干、丘脑等位置的肿瘤教授都有着丰富的手术经验,能够为患者做到较大水平切除肿瘤,并且不造成新的神经损伤,所以对于听神经瘤的手术,教授更是得心应手。
听神经瘤避免术后并发症这些要点很重要
合适的手术入路:
小脑桥脑角是由小脑、脑桥、延髓和岩骨(内听道)组成的三角形空间区域,位于后颅窝前部两侧。三角区自上而下有三叉神经、前庭蜗神经、舌咽神经、迷走神经和副神经;从外向内依次为前庭蜗神经、迷路动脉、小脑前下动脉和展神经、面神经。听神经瘤位于这一空间,由于该区域较深,且具有许多重要结构,特别是与脑桥、小脑和后脑神经密切相关,这使得听神经瘤的治疗面临较大挑战,即切除全部肿瘤并保护神经功能。手术治疗主要包括三种手术入路:枕下乙状窦后入路(RSC)、颅中窝入路(MFC)、经迷路入路(TLC),其中RSC显示范围广,适用于各种大小的肿瘤,总切除率高。
术中神电生理监测:
术中神经电生理监测(IONM)设备及与之相关的技术兼具“监测”和“定位”多种颅神经等优势,在神经外科各种颅内占位性病变、血管性病变、功能神经外科等手术中发挥了重要作用,是在听神经瘤手术中对听神经、面神经的保护具有关键意义。
找到技术的主刀专家和经验成熟的手术团队:
鉴于听神经瘤位置的不同性,局部粘连重,手术难度大、风险高,这需要手术医生做到对血管、神经解剖知识的熟练掌握,需要手术团队甚至多学科协作制订周密的手术方案,手术时更考验的是主刀医生实打实的技术功力。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号