“技术难度极高”:为何成为难以攀登的“高峰”?
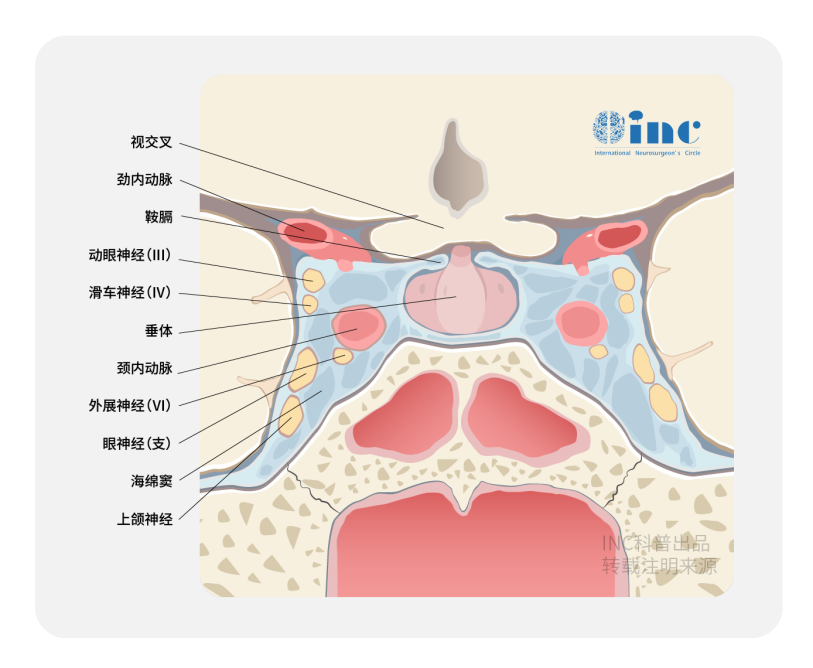
海绵窦是位于蝶鞍两侧硬脑膜两层间不规则的腔隙,左右各一。由于海绵窦内有许多包有内皮的纤维小梁,将其腔隙分隔成许多相互交通的小腔,使之状如海绵而得名。
海绵窦是鞍旁区域非常重要的结构。1980年以前,该区域几乎被视为“手术禁区”,手术伴有非常高的死亡率和致残率。海绵窦及其周围病变一直令人畏惧,可谓神经外科“技术难度极高”的手术之一。
该区域位置深,神经、血管交错,解剖高度复杂,涉及多个颅神经、重要脑动脉、巨大静脉丛和脑干。任何失误都可能造成失明等灾难性后果。
如何切除这巨大的肿瘤,且不伤害到周围密集的重要血管神经?INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich(福洛里希)教授曾分享过这样一则案例。
巨大垂体瘤术后放疗又生长,INC福教授内镜手术成功!
41岁女性,检查发现巨大无功能垂体腺瘤,在外院进行了显微镜下经蝶窦入路肿瘤切除手术,术后她接受了5040 Gy的分割放疗,以治疗右侧海绵窦内小残余肿瘤的进展。
完成放疗一年后,患者出现右侧动眼神经麻痹,MRI显示右侧海绵窦内肿瘤复发。
INC福教授采用经鼻经蝶窦入路进行内镜手术,然后通过移除海绵窦颈内动脉前段上的骨质进行外侧扩大术野。
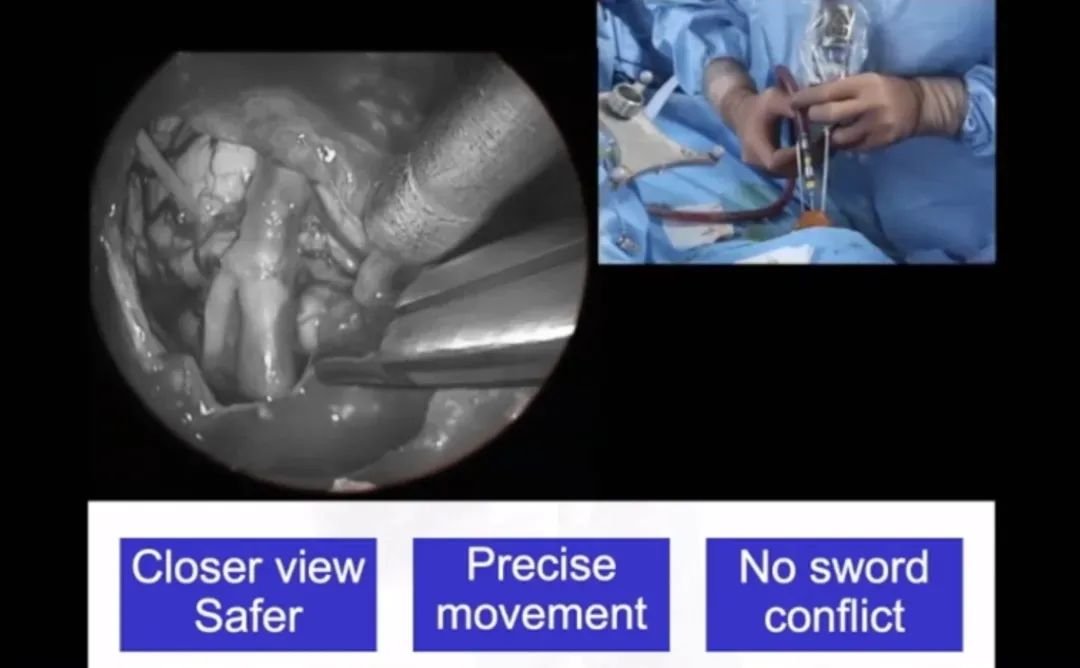
福教授内镜“筷子技术”操作示意
▼海绵窦通道的直接手术视图
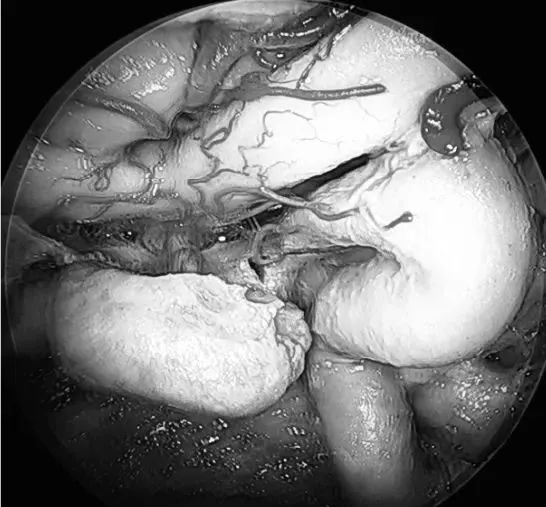
▼术前肿瘤持续生长进入海绵窦
▼内镜下经内侧三角入路
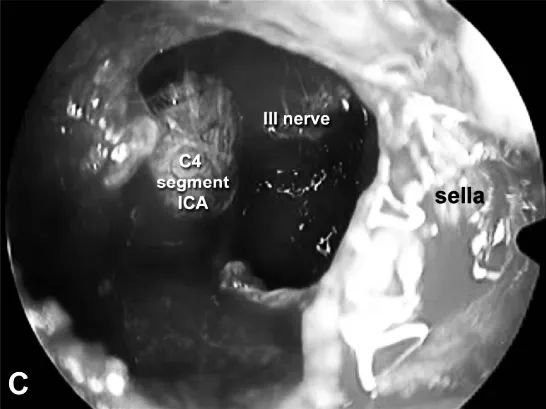
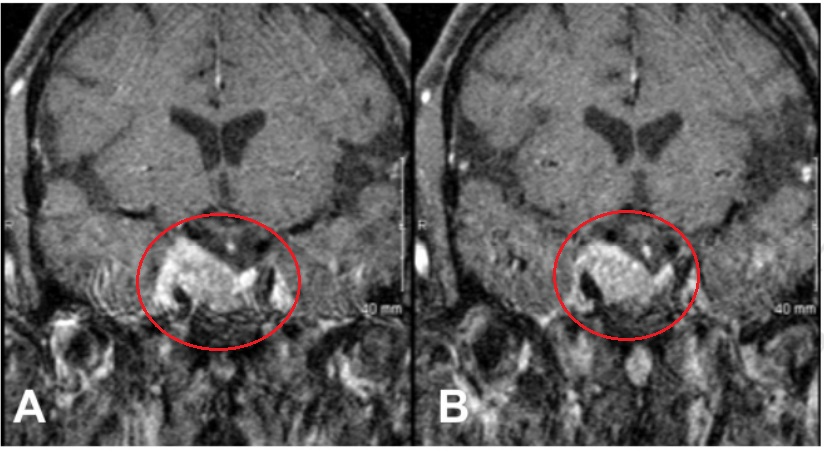
超声检查内眦动脉,暴露其内侧和鞍外侧的硬脑膜,以进入内侧通道。软性复发肿瘤被转移。海绵窦段颈内动脉可见,肿瘤骨质化。暴露海绵窦的内侧壁,镜下是完整的,与鞍区没有明显的联系,鞍区中线探查,未见肿瘤。动眼神经沿颈内动脉向后下走形可见。术后磁共振成像(MRI)证实肿瘤大体全切除。
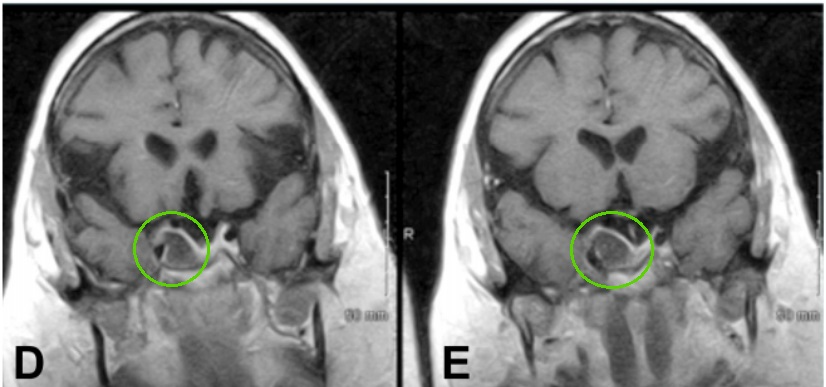
术后,动眼神经麻痹缓解,术后恢复顺利。病理证实为垂体腺瘤,突触素呈弥漫性阳性,黄体生成素免疫抑制弱,无恶性迹象。三年后,随访影像显示肿瘤未再生长。
▼术后MR患者动眼神经麻痹消退,影像学检查术后3年无复发。
手术难度大,可能面临哪些风险?
颅神经损伤
海绵窦区域紧邻多条颅神经(如动眼神经、滑车神经、外展神经和三叉神经眼支)。手术可能损伤这些神经,导致眼睑下垂、复视、面部麻木等症状。
颈内动脉损伤
海绵窦内穿行的颈内动脉可能被误伤,导致严重的大出血,甚至危及生命。
脑脊液漏
手术过程中破坏硬脑膜或颅底结构可能导致脑脊液漏,增加感染风险。
颅内感染
包括脑膜炎或脑脓肿,通常由术中感染或脑脊液漏引起。
血栓形成和肺栓塞
海绵窦手术可能导致静脉损伤,诱发海绵窦血栓形成,严重者可发生肺栓塞。
视力丧失或损害
由于手术牵拉或血供障碍,可能导致视神经损伤或视网膜缺血,造成视力下降或丧失。
脑缺血或梗死
术中血管处理不当可能影响脑部血液供应,导致局灶性神经功能缺失或梗死。
术后出血
手术区域血供丰富,术后可能发生颅内或局部出血,增加再手术风险。
眼球运动障碍
由于支配眼球运动的神经损伤,患者可能出现眼球固定、复视或斜视。
手术失败或肿瘤残留问题
如果手术未能完全切除病变(如肿瘤或血管畸形),可能需要再次手术或其他辅助治疗。
解剖结构复杂,这座“高峰”真的无人企及?
鞍旁区域是一个复杂的解剖学区域,位于蝶鞍侧方蝶鞍的双两侧;它包含相关的神经血管结构。在大多数医生看来,鞍旁区域包括蝶鞍周围的所有区域,被海绵窦环绕,位于蝶鞍、蝶窦和鞍上池结构的海绵窦侧方。
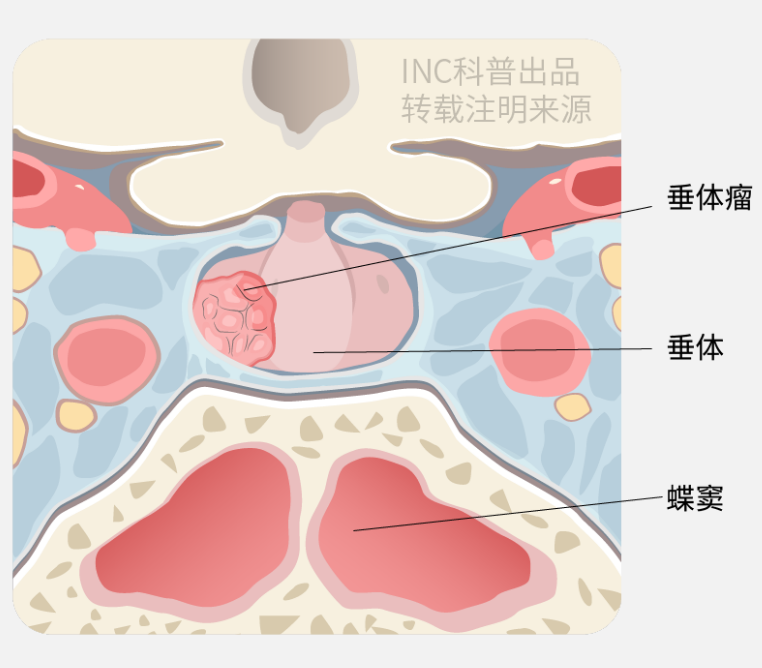
在鞍旁区域可发生多种不同组织学性质的肿瘤浸润或转移。垂体腺瘤是常见的鞍旁肿瘤,它们倾向于延伸到鞍旁区域。
由于其复杂的解剖位置及组织学异质性,鞍旁肿瘤的治疗具有一定的挑战性。手术治疗通常是第一步,因为它有利于病理分析和完全或部分性肿瘤切除。由于邻近关键结构,如血管、视觉通路和颅神经,手术具有极高难度。
曾一度或当今仍被许多人视为“无人之地”的海绵窦区,也是神经外科专家们前仆后继试图“到达”的。在颅底外科历史上那些闪着光辉的名字,如Parkinson、Dolenc、Kawase、Fukushima、Ramsay等教授,坚定地走在改进海绵窦区手术方法的道路上,使“禁区”海绵窦变得不那么可怕。
海绵窦——神经外科领域的“禁区”
早期:禁区观念的形成
• 19世纪末-20世纪初
解剖学研究逐渐明确了海绵窦周围结构的复杂性,包括颈内动脉、颅神经和静脉系统。由于解剖风险高、术中控制出血困难,早期外科医生基本回避对海绵窦区域的直接手术。
• 1920年代
美国神经外科奠基人Harvey Cushing认为海绵窦区域手术风险非常高。他总结了手术经验,并提出尽量避免在此区域操作。
中期:技术突破与探索
• 1960-1970年代
颅底外科的兴起和显微外科技术的进步为海绵窦手术奠定了基础。
• 1970年代初:
Yasargil 和他的团队发展了显微神经外科技术,显著提高了复杂颅内手术的安全性,但对海绵窦的直接干预仍然罕见。
• 1970年代后期:
巴西神经外科医生Erol Neurosurgeon提出了海绵窦区域解剖学分区的概念,为手术路径提供了理论支持。
现代:突破“禁区”
• 1980年代
Dolenc手术路径:Vinko Dolenc率先描述了经硬膜外入路对海绵窦区域的手术。他的发展性手术技术允许部分切除侵袭性病变(如海绵窦区脑膜瘤和动静脉瘘)。这一技术成为现代颅底外科的里程碑。
放射诊断与导航技术发展:CT和MRI的应用提高了术前病变定位的精准性。术中影像导航和显微镜进一步降低了手术风险。
• 1990-2000年代
颅底入路的多样化:多种颅底入路被开发(如经蝶窦入路、经颞下入路),结合显微外科技术和神经导航,成功应用于海绵窦内动脉瘤、脑膜瘤、海绵窦血栓的治疗。
血管内介入治疗的兴起:对复杂动脉瘤和动静脉畸形,血管内介入逐渐取代了部分高风险的开放手术。
近年来:微创和混合技术
• 2010年代至今
内镜技术:内镜辅助下的微创手术广泛应用于海绵窦区域病变,通过经鼻、经蝶窦等路径进入海绵窦,减少创伤。
混合手术策略:开放手术与血管内介入联合治疗成为主流,尤其适用于复杂动脉瘤或肿瘤。
神经导航与术中监测:高分辨率成像技术(如术中CT、MRI)和术中电生理监测显著提高了手术的安全性和效果。
从“禁区”到现代可控的手术领域,海绵窦手术的发展经历了漫长的探索和技术革新。Dolenc的显微外科路径和内镜技术是重要的历史突破,而现代的微创理念和血管内介入方法进一步推动了这一领域的进步。
INC旗下世界神经外科顾问团(WANG)的专家成员Dolenc教授、Kawase教授等,为海绵窦区的手术解剖及入路发展起着十分重要的作用,尤其是Dolenc教授提出的Dolenc入路,为手术切除海绵窦肿瘤提出了十分重要的手术方式(点击阅读:高难度中央颅底手术Dolenc入路创始人:Vinko Dolenc教授演讲 · 精彩分享),INC巴特朗菲教授更是在近30年内利用Dolenc手术入路成功治疗了许多海绵窦肿瘤患者。
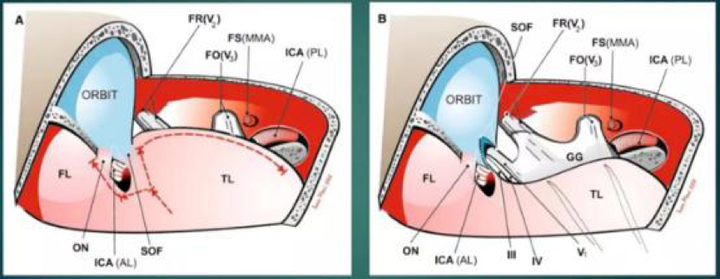
Dolenc入路图解

颅内海绵窦区手术大师 Vinko Dolenc教授
作为国际知名的神经外科专家,因提出处理海绵窦区域病变的“Dolenc入路”而闻名。曾多次来华参与学术交流,促进中外神经外科领域的合作与发展。Dolenc教授在海绵窦手术方面的创新性工作,使得这一复杂区域的手术变得更加可行。他提出的硬膜外前床突切除技术和对海绵窦外侧壁的处理方法,为神经外科手术开辟了新的路径。
作为INC国际神经外科医生集团的重要成员,Dolenc教授积极参与国际学术交流,分享其在海绵窦手术方面的丰富经验和技术创新。他的工作对全球神经外科领域产生了深远影响,特别是在处理复杂颅底病变方面,为众多患者带来了希望。
Dolenc教授通过其卓越的手术技术和对海绵窦区域的深入研究,与INC国际神经外科医生集团深入合作,进一步推动了国际神经外科技术的发展和进步。
显微镜+内镜——“双镜联合”手术大咖
INC福教授将神经内镜运用到海绵窦手术中,神经内镜辅助显微镜手术是神经外科手术的一种先进技术,它结合了传统显微镜手术和神经内镜技术的优点,主要有以下优势:
1)拓宽手术视野:神经内镜可以对手术视野进行拓展,使得术者能够探查到传统显微镜手术中难以直接可视化的区域,尤其是手术操作中的视觉死角,显著提升了手术视野的覆盖范围。
2)减少手术创伤:由于内镜具有较小的直径,它能够顺利通过自然解剖间隙进入手术区域,从而减少对于正常脑组织的牵拉和损伤。
3)实现诊断与治疗的同步化:神经内镜技术在手术操作中能够实时传输高分辨率的图像,有助于为术者更准确地诊断病变,并即时执行相应的治疗措施。
4)提高手术操作的精准度:神经内镜技术所提供的高清成像,使得术者能够精确辨识关键的神经与血管解剖结构,提升手术操作的精确性,从而有效降低手术并发症的风险。
5)增强手术安全性:神经内镜配备的先进照明系统能够提供均匀且充分的照明,确保手术视野的清晰度,有助于术者在手术过程中更精确地识别并规避关键的神经与血管结构,从而提升手术操作的安全性。
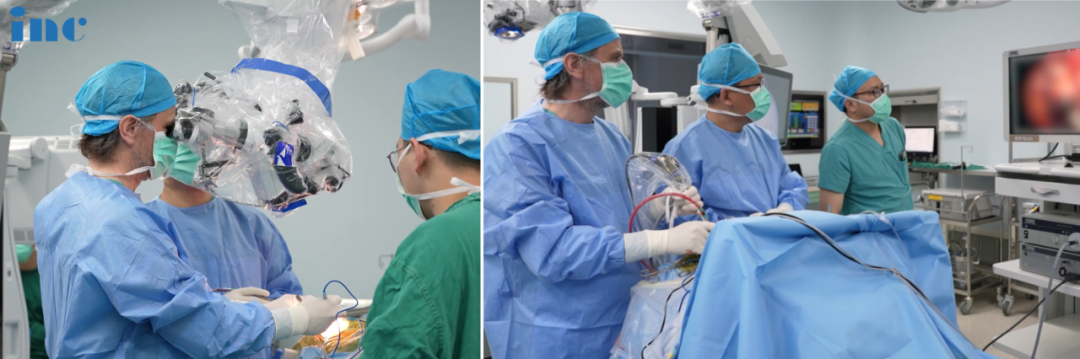
一台复杂脊索瘤手术中,Froelich教授同时使用了显微镜和内窥镜两种工具。
Sebastien Froelich教授是国际知名的神经外科内镜手术专家,他对于脊索瘤、脑膜瘤、垂体瘤、颅咽管瘤等都有大量的临床治疗经验,提出了克服脊索瘤的颅底基础方法、鼻内镜和下鼻甲联合皮瓣修复扩大鼻内入路后大面积颅底缺损的手术方法。


 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号