孕期严重恶心呕吐误判为"妊娠反应",叶女士最终确诊垂体瘤......
壮年高管刘先生持续头痛伴进行性视力模糊,确诊垂体瘤......
20岁少女容貌改变伴手足增大,根源竟是垂体瘤......
垂体作为颅脑内椭圆形小体,位于大脑底部蝶鞍内,重约0.5-0.6克。虽体积微小但功能强大,可分泌多种激素参与生命活动,被誉为人体"内分泌中枢"。其解剖位置特殊:前下面向蝶窦,前上毗邻视交叉,侧方紧贴海绵窦,并通过漏斗部(垂体柄)与下丘脑相连。
单次手术难以全切?看国际专家如何运用"双镜联合"技术——经鼻内镜与眉弓微创双路夹击,使大型垂体瘤无处遁形!
单次手术无法全切双路夹击实现肿瘤全切除
病例背景
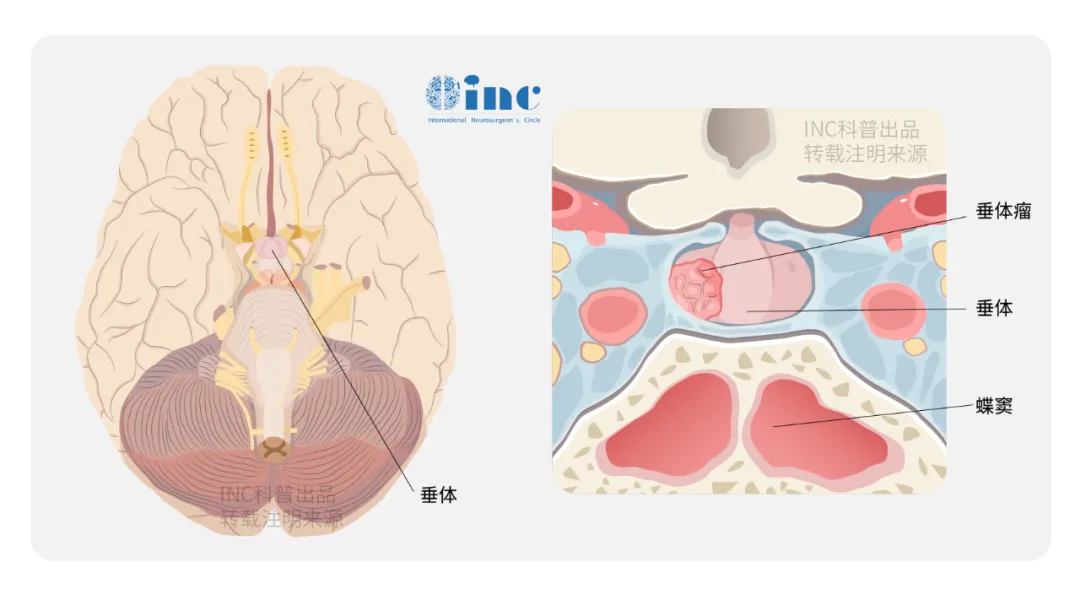
56岁患者Keith出现显著视力下降及视野缺损,伴垂体功能减退。影像学检查发现大型无功能性垂体瘤。
MRI显示右侧垂体区大型腺瘤,对比剂注射后呈强化表现。
术中操作
肿瘤向上延伸至脑中线区,并向右侧颞叶扩展,威胁周围脑组织及神经结构。经系统评估,施罗德教授制定两阶段手术方案:
第一阶段:经鼻内镜入路切除中线区肿瘤。术后恢复期患者视力障碍显著缓解,证实肿瘤对视路压迫解除,为二期手术奠定基础。
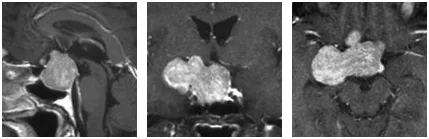
第二阶段:经右侧眉弓切口切除垂体区右侧肿瘤。术中协同应用显微镜(提供立体视野)与神经内镜(探查术野盲区),通过双镜联合技术减少脑组织牵拉,精准分离粘连瘤体。
内镜影像清晰显示:在吸引器与刮匙配合下,白色易碎的垂体瘤组织被逐步切除。
术后评估
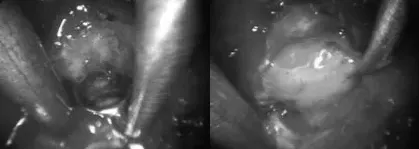
术后MRI证实肿瘤完全切除无残留。施罗德教授成功保护垂体柄完整性,并保全其周围正常垂体组织。
术后6个月随访显示:右侧眉弓瘢痕几乎不可见,美容效果极佳,患者满意度高。

巨大垂体瘤开颅与内镜入路如何抉择?
巨大垂体腺瘤(最大径≥4cm)需手术切除以解除视神经压迫、缓解占位效应及改善症状。手术可及性不足、病变侧方扩展及海绵窦侵犯,均使围手术期管理面临严峻挑战。
目前主要治疗手段为手术,目标在于最大化切除肿瘤、改善神经功能障碍并保留正常垂体功能。术前根据影像学特征及临床表现个体化选择入路,是成功切除的关键。可选方案包括经蝶入路、经颅入路及联合入路。
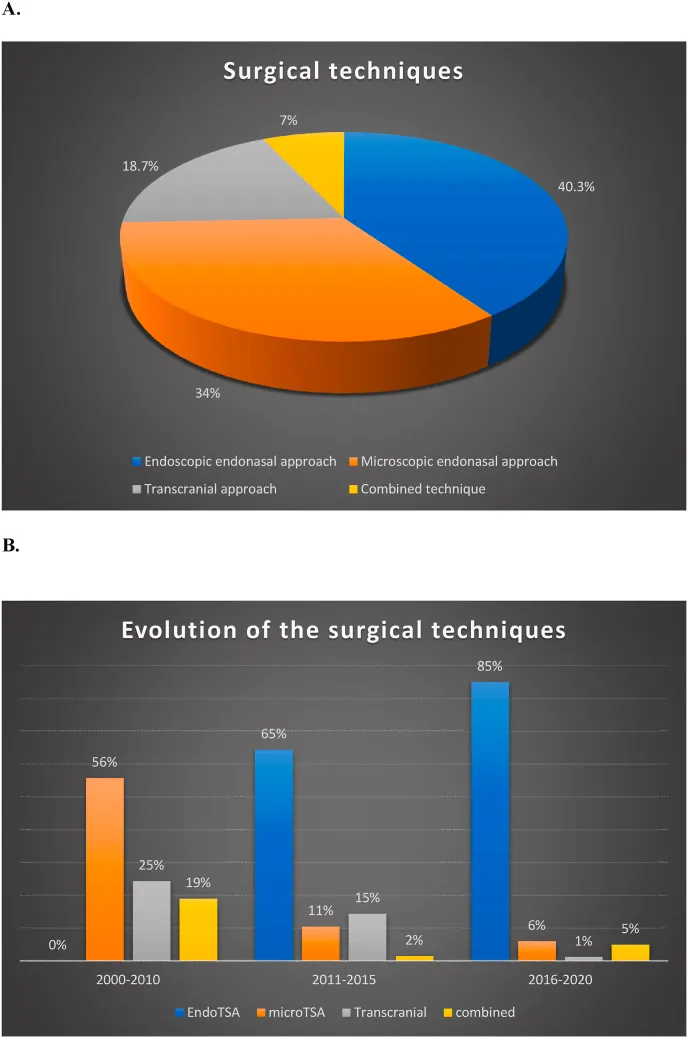
INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科学会联合会(WFNS)内镜委员会前主席Henry W.S. Schroeder(施罗德)教授,联合WFNS颅底委员会前主席Sebastien Froelich教授("福教授")等国际专家共同发表《Surgical management of giant pituitary neuroendocrine tumors: Meta-analysis and consensus statement on behalf of the EANS skull base section》。该研究分析不同手术技术应用比例:
内镜经鼻入路:40.3%
显微镜经鼻蝶入路:34%
经颅入路:18.7%
联合入路(鼻内+经颅):7%

巨大垂体瘤经颅手术适应症
随着内镜技术经验积累与器械改进,扩展内镜鼻内入路已广泛应用于垂体瘤治疗(包括累及第三脑室及额下区者),使经颅入路适用限于特定病例。但在部分精选病例中,经颅技术仍具价值,可单独或联合经蝶入路使用。
手术方案需灵活制定,综合考虑肿瘤形态、范围、侵袭性、质地及全切可能性。目前经颅入路适用于0.5-4%的垂体腺瘤病例,具体适应症包括:
肿瘤多腔室延伸侵犯蛛网膜下腔并包绕Willis环动脉
肿瘤包绕视神经或动眼神经池部
肿瘤侧向延伸至床突上颈内动脉区并侵犯颞窝
巨大额下延伸肿瘤
注:若肿瘤经动眼神经三角侧向延伸(常见扩展路径),经验丰富者可尝试内镜处理颈内动脉(ICA)旁病变。
联合入路应用策略
对特定病例可采用鼻内+经颅联合入路,优势互补。根据肿瘤质地建议:
鼻内入路处理主体瘤体
经颅入路切除内镜无法抵达的延伸部分
当肿瘤延伸至海绵窦内侧并侵入基底池包绕神经血管时,可选用经颅颅底入路(必要时经海绵窦),具体需根据肿瘤扩展范围调整。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号