眼球突出通常作为蝶骨嵴脑膜瘤患者的首发体征,视力恶化也是常见临床表现。对于蝶骨嵴脑膜瘤及其他颅底脑膜瘤患者,脑膜瘤相关眼球突出可能对容貌和功能造成显著影响。脑膜瘤占良性脑肿瘤的95%,其中15%-19%累及蝶骨大翼,此类肿瘤也称为"伴骨质侵犯的蝶骨嵴脑膜瘤"。
手术治疗策略演变
蝶骨嵴脑膜瘤的手术治疗策略经历重大演变。60多年前的首篇相关外科学论文建议"此类患者原则上不应手术,外科措施仅作为最终治疗手段",这种保守理念部分源于当时高达10%-15%的手术死亡率。虽然后续研究表明蝶骨嵴脑膜瘤切除术可实现较低致残率和死亡率,但在最佳手术入路、切除范围、眶周切开/剥离必要性、眶顶/眶壁重建需求以及硬脑膜修补术式选择等方面仍存在争议。目前仅有少数研究对术后眼球突出改善程度进行定量评估。随着技术进步,当前治疗目标为实现更彻底的肿瘤切除。
手术技术对眼球突出的改善效果及能否实现显著复位成为关注重点。
临床病例分析
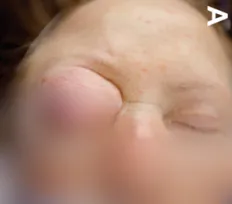
一名66岁女性患者因饮水困难及进行性神经功能恶化就诊,入院前数日内病情迅速加重。17年前,患者因右眼眼球突出于外院就诊,影像学检查诊断为蝶骨嵴外侧脑膜瘤;但因被告知病变无法手术,未接受治疗。此次就诊时,患者表现为重度眼球突出,眼球突出指数为2.41(图A)。术前照片显示右眼显著眼球突出。术前MRI和CT显示右侧巨大蝶骨嵴外侧脑膜瘤,伴有慢性钩回疝、脑干受压、中线移位1.4厘米及相关脑积水。术前右眼视力为20/400。患者还存在显著右侧偏瘫及嗜睡症状。
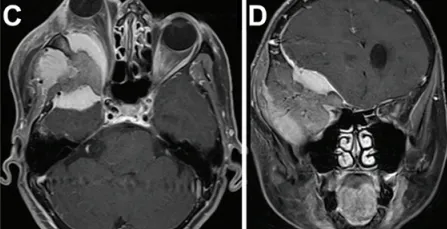
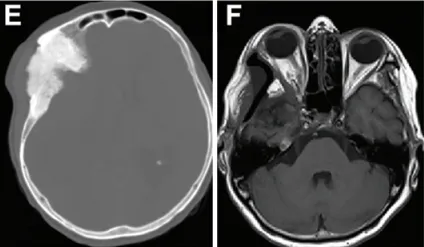
术前MRI(图C)显示显著眼球突出及视神经受压程度(眼球突出指数=2.41)。肿瘤在蝶骨眶区浸润的显著宽度(图D)。
患者接受右额颞开颅术,进行眶内减压及蝶骨嵴外侧脑膜瘤切除术(视频1)。手术使用切割钻在病变周边异常肿瘤骨与正常额颞骨交界处环行制备多个骨孔。随后使用脚板连接多个骨孔。继而重点处理并磨除异常增厚的肥厚性病变骨质。使用高速切割钻仔细磨除额部、颞部、眶部及蝶骨区受累骨质。同时通过磨钻去除颞窝内受累的异常肿瘤骨。随后切开硬脑膜,切除硬膜内肿瘤部分及附着硬膜。眶内肿瘤部分通过剥离顺利切除,并切除受累的眶骨膜。最后,采用异体真皮补片覆盖因肿瘤切除造成的硬脑膜大面积缺损区域。
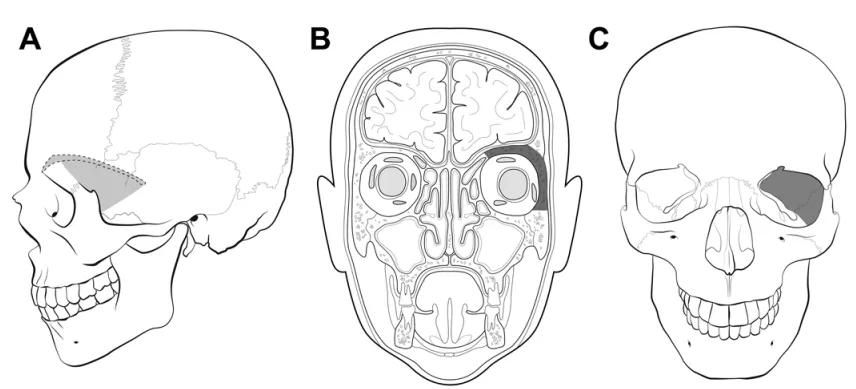
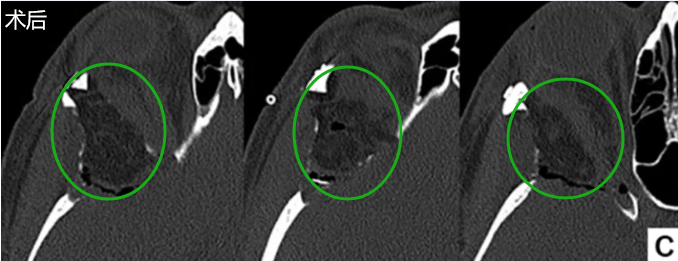
阴影区域标示了从外侧观(a)、冠状位内侧观(b)和冠状位外侧观(c)所见需切除的骨质范围。阴影部分包括眶外侧壁、眶上壁、视神经管及前床突。保留了眶缘。
术前轴位计算机断层扫描显示反应性骨质增生及肿瘤累及骨骼的范围(图E)。术后MRI(图F)显示眼球突出显著改善(眼球突出指数=1.11)。
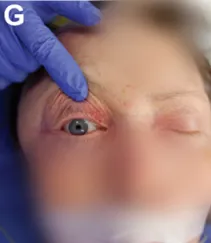
术后照片显示右眼眼球突出良好复位(图G)。
案例来源:突眼查出蝶眶脑膜瘤,眉弓入路成功手术

眉弓入路手术技术应用
近年,INC国际脑膜瘤手术专家、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(福教授)多次来华开展颅底解剖学、神经内镜在颅底手术中的应用进展、颅颈交界区肿瘤手术方法等学术沙龙与讲座,并参加神经外科学术会议分享前沿研究成果。
一名38岁女性患者因眼球轻微突出,初步怀疑蝶眶脑膜瘤。医生建议定期观察,但一年后肿瘤体积明显增大,患者出现眶周疼痛加剧和眼球突出症状加重。
随后患者接受福教授主刀的眉弓切口手术及新月形眶缘颅骨切开术,最终实现全切,术后过程平稳,无并发症。术后第6天拆线,患者临床状况良好,疤痕几乎不可见,并且眼球突出有所消退。
点击查看案例详情:突眼只知道甲亢?蝶眶脑膜瘤继发眼球突出,手术后症状立即好转
结合眉部切口和新月形眶缘颅骨切开术,是对处理蝶骨嵴、前颅窝、中颅窝以及眼眶病变的经眶入路的简单、安全、有效改良。该技术融合传统内镜经眶入路和现代锁孔手术的优点。目前该技术不要求具备特定眼科手术技能,且可同时兼容显微镜和内镜使用,提高手术自由度和操作灵活性。
治疗效果与长期随访
对脑膜瘤相关眼球突出实施积极切除术可显著改善眼球突出症状:当肿瘤侵犯眶周组织时,实现最佳复位效果的关键显微外科技术在于仔细剥离受累眶骨膜与深层眶内脂肪及眼外肌。研究发现眼球突出复位需要时间(数月),因术后即刻的改善程度更接近术前水平。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号