鞍区是什么?常见鞍区肿瘤有哪些?
鞍区,蝶鞍区是指颅中窝中央部的蝶鞍及其周围的区域,前界为前床突外侧缘和前交叉勾的前缘,后界为后床突和鞍背,两侧为颈动脉沟,面积约为5.5c㎡。
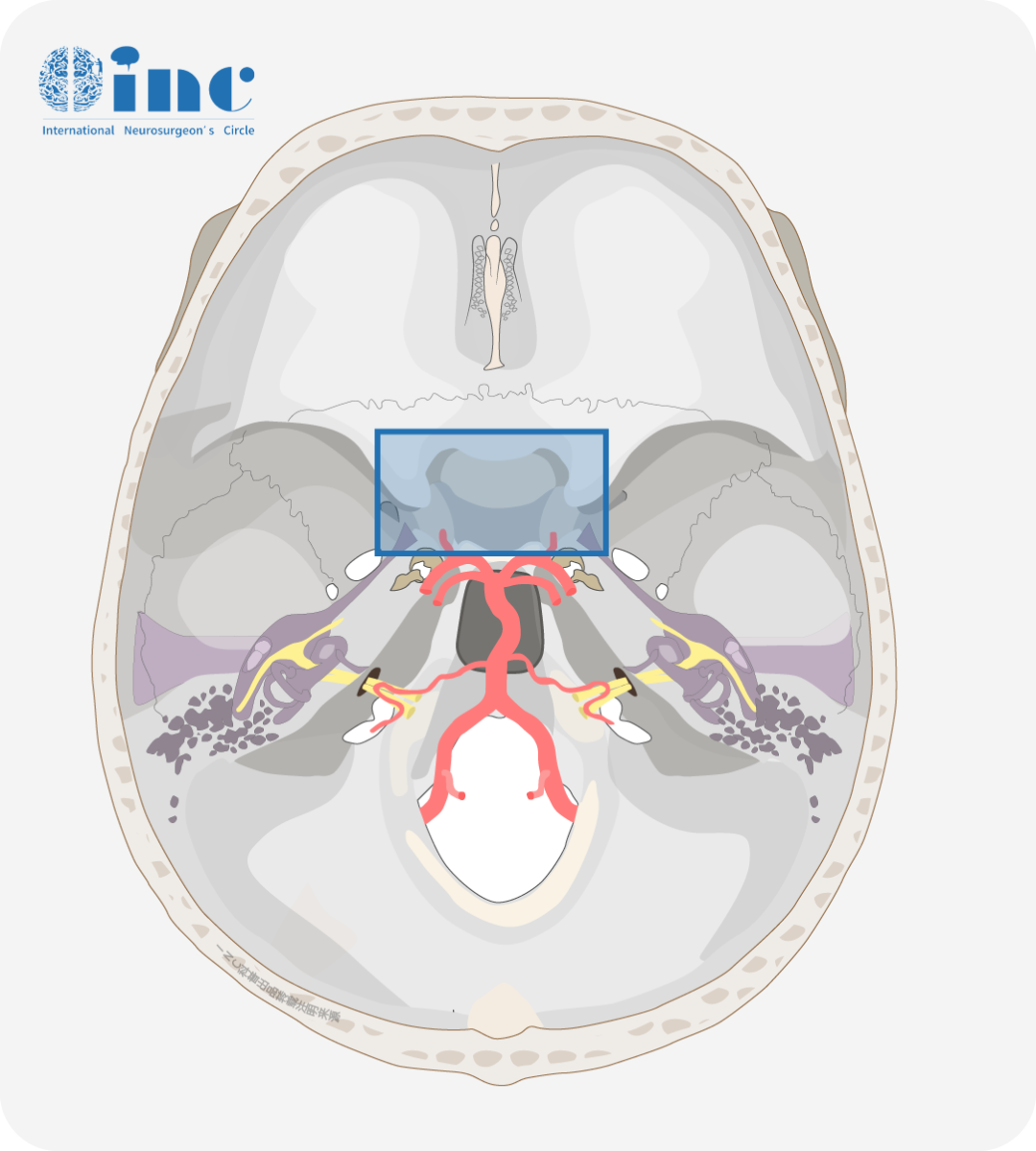
图示蓝色框内即为鞍区
鞍区的主要结构有蝶鞍、蝶窦、垂体、视神经、视交叉、下丘脑、海绵窦,颈内动脉、大脑前动脉等重要结构,解剖范围仅约3CM、结构多、毗邻关系复杂,是疾病的多发部位。
鞍区是众多关乎生命结构的汇集地,如 Willis 环、海绵窦、垂体、下丘脑、多组颅神经等......
鞍区肿瘤由于病变位置深在、毗邻结构复杂,历来是神经外科治疗的难点。鞍区常见肿瘤包括:垂体腺瘤、颅咽管瘤、脑膜瘤、脊索瘤、拉克氏囊肿等。
尽较大限度地切除肿瘤,尽较大限度地保留功能,是全部鞍区肿瘤手术始终要追求的目标。
不同类型鞍区肿瘤该如何治疗?国际颅底手术教授实例交流

垂体瘤
垂体瘤从鞍内起源,但是如果肿瘤较大向颅内突破了鞍隔孔,向颅内广泛地发展,包绕了颅内的血管,特别是大脑中动脉、大脑前动脉、大脑后动脉及其一些重要的细小分支血管,这些血管被包绕。
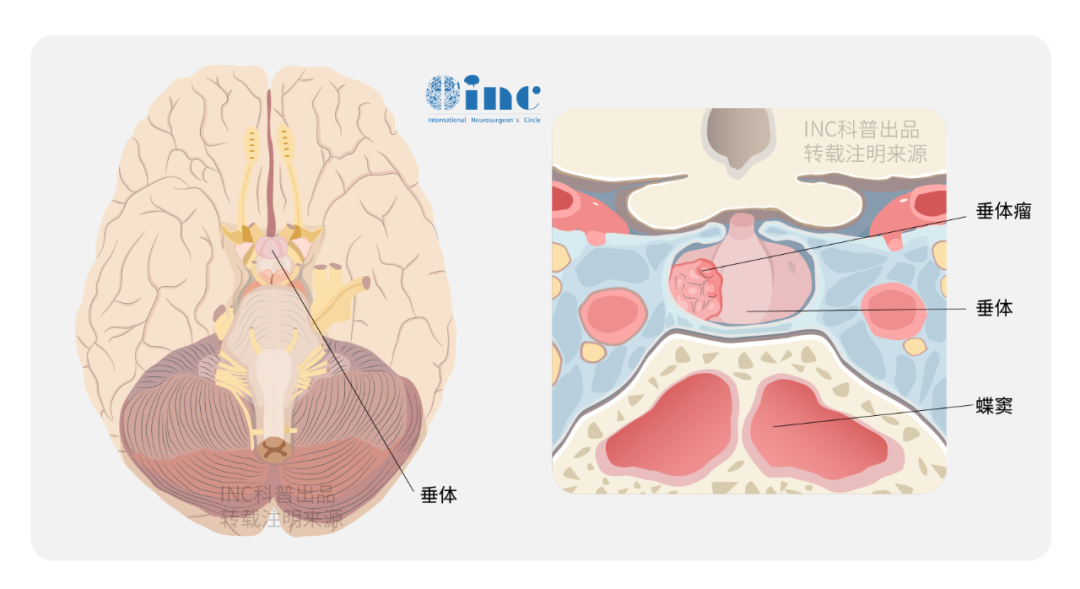
尽管是良性肿瘤,切除即可,但很多垂体瘤的生长具有侵袭性。一旦出现垂体瘤侵袭到“血管神经聚集之地”海绵窦,对于患者和医者来说都可能面临“灾难性”的后果:不是肿瘤残留复发,就是颈内动脉破损出现致命后果。加之肿瘤复发或接受放疗后肿瘤粘连加重、血管壁受损变薄,瘤内通常有多个纤维分隔,全切肿瘤相当困难。而内镜技术近年来的进展为海绵窦肿瘤治疗提供了很好的方法,也有了很大进步。
01、41岁女性较大垂体瘤:手术+放疗后生长到海绵窦,还能不开颅顺利手术吗?
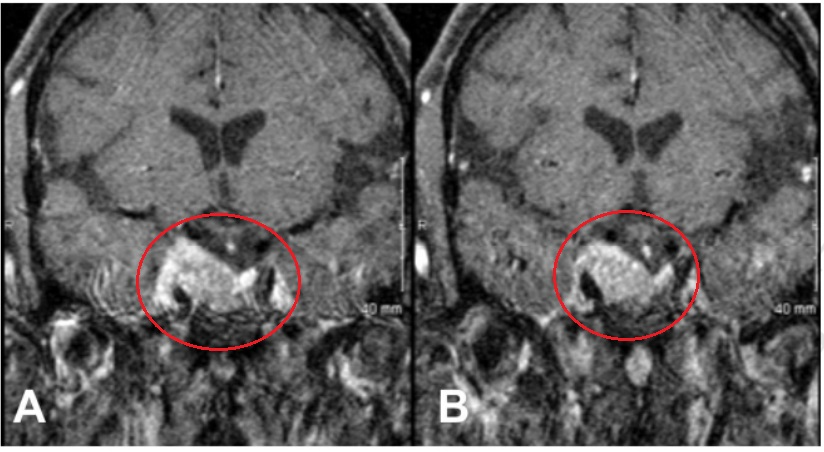
41岁女性,检查发现较大无功能垂体腺瘤,在外院进行了显微镜下经蝶窦入路肿瘤切除手术,术后她接受了5040 Gy的分割放疗,以治疗右侧海绵窦内小残余肿瘤的进展。完成放疗一年后,患者出现右侧动眼神经麻痹,MRI显示右侧海绵窦内肿瘤复发进展。
▼术前肿瘤持续生长进入海绵窦
手术采用标准经鼻经蝶窦入路内镜手术,然后通过移除海绵窦颈内动脉前段上的骨质进行外侧扩大术野。
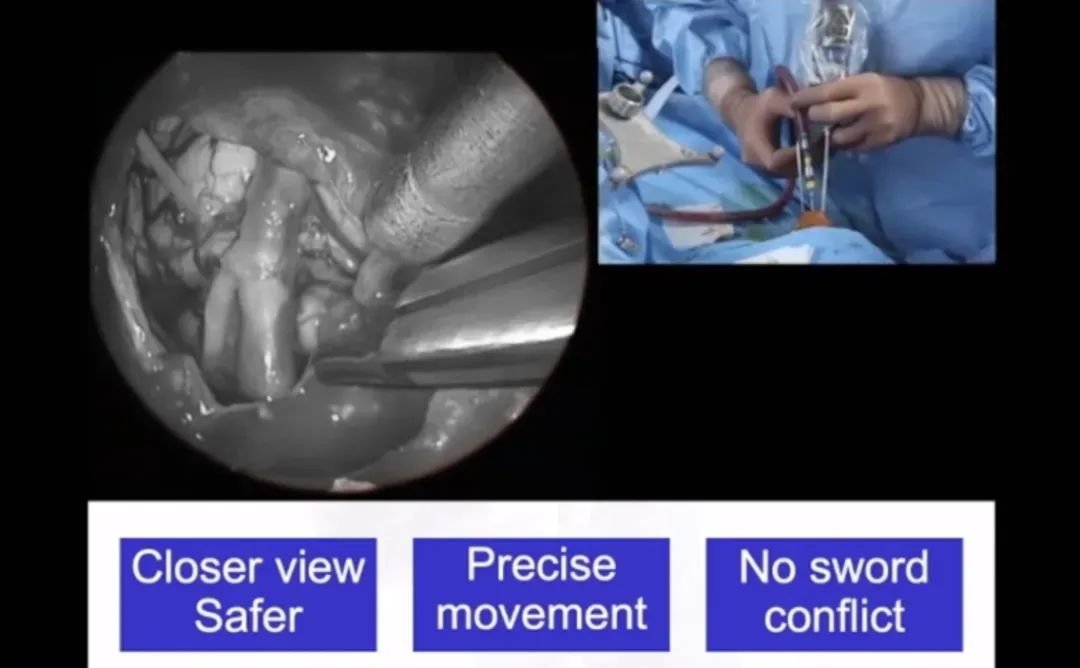
福教授内镜筷子技术操作示意
▼内镜下经内侧三角入路
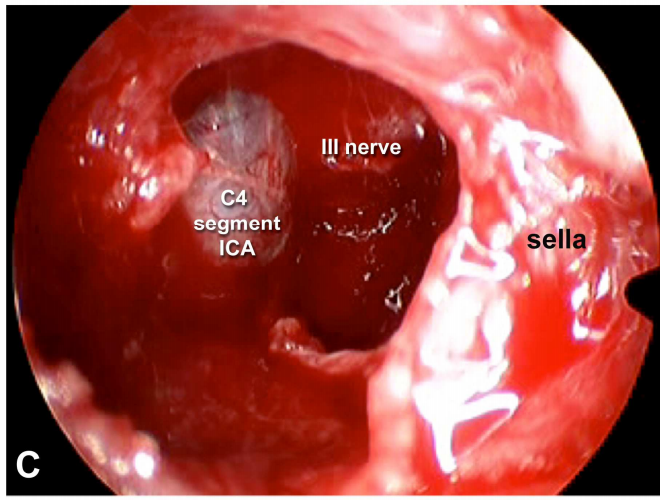
▼D 术后MR患者动眼神经麻痹消退,影像学检查至少3年没有复发进展。
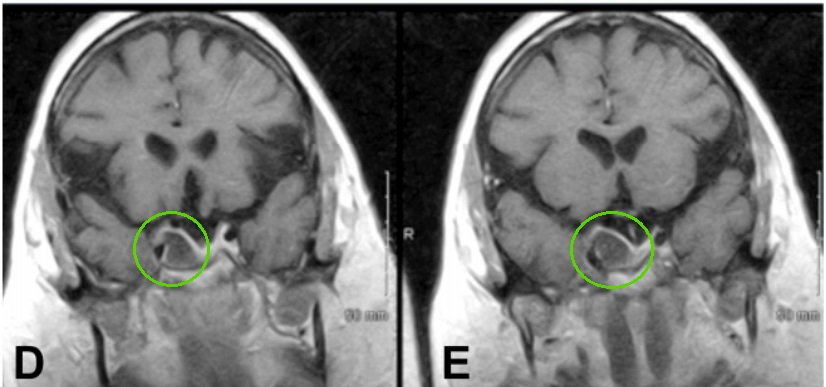
术后,动眼神经麻痹缓解,术后恢复顺利,患者继续使用术前相同的药物(包括左甲状腺素和低剂量氢化可的松)。病理证实为垂体腺瘤,突触素呈弥漫性阳性,黄体生成素免疫控制弱,无恶性迹象。三年后,随访影像显示肿瘤未再生长。
点击查看案例详情:垂体瘤手术+放疗后仍继续生长侵袭海绵窦,INC福教授不开颅手术后3年没有复发!
02、37岁-法国女性蝶鞍中央垂体瘤:“筷子手术”内镜单鼻孔入路顺利全切
一名37岁的法国女性被发现有位于蝶鞍中央的9mm垂体瘤后,同样选择的也是神经内镜经鼻单鼻孔切除术,医生采用的是当前热门神经内镜“筷子手法”使肿瘤得以完整切除,后学进行了相关内分泌治疗,手术后3年垂体瘤没有复发的迹象,无其他并发症。
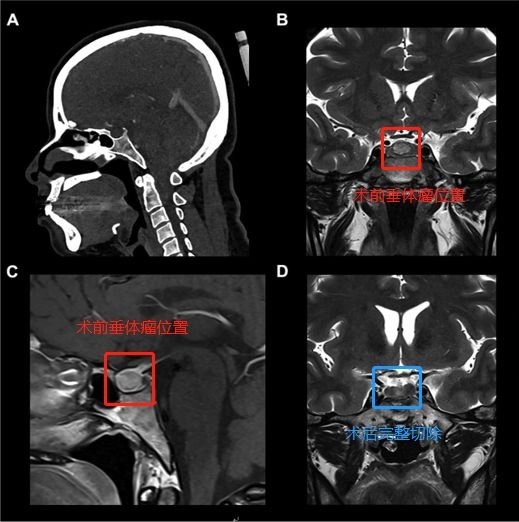
术前(红色区域):A、C图位于蝶鞍中央的9mm垂体微腺瘤。B图表示计算机断层扫描仪显示了蝶窦的鞍周型气管化。
手术过程:使用筷子手法进行广泛的蝶窦切开术,从手术区域清除血液并解剖假包膜平面,进而完整地切除肿瘤(不分块切除,防止肿瘤残留)
术后(蓝色区域):D图显示垂体瘤被肉眼下完整切除,且完成内分泌治疗。
点击查看案例详情:国际提出者“筷子技术”神经内镜手术教授福洛里希脊索瘤/垂体瘤全切除案例
03、16岁女孩视力下降闭经-竟是较大垂体瘤!两次手术后仍复发该如何治疗?
16岁女孩右眼视力越发严重,眼科检查右眼视力只有0.1且出现了头痛、月经不调等问题。咨询到神经外科后,经过核磁共振检查后疑似垂体泌乳素瘤(图1)!
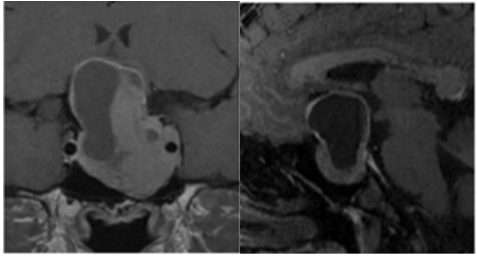
图1:初始病灶
药物治疗失败后进行了手术治疗,并行了内镜下鼻内窥镜切除术,手术切除部分肿瘤,大脑组织压迫得以缓解,部分视力得到好转。
8年后,出现渐进性视力丧失、上睑下垂,且突发脑出血住院,检查发现肿瘤复发,再次进行了手术。然而这次手术还是出现残留。
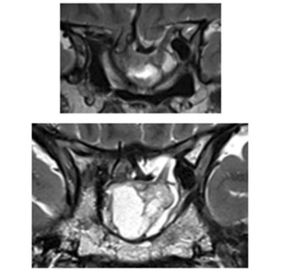
图:影像显示一开始肿瘤切除8年后复发,并伴有脑出血和鞍底下陷
4个月后,患者因视力持续受损而转至神经外科。MRI显示肿瘤残余,继发性空蝶鞍综合征伴有鞍区前交通动脉复合体的下移位(图2)。继发性空蝶鞍综合征伴是因鞍隔缺损或垂体萎缩,蛛网膜下腔在脑脊液压力冲击下突入鞍内,致蝶鞍扩大,垂体受压而产生的一系列临床表现,如蝶鞍扩大,视力减退、视野缺损等表现。
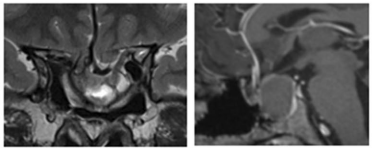
图2:术前MRI显示二次手术后肿瘤残余、患者出现继发性空蝶鞍综合征的影像学特征
INC福教授根据患者往期治疗病史制定了如下手术策略:“一步是经鼻内镜入路行视交叉“固定”术。二步需切除肿瘤,并重建鞍底。
手术过程:由于视神经脑池段和视神经管段间明显粘粘扭结,所以先行经鼻内镜视交叉分离和固定保护(图3)。视神经管近端磨除骨质,然后切除残余肿瘤。使用人工硬脑膜关颅,水密缝合,防治脑脊液漏。通过横膈膜观察视蛛网膜池的视神经,并使用腹部脂肪向鞍内填充,使用鼻中隔骨和钛网重建鞍底。
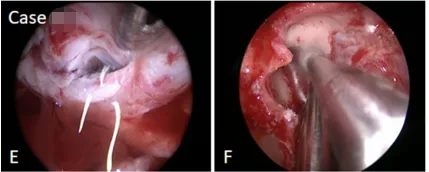
图3:(e, f, g, h)显示前交通动脉复合体的鞍内疝(e),右侧视神经管钻孔骨质磨除(f),硬膜外剥离鞍内肿瘤(g),然后硬膜内切除肿瘤(h)。
术后1年:MRI显示肿瘤全切、脂肪填充空蝶鞍(图4)。术后左侧视野好转,视力稳定在0.3.右侧视力从0.03好转到1.0、如正常视力。
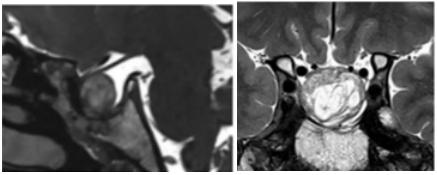
图4:术后一年MRI
点击查看案例详情:侵袭性、耐药性较大垂体瘤术后8年复发、面临失明,还能再次手术并好转视力吗?
鞍区脑膜瘤
鞍区脑膜瘤,又称鞍结节脑膜瘤、鞍上脑膜瘤,是指起源于鞍结节、鞍隔、前床突或蝶骨平台等区域的脑膜瘤,因上述颅底解剖结构集中在3cm范围内,所以临床上常将上述部位脑膜瘤统称为鞍结节脑膜瘤。文献报道10-90%的鞍区脑膜瘤累及视神经管。大型鞍区脑膜瘤会累及垂体柄、垂体、颈内动脉系统。
鞍区脑膜瘤症状
Chiasmal综合征:原发性视神经萎缩,中心视力减退视野缺损;
视力损害不对称,一侧较重;
其他症状:头痛、癫痫、垂体功能减退等。
鞍区脑膜瘤治疗策略上,临床有症状者均应考虑手术治疗,手术目的是为了较大顺利切除肿瘤。针对鞍区脑膜瘤手术方式,已经提出多种入路,包括额下、翼点和眶额入路等,目的是尽可能肿瘤全切除(gross total resection,GTR),并保留患者的神经功能。近年来,鼻内镜技术拓宽前颅底视野,已经成功切除鞍区脑膜瘤。并逐步发展双镜联合解决复杂的鞍区脑膜瘤,扩大了视野解决视野死角及肿瘤基底切除问题。
01、86岁女性—视神经管脑膜瘤视力下降甚至失明,如何全切、保视力?
86岁的法国女士Irene(艾琳)早在2006年,就因右侧海绵窦区脑膜瘤进行了一次开颅手术。所以当时隔多年后出现视力严重下降的情况,她也并没有以为是年事已高所致,而是警觉来到医院进行核磁检查,而此次就医检查发现左侧视力出现进行性下降,检查视力结果为左侧视力4.6(右侧5.0),左侧视神经管内侧病变均匀增强。检查报告还显示翼点空化是由颞肌萎缩引起的。果不其然,艾琳的视力严重恶化是由于视神经管脑膜瘤导致的。
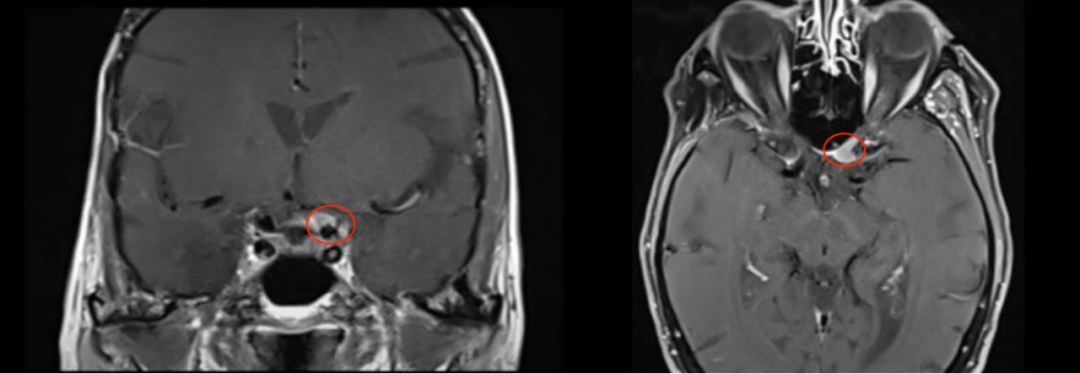
术前MRI
所幸艾琳寻求得到INC国际神经外科顾问团成员、国际神经外科联合会(WFNS)颅底手术委员会前主席法国INC福教授的手术,然后在福教授显微镜+内镜联合手术使用对侧额下入路顺利切除视神经管脑膜瘤、术后艾琳的视力也得到了较大的好转。

术前术后影像对比
点击查看案例详情:视力下降险失明竟患上视神经管脑膜瘤,INC法国Froelich教授如何全切、保视力?
02、52岁女性—较大蝶窦-海绵窦脑膜瘤,Ki67指数高、半年内快速生长
52岁女性Aude出现三叉神经痛和面部感觉麻木。MRI显示海绵窦区脑膜瘤,向颞窝延伸浸润,进入蝶腭窝和蝶窦。6个月内肿瘤明显生长,手术切除肿瘤是当务之急!
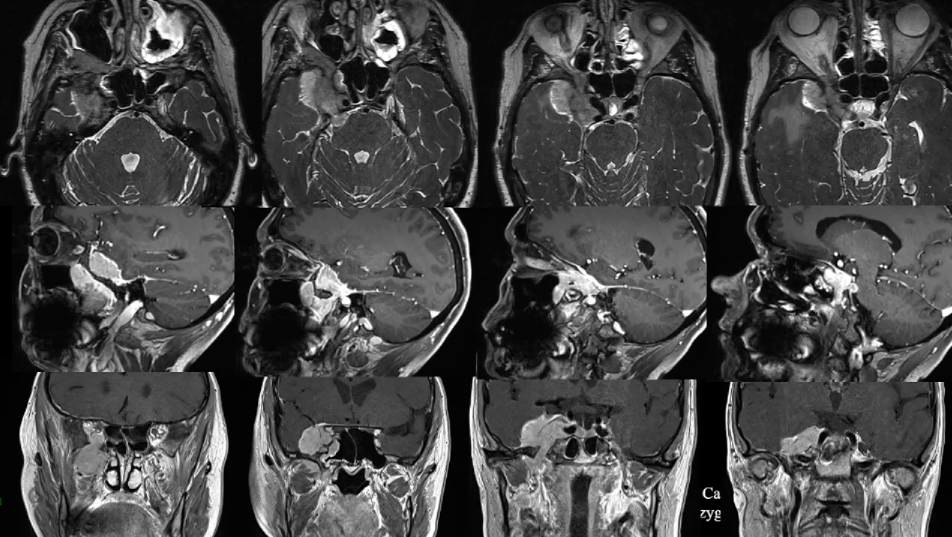
手术前影像
福洛里希教授治疗策略:
1.首前沿行手术切除海绵窦外肿瘤,将颅外蝶窦、蝶腭窝肿瘤全切,减小肿瘤负荷,进行肿瘤控制
2.海绵窦内肿瘤和神经、血管生长密切,如要进行手术切除 ,对颅神经损伤明显,可造成面瘫、眼睑闭合不全等并发症风险大,故建议海绵窦内肿瘤进行放疗控制。
3.为了为Aude制定较为周全的手术方案,福教授经过缜密的考量,决定为她开展神外内镜+显微镜“双镜联合”手术治疗。
完成肿瘤切除后,闭合蝶窦。术后恢复好,无新发神经功能障碍,V2-视神经功能没有恶化。术后组织病理学为I级脑膜瘤,Ki-67指数为10%。结合患者术前肿瘤生长迅速,患者在术后3个月接受了放射外科手术。患者在放射外科手术后16个月没有进展迹象。
点击查看案例详情:Ki67指数高、半年内快速生长,较大蝶窦-海绵窦脑膜瘤国际教授福教授治疗案例
颅咽管瘤
颅咽管瘤起源于Rathke 囊或颅咽管残存的胚胎上皮细胞,是WHOⅠ级良性肿瘤,毗邻下丘脑、视神经、垂体柄等重要结构,侵入视神经会导致失明,侵入垂体和下丘脑会造成生长激素分泌障碍、身体和智力发育迟缓、尿崩症、精神人格障碍等。在手术治疗中,由于瘤腔小、术野受限,肿瘤难全切、创伤大、并发症发生率高,残余肿瘤易复发。
颅咽管瘤治疗策略上,临床有症状者均应考虑手术治疗,手术目的是为了较大顺利切除肿瘤,但颅咽管瘤治疗管理是一个多学科合作的工作。
01、35岁男性-视盲、认知下降竟是较大颅咽管瘤,INC福教授全切术后即明显好转
35岁男性突然走路重心不稳、步态紊乱,甚至好几次无故摔倒。除此以外,威尔还出现了记忆力错乱、注意力无法集中等症状,调整过后依旧没有好转,甚至还出现了视野缺损、视力下降等症状。就医检查,医生告知患者全垂体功能减退伴轻度高泌乳素血症,MRI影像提示颅咽管瘤。
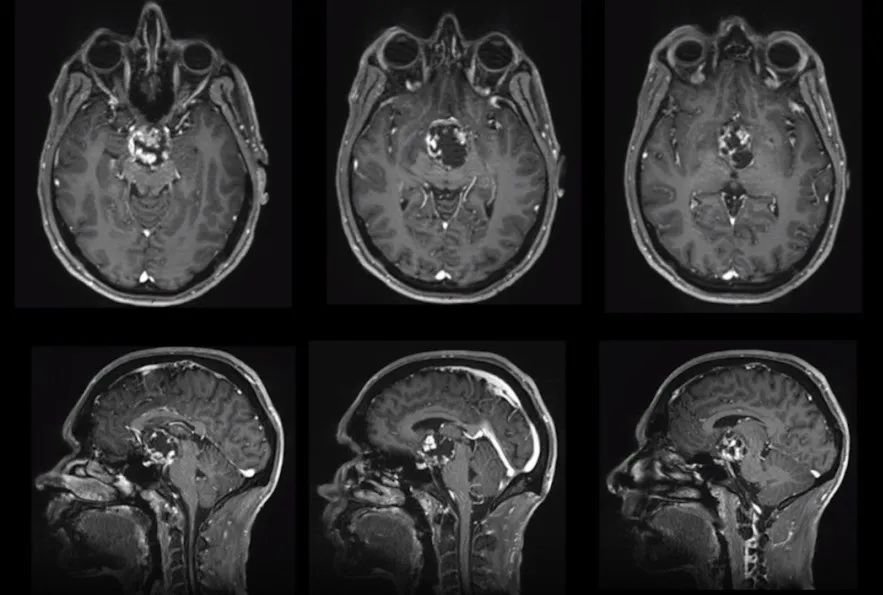
此时颅咽管瘤已经发展并压迫三脑室和视神经通路,医生告知他手术难度很大,需谨慎手术。多方查询下选择了国际颅底手术教授——INC法国福教授。
手术体位
位置:仰卧;头部延伸;旋转80°;顶点向下

手术过程:
一阶段,通过经神经内镜经鼻入路进行视交叉和神经减压,从而为后续治疗做准备。然而随着肿瘤的加速生长,新的视觉缺陷出现和对下丘脑和三脑室的压迫影响,需要再次手术切除。二阶段,经后岩骨入路(或称后迷路经天幕入路)可以很好地暴露肿瘤和周围解剖结构(三脑室的底部和壁,分支血管,视神经等)。
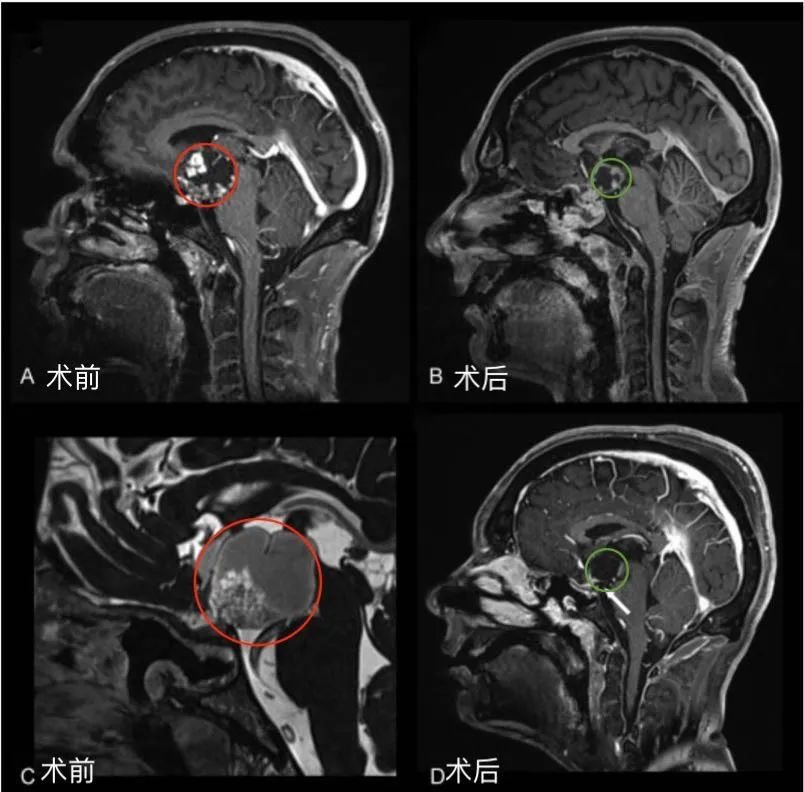
图1 后视交叉性较大颅咽管瘤患者肿瘤术前(A,C)和术后(B, D)矢状位增强MR对比,显示肿瘤全切。
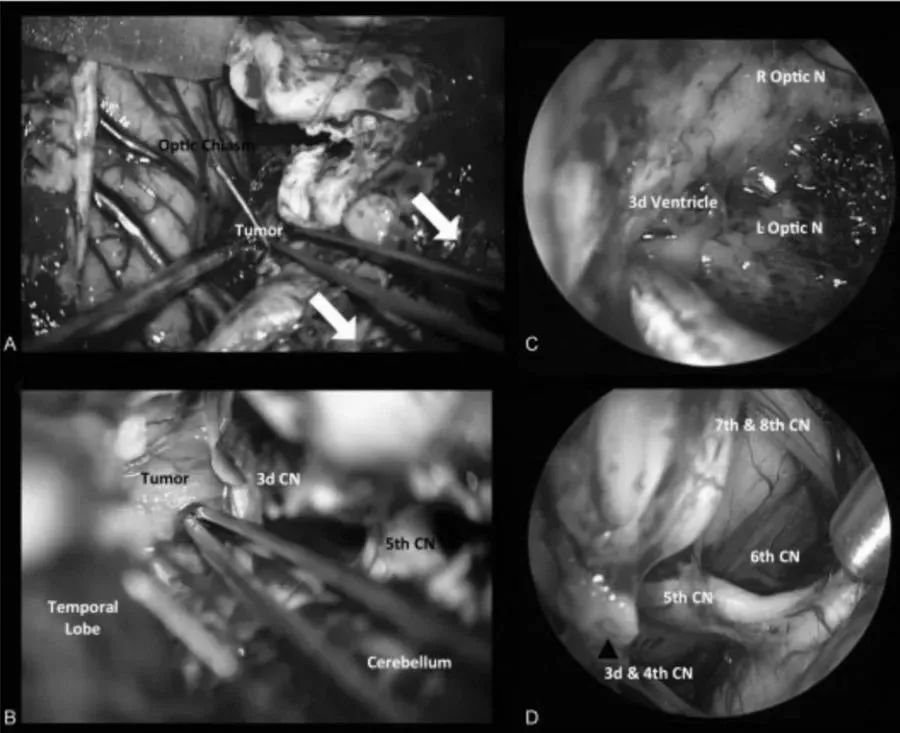
图2 术中图像: (A)在经后岩骨入路时,横窦-乙状窦连接处的后部移位,为颞叶与后颅窝之间的手术通道(白色箭头)。(B)脚间池蛛网膜的初步解剖分离,肿瘤的暴露。内窥镜辅助可以对手术床进行详细检查(C),以便更好地了解周围的神经血管解剖结构(D)。CN,颅神经;L视神经N,左视神经;R视神经N,右视神经。
术后情况:术后视力、视野恢复正常,没有颅神经麻痹症状,认知功能好转,垂体功能恢复正常。
点击查看案例详情:35岁男性视盲、认知下降竟是较大颅咽管瘤,INC福教授全切术后即明显好转
疑难颅底肿瘤患者如何请国际教授评估病情?
近年来,INC福洛里希教授多次来华学术交流及示范教学手术,成功拯救数名疑难脊索瘤患者,2024年7月,这位国际颅底手术教授即将再次来华学术交流,国内疑难神经外科疾病患者追求更佳手术预后,也可联系咨询这位国际颅底手术教授福教授中国示范教学手术机会——可拨打4000290925。


 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号