有一种谈话,是我做了这么多年神经外科最不愿意开口、但又最无法回避的——
患者家属拿着影像片子坐在我对面,眼神里有一种很复杂的东西:一半是期待,一半是惧怕。他们已经在网上搜了很多,知道"脑干手术"四个字意味着什么,但还是要亲口从医生这里听到答案。
"这个手术,风险大吗?"
我停顿一下,然后说:"大。"
我不会用"手术有一定风险"这种话糊弄人。脑干手术的风险,是真实存在的、需要被正视的,不是一句"我们会尽力"就能打发过去的。
但"风险大"不等于"不能做",不等于"做了就没好下场"。这两件事,我接下来想说清楚。
一、脑干是什么地方?为什么让神经外科医生敬畏?
脑干的体积,大约相当于一根成年人的大拇指。
就这么大的一块结构,里面密集排布着调控呼吸、心跳、血压、意识、吞咽、眼球运动的神经核团,以及连接大脑与脊髓的几乎所有上行和下行传导束。你可以把它理解成一块电路板,但所有最关键的主线路都从这里过,而且密度高到几乎没有空隙。
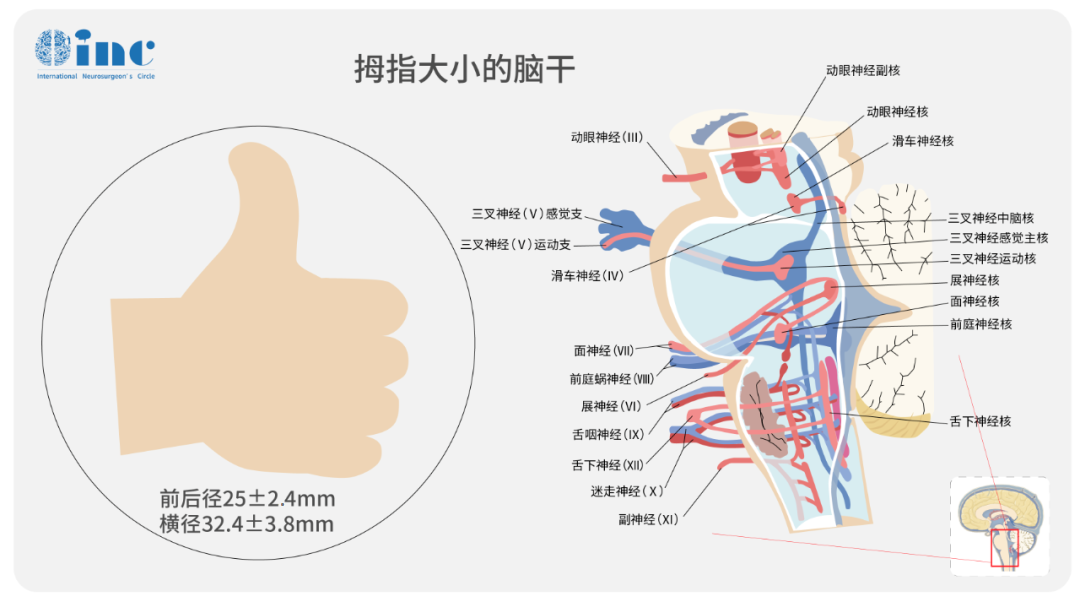
在这里做手术,手术刀的误差以毫米计,甚至以零点几毫米计。
偏差一毫米,可能什么都没有;再偏一毫米,可能就是呼吸骤停、吞咽麻痹、半身不遂。
这不是夸张,这是脑干解剖结构决定的物理现实。
二、数字面前,先把话说实
脑干手术的风险,有真实的数据可以参照。
根据2024年发布的《中国脑干肿瘤外科诊疗共识》,延髓(脑干最下段,也是最危险的区域)的手术死亡率,已经从早年的约30%下降到当前的8%至12%。这个进步是真实的,背后是几十年显微外科技术和神经电生理监测的积累。
但与此同时,该共识也明确指出:脑干手术的术后并发症发生率仍然高达40%至50%。
具体来说:
- 呼吸功能障碍:12%至20%
- 后组颅神经损伤(影响吞咽、声音、咳嗽反射):25%至30%
- 脊髓缺血损伤:5%至8%
- 当肿瘤包绕椎动脉时,血管损伤风险约为18%
这些数字,我不会藏着掖着。
有些医生不愿意把这些数字直接告诉家属,怕吓到他们,怕他们不同意手术。但我认为,一个没有充分了解风险的"同意",不是真正的知情同意。家属有权利知道,他们正在替亲人做的,是一个多么艰难的决定。
三、那些数字背后——风险从哪里来?
知道了数字,还要知道风险从哪里来。这不是在吓人,而是理解了来源,才能理解为什么"找什么样的医生"会有这么大的差异。
第一重风险:肿瘤和周围结构的关系
脑干肿瘤大多数不是孤立存在的,它与脑干内部的神经核团、传导束,以及外部的基底动脉、椎动脉等大血管,往往是"你中有我、我中有你"的混杂状态。
有的肿瘤边界相对清晰,和正常脑干组织之间存在一个可以分离的界面——这种情况,有经验的外科医生可以沿界面精细操作,实现相对安全的切除。
有的肿瘤是弥漫性浸润生长的,和正常组织没有明确分界,强行追求全切就是在正常脑干组织里"掘地三尺"——这种情况,任何医生都不能承诺全切,保住功能才是第一优先级。
肿瘤的类型、生长方式、与关键结构的位置关系,在手术前必须弄清楚,这是制定手术方案的起点。
第二重风险:手术入路的选择
脑干的位置很深,被小脑、大脑、颅底骨性结构层层遮挡。要到达脑干病变,外科医生需要选择一个"进去的路"——也就是手术入路。
不同位置的脑干病变,对应着完全不同的手术入路:后正中入路、经小脑延髓裂入路、远外侧入路、乙状窦后入路……每一种入路都有它的适应场景,也有它特定的风险结构。选错了入路,不只是绕了远路,可能是把患者推向了不必要的风险。
我见过一些病例,手术本身没有出太大的问题,但入路选择欠佳,术后患者出现了本可避免的颅神经损伤。这是专业判断层面的失误,不是运气问题。
第三重风险:术中"意外"的处置能力
脑干手术的术中,意外随时可能发生。显微镜下突然出现的渗血、对某一神经结构的无意触碰、电生理监测波形的突然变化——每一个异常信号,都需要在几秒钟内作出正确判断和响应。
这种能力,不是靠书本学来的。它是几百台、几千台手术沉淀下来的手感、判断力和临场反应。
这也是为什么,在脑干手术这个领域,手术量(外科医生做过多少台同类手术)是一个真实影响预后的因素。不是说经验越多越万能,而是在极限情境下,那几秒钟的判断,需要足够深厚的积累来支撑,这是天赋。
四、技术进步如何真实地降低了风险
我想花一点篇幅讲讲技术,因为这些东西直接决定了"现代的脑干手术"和"二十年前的脑干手术"之间的差距。
神经电生理监测
术中持续监测脑干听觉诱发电位(BAEP)、躯体感觉诱发电位(SSEP)、运动诱发电位(MEP)——这些监测手段相当于在手术中给关键神经结构装了一套实时预警系统。一旦某条传导束受到牵拉或损伤,波形会在症状出现之前就发出变化,外科医生有机会在造成不可逆损伤之前调整操作。
有数据显示,电生理监测的引入,使脑干手术中关键结构损伤率从约**20%降至5%**左右。这不是小数字,这是真实减少了多少患者的术后功能损伤。
三维影像与手术规划
CTA/MRA血管三维重建,让外科医生在手术前就能清楚地看到肿瘤和周围血管的空间关系。神经导航系统,让医生在术中的每一步都知道自己"在哪里",离关键结构还有多远。
这些工具不能替代外科医生的判断,但它们把"盲目"变成了"有据可依",把风险压进了一个相对可控的范围。
显微外科技术本身
现代脑干手术使用的显微器械,精细度已经达到0.3毫米量级。双极电凝的功率可以精确控制,确保止血时不对周边组织产生不必要的热损伤。超声吸引器可以在不牵拉的情况下把肿瘤组织一点点吸除。
这些工具加在一起,让"在拇指大小的空间里精确操作"这件事,从理论上的可能变成了临床上的现实。
五、风险评估的另一面:不手术,又如何?
讲了这么多手术的风险,有必要说另一面:不手术,代价是什么?
脑干肿瘤不会因为我们选择等待而停止生长。
大多数脑干肿瘤如果任其发展,会逐渐压迫脑干内的生命中枢,出现进行性的呼吸困难、吞咽障碍、四肢瘫痪,最终脑积水、脑疝。这个过程可能是几个月,可能是一两年,但方向是确定的。
我见过一些患者,因为惧怕手术风险,选择了观察等待,再回来的时候肿瘤已经翻了一倍,原本有手术窗口的机会,已经关上了。
手术的风险是概率,是"可能发生";不手术的风险,在很多情况下是方向,是"大概率会到达的终点"。
这两种风险,不是同一个量级的东西。
当然,不是所有脑干肿瘤都必须手术。弥漫性内生型脑桥胶质瘤(DIPG)目前手术无法改善预后,治疗重心在放疗和靶向治疗;部分偶然发现的小病灶,可以先随访观察;海绵状血管瘤的手术时机,要结合出血次数和出血位置综合判断。
手术与否,不是一个非此即彼的答案,而是需要建立在充分评估基础上的个体化决策。
六、和家属谈完风险之后
每次谈完手术风险,我都会等一下,让家属消化刚才听到的那些数字和信息。
然后我会问他们:"还有什么问题想问?"
很多时候,他们沉默一会儿,然后问的第一个问题不是"成功率多少",而是:"医生,如果是您的家人,您会怎么做?"
这个问题很难回答,因为每个患者的情况不同,没有一个答案适用于所有人。但我理解这个问题背后的真实含义:他们不只是在问数据,他们在问一个人的判断,一个站在医学和人情交界处的医生的判断。
我通常会说:"我会找一个做过足够多这类手术、对这个区域有充分认识的团队,把所有的影像资料全部拿给他们看,听完他们的分析,再做决定。"
这不是在回避问题,这是我能给出的最诚实的答案。
脑干手术,我们在和极限较劲。但"极限"不是终点,它是下一步努力的起点。
写在最后
脑干手术的风险,我从不轻描淡写。
但我也见过太多在"手术风险太大"的判断下被放弃了的患者,后来经过充分评估、找到合适的团队,手术做了,恢复了,重新过回了正常的生活。
风险是真实的,但风险是可以被管理、被压缩、被某种程度上驯服的。
前提是:你要站在正确的地方,找到正确的人,在正确的时间做出决定。
这三件事,每一件都值得认真对待。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号