岛叶胶质瘤手术发展:岛叶皮层较早由德国神经学家J.C.Reil在1809年命名,是神经胶质肿瘤的常见位置。岛叶内胶质瘤由于岛叶皮层复杂的形状和组织、岛叶的功能意义以及与大脑内动脉、大脑中动脉和豆状纹状体血管的密切关系,一直以来都是治疗的难题。考虑到这些重要因素,在当今时代之前,岛叶神经胶质瘤被认为过于危险,不适合手术治疗,术后发病率高得令人无法接受。
然而,在过去的20年里,大规模的分子特征研究,加上对外科手术在新诊断和复发性胶质瘤中的作用的更多方位的理解,已经说明了较大切除范围(EOR)对提高整体和复发率的重要性。因此,神经外科医生为位于岛叶皮质内的低级别和高级别胶质瘤开发治疗模式。虽然关于正常岛叶的功能仍有许多未知,但我们知道切除该区域的胶质瘤可以以较低的发病率完成。通过仔细的研究,采用解剖解剖、结构和功能成像分析、语言、运动和认知图谱,以及对患者预后和长期发病率进行细致的前瞻性和回顾性评估,降低围手术期发病率的努力得以实现。在这篇文章中,INC旗下组织国际神经外科顾问团成员、美国神经外科学会主席Mitchel Berger教授等多方位回顾已发表的文献,为岛叶内低级别和高级别胶质瘤患者梳理了手术治疗的发展史及手术的重要意义。

总结来说,岛叶胶质瘤的治疗是具有挑战性的,原因如下:
1.岛叶在外侧裂深部,不在大脑表面;
2.覆盖岛叶的大脑皮质多为重要的功能区;
3.外侧裂区包含重要的引流静脉。
这些因素都增加岛叶胶质瘤的手术难度,然而,岛叶胶质瘤的生存期与切除程度密切相关。因此,如何在确定顺利的前提下尽可能全切肿瘤,确是的难题。
一、岛叶的解剖和功能
神经解剖学
岛叶由额叶、颞叶及顶叶皮质覆盖,皮质下有较外囊、屏状核、豆状核、外囊及内囊等结构;大量的神经网络连接优势半球与非优势半球岛叶,表明岛叶执行感觉、运动和认知等重要功能。岛叶皮质接受颈内动脉和大脑中动脉分支的丰富血供。功能MRI的研究显示,岛叶具有整合感觉输入纤维的作用,额枕下束与钩束均穿过岛叶的皮质下区。术中语言功能区的脑电描记在优势半球岛叶胶质瘤手术中有重要的指导作用。
岛叶呈上宽下窄倒三角形,平均大小5.2cm×2.9cm,表面有呈扇形分布的沟,上环岛沟位于额顶盖下方,下环岛沟位于颞盖下方,前环岛沟位于眶额盖下方,这三个沟是确定岛叶范围的重要标志。岛前点是前、上环岛沟的交叉点,距皮层外侧面23~26 mm,上、下沟的交叉点是后岛点,距皮层外侧面30~36 mm。前部的岛下较和后部的岛阈构成岛下部;岛阈为位于侧裂蝶骨部和岛盖部的结合处呈弓形半包围外侧裂,被认为是岛叶的门槛,平行于外侧嗅纹走形;岛下较位于岛叶前下缘,其内侧缘是前穿质的外侧界;岛叶与岛盖之间的外侧裂底在横位像上自下向上逐渐增长,在冠状位像前向后逐渐缩短;岛中央沟前后方向2cm范围内的中央沟可以作为术中确定中央区下部的解剖标志。岛叶表面行经及供血血管主要是大脑中动脉。大脑中动脉主要分为蝶骨段(M1)、脑岛段(M2)、岛盖段(M3)、侧裂周围段(M4)及终末段(M5)。其中M1段发出的豆纹动脉经过前穿质,途经杏仁核的后面,主要供血内囊区域,侧面观豆纹动脉以扇形方式放射状延伸至几乎整个内囊。低级别胶质瘤切除常以豆纹动脉扇形面为肿瘤切除的内侧界面。岛叶皮层具有丰富的血管供应,岛叶的静脉回流由外侧裂的浅表静脉及大脑中深静脉引流,但变异较大,各个静脉引流区域范围并不恒定。
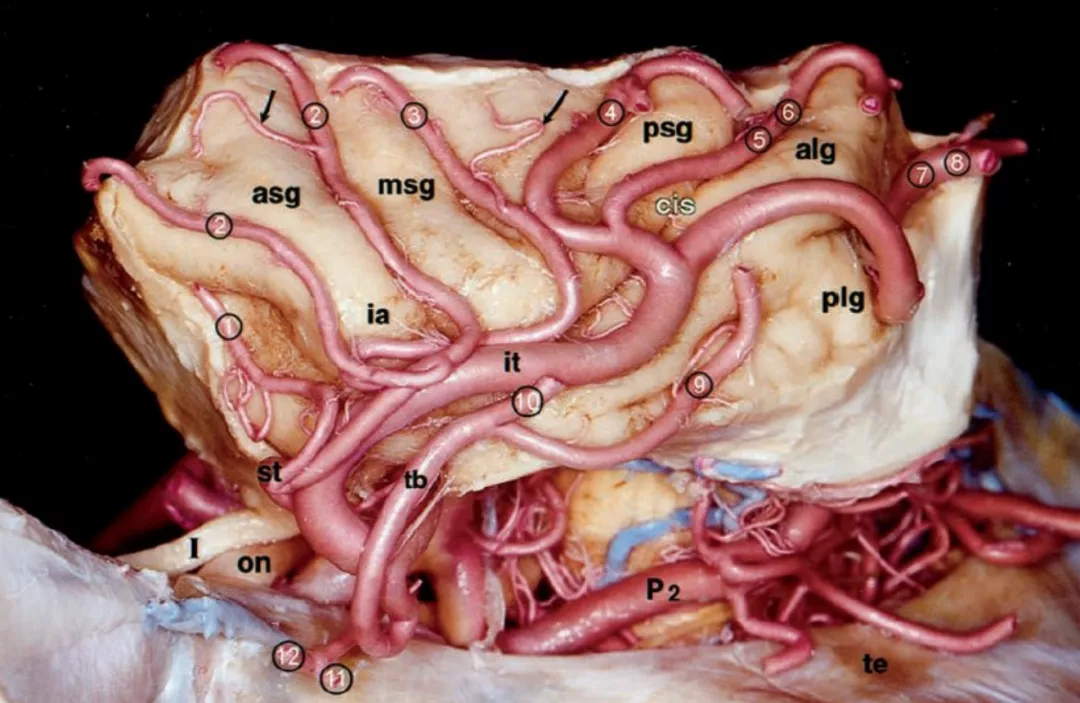
图1:岛叶主要接受M2段的分支血供。岛盖动脉或长穿支动脉(箭头)供应岛叶及岛盖的血供。缩写:alg=前岛长回(anterior long insular gyrus);asg=前岛短回(anterior short insular gyrus);cis=岛中央沟(central insular sulcus);ia=岛顶(insular apex);it=M2下干(inferior trunk of M2);msg=中岛短回(middle short insular gyrus);P2=大脑后动脉环池段(ambient segment of the posterior cerebral artery);plg=后岛长回(posterior long insular gyrus);psg=后岛短回(posterior short insular gyrus)。I=嗅神经(olfactory nerve);on=视神经(optic nerve);1=眶额动脉外侧支(lateral orbitofrontal artery);2=额前动脉(prefrontal artery);3=中央前沟动脉(precentral artery);4=中央动脉(central artery);5=顶前动脉(anterior parietal artery);6=顶后动脉(posterior parietal artery);7=内眦动脉(angular artery);8=颞枕动脉(temporooccipital artery);9=颞后动脉(posterior temporal artery);10=颞中动脉(middle temporal artery);11=颞前动脉(anterior temporal artery);12=颞较动脉(temporal polarartery)(摘自Türe U,Yaşargil MG et al.Arteries of the insula.JNeurosurg.2000)
网络连接
显性和非显性脑岛内的大规模网络连接表明具有广泛的功能意义,包括感觉、边缘和认知方式。岛叶的很大一部分专门用于接收来自丘脑和皮层传入的感觉输入,它们携带嗅觉、味觉、视觉、听觉和体感信息。总之,感觉投射是沿着岛叶皮层在地形上组织的,但因为没有一种模式是纯粹的感觉,岛叶皮层较好被认为是一个多模式整合位点。除了感觉输入外,来自眶额和扣带回区域的投射还与奖励、驱动力和动机有关。与边缘系统的联系,特别是中央杏仁核、背内侧丘脑、下丘脑、终纹和海马旁回,表明在恐惧和焦虑中起作用。
功能意义
来自丘脑的综合感觉输入和来自与情绪处理有关的区域的传入神经会聚在脑岛和皮层下白质中。脑岛对人类行为的功能影响几乎完全基于在对大鼠进行各种任务和药理学损伤研究期间的功能性MRI激活,这两者都未能提供将脑岛内特定位点与功能和功能联系起来的直接因果关系。行为改变。来自丘脑的地形组织传入神经携带来自许多身体感觉的信息,例如血氧合、颈动脉压力感受器、血压、饥饿、疼痛和口渴。因此,相信岛叶的功能是整合自主感觉输入。这包括和消较的情绪,如恐惧、焦虑、悲伤、喜悦、愤怒和厌恶。在健康受试者中,应用巴甫洛夫恐惧条件反射的实验说明了脑岛激活;然而,目前尚不清楚脑岛的作用主要是促进恐惧还是控制恐惧。鉴于多模式感觉和边缘传入,岛叶皮层被认为部分负责将情绪相关性分配给感觉刺激。中风后脑岛损伤的病例报告说明了这种解剖学考虑的一个重要但少见的例子,其中患者缺乏味觉和味道识别。类似地,中风后疼痛分离也被记录在案,其中患者认识到疼痛,但对刺激缺乏适当的负面反应。表明岛叶皮层有助于处理同理心。传统上,脑岛与语音和语言处理有关。钩状束和下额枕叶束(IFOF)都延伸穿过岛叶皮质下区域(图2)。钩状束从额下回延伸,在外侧裂下方,终止于颞上回,而IFOF向后延伸至枕较(图2)。出于这个原因,在优势半球岛叶胶质瘤手术中,皮层下术中语言任务的大脑映射是必不可少的。
图2:大脑皮质外侧面解剖图。MRI弥散张量成像可显示腹侧和背侧语言纤维束。额枕下束和钩束均穿过岛叶的皮质下区。ILF:下纵束;SLF:上纵束。图自加州大学旧金山分校神经外科。
二、现代以前的岛叶胶质瘤手术:切除范围争议不断
过去20年,较大顺利范围下切除岛叶胶质瘤的争议不断。这些努力始于根据放射学报告对EOR和残余肿瘤体积的粗略估计,将患者分为“次全切除”组和“全切除”组。下一波研究随后采用了基于病灶较大直径的肿瘤体积横断面测量方法。这种方法可以实现提高采收率的体积测量。目前的研究还权衡了切除范围对不同分子亚组的影响。岛叶胶质瘤的切除范围一直是一个有争议的话题。早期,尽管有证据支持较大顺利切除,但很少尝试切除岛叶胶质瘤,因为医生认为岛叶手术风险太大。即便如此,2000~2009年间,不少研究均证实了岛叶胶质瘤手术的可行性,记录了技术考虑和并发症发生率,并编入岛叶胶质瘤手术指南。
Yaşargil等一次提出翼点开颅经侧裂入路切除岛叶胶质瘤。报告240例以癫痫为较常见症状的患者,95%术后仅出现轻微的神经功能缺损,生活能力独自,均回归社会。这些结果表明可以考虑采用显微外科手术治疗岛叶肿瘤。Ebeling与Kothbauer报道5例优势半球额叶岛盖和岛叶胶质瘤的患者,其中1例优势半球岛叶胶质瘤经侧裂入路,在术中额叶岛盖运动区脑电监测下手术,由于术中内囊梗死继发对侧肢体偏瘫而终止手术;该研究的术后并发症发生率为20%。基于他们的术后神经病学结果,作者主张仅在大的优势半球岛叶和岛叶胶质瘤病例中进行活检。
显微外科技术的改进,皮质和皮质下术中语言和运动标测的更广泛应用,以及更好的神经麻醉,都有助于随后一系列报告患者结果的好转。Zentner和Vanaclocha分别报道30例和23例岛叶胶质瘤的治疗体会,手术全切率分别达16%和86%;63%患者术后出现短暂的神经功能缺损,随访8.5月时降至10%-22%。神经外科医生通过细致的解剖和较大化的结构保护,逐步得出手术经验,建议扩大切开外侧裂;采用术中唤醒麻醉,并记录皮质和皮质下脑电活动,以分辨皮质运动传导束与皮质下的内囊;在侧裂上轻柔操作,避免大脑中动脉M2段和外侧豆纹动脉闭塞。如此操作可使岛叶胶质瘤术后3个月时的神经功能缺损下降至8%-10%。
三、现代岛叶胶质瘤的外科治疗
尽管概述显微外科技术的详细报告阐述了如何接近岛叶胶质瘤,但许多重要问题仍然存在。岛叶胶质瘤患者较大切除的治疗是否能带来与风险较低区域肿瘤患者相似的生存益处?肿瘤在岛叶内的位置会影响围手术期的发病率吗?神经外科医生能够根据病变的解剖位置评估切除范围和围手术期发病率吗?患者是否经历过生活质量、癫痫控制和功能结果的限制?
手术切除范围与生存率的关系
Simon等人一次报道了WHOⅡ-Ⅳ级岛叶胶质瘤的大宗病例分析,其中42%的病例切除程度达90%以上,51%病例达70-90%。预后不佳的评估因素包括WHOⅣ级、高龄,和术前KPS低分;预后良好的评估因素包括年龄小于40岁、低级别胶质瘤(WHOⅠ、Ⅱ、Ⅲ级)、涉及额叶岛盖的Yaşargil 5A/B型肿瘤以及切除程度大于90%。
Sanai等报告104例岛叶胶质瘤的病例研究结果,以更好地了解切除范围与生存率、恶性转化和围手术期发病率之间的关系。但当时尚无可以指导岛叶胶质瘤解剖的临床实用命名方式。于是,Berger-Sanai提出根据外侧裂和室间孔的肿瘤分类方法(图3)。从矢状位看,岛叶可在水平切面上被外侧裂所在平面分开,又可在垂直切面上被沿着室间孔所在平面分开。岛叶区域被这2个近似垂直的平面分为4个空间上相邻的区域,前上、后上、后下、前下的四分之一分区分别被定义为I、Ⅱ、Ⅲ、Ⅳ区,肿瘤可累及一个或多个区域内。肿瘤累及范围大于一个分区时,被表示如:I+Ⅳ区。累及全部(4个)区域的岛叶肿瘤定义为“较大型”。Berger-Sanai分型方法稳定可靠,有助于评估岛叶胶质瘤的手术切除程度和术后并发症的发生。
图3:Berger-Sanai根据胶质瘤位于外侧裂上下以及室间孔前后分为四区。1区:肿瘤在外侧裂上方,室间孔的前方;2区:肿瘤在外侧裂上方,室间孔后方;3区:肿瘤在外侧裂的下方,室间孔后方;4区:肿瘤在外侧裂下方,室间孔前方。图自旧金山加州大学神经外科。
较近的研究显示,岛叶胶质瘤的中位切除程度为81-86%,切除程度达90%以上的WHOⅡ级肿瘤患者5年生存率为全切,切除程度小于90%的患者5年生存率84%。不同切除程度的WHOⅢ、Ⅳ级岛叶胶质瘤患者5年生存率由91%降至75%。肿瘤切除程度是WHOⅡ-Ⅳ级岛叶胶质瘤总体生存期与无进展生存期的评估因素;切除程度低的患者容易发生恶变,肿瘤复发时应当及时手术。
手术入路:经外侧裂入路为主
在过去的十年里,岛叶胶质瘤的手术方法被重新审视。患者被置于半侧位,头部与地板平行。对于病变位于门罗孔后2区或3区的患者,可将头部向上旋转15°,允许切除位于后岛叶上方的功能性皮质结构下方的肿瘤(图4)。然后,根据肿瘤是位于外侧裂上方还是下方,将头顶朝地板倾斜15°,还是朝天花板倾斜15°。追溯到yasargil的早期出版物,较常见的岛叶手术入路是经外侧裂入路。但87%的病例需要牺牲横跨过外侧裂的优势引流静脉。通过岛盖作皮质造瘘后的经皮质入路,也称为“皮质窗口入路”,可暴露岛叶皮质及大脑中动脉M2段的穿支。术者可以在保护桥静脉的情况下,进行岛叶肿瘤切除,适用于涉及4个区的较大岛叶胶质瘤。在岛叶胶质瘤切除术的入路选择及操作上,相比于传统岛叶肿瘤切除术,经侧裂入路的岛叶胶质瘤显微切除术具有更好的临床效果且更具顺利性,其在临床上的应用也更加广泛。但岛叶胶质瘤的切除手术仍属于难度较大且具有挑战性的手术,即便是现在的显微外科技术也无法确定术后无并发症出现、没有复发且效果良好的地步,这就要求我们对手术中各个环节中进一步分析与反思,如何更好的分辨、保护血管神经等细致组织,如何较大限度的发挥手术的效果并保护好正常的脑组织,以及寻找更加顺利合适的治疗方法等。

图4:A:病人处于半侧位。B:当接近位于门罗孔后的岛叶胶质瘤(2区和3区)时,头部向上15°,以较大限度地显示功能皮质区下方。对于位于侧裂下方的肿瘤,头部的顶点向地板倾斜15度(C),而对于位于侧裂上方的肿瘤,头部的顶点向天花板倾斜15°(D)。图自旧金山加州大学神经外科。
手术辅助技术
在切除岛叶胶质瘤手术过程中我们可适当使用辅助技术和技巧,包括唤醒麻醉、神经导航、术中超声、诱发电位以及皮质电刺激等。
1.功能辅助:在切除优势半球岛叶胶质瘤时可采用唤醒开颅,在术中可评价脑部各功能区;
2.定位辅助:术中肿瘤定位技术已进展到无框架立体定向和术中超声,但是都不能代替细致的手术分离技术。
唤醒手术中,皮质及皮质下脑电图监测可以降低术后长期性神经功能缺损率(p=0.008)。除此之外,3D超声导航、高分辨术中磁共振等辅助技术也可以降低术后并发症发生率。WHOⅢ-Ⅳ级胶质瘤的长期神经功能缺损发生率高于WHOⅡ级胶质瘤;短期神经功能缺损较常发生在1区胶质瘤以及涉及4个区域的较大岛叶胶质瘤。虽然即刻(手术后3天内)的短期并发症发生率为20%–26%,但3个月后,已发表报告的总体并发症发生率为3.2%–9%。7.8%–9%的患者出现新的运动神经功能缺损,3个月内缓解至1.6%。16.3%的患者术后立即出现语言障碍,3个月内缓解至0.8%。
手术效果评估:癫痫控制是不可忽略的重要因素之一
评估脑岛胶质瘤患者时,功能结果、发病率和生活质量仍然是重要的考虑因素。岛叶皮层接受广泛的体感、边缘和认知传入输入,然而患者在该区域手术后能够体验到高质量的生活和较低的发病率。癫痫控制是生活质量考虑的一个重要因素,特别是考虑到大多数患者都有癫痫发作。除了提供生存益处,较大限度地提高脑岛胶质瘤的切除率,好转癫痫发作控制。此外,癫痫发作的复发往往预示着神经胶质瘤的复发和进展。与语言结果相关的生活质量也是一个重要的考虑因素。尽管钩束和IFOF延伸穿过岛叶,上纵束和弓状束在上后方向上延伸,清醒语言绘图允许外科医生识别该关键区域的语言位点(图2)。脑岛胶质瘤切除术中应用的语言任务包括图片命名、文本阅读、音节重复、听觉命名和句法生成。大多数优势半球低级别岛叶胶质瘤患者的基线语言任务表现出色,这表明语言可塑性可能发挥了作用。由于严重的情绪、自主神经和个性问题导致的残疾在脑岛胶质瘤患者中很少观察到,无论是在出现时还是在切除后。这就提出了这样一个问题:是否丘脑和边缘传入途径与岛叶的功能相关,或者是否中枢神经系统的可塑性和功能重组有助于这些观察结果。岛叶胶质瘤切除程度越大,控制术后癫痫发作的效果越好。术后癫痫再发作与肿瘤进展相关,再次切除肿瘤能进一步控制癫痫发作。
四、结论
岛叶毗邻重要功能区和血管,顺利切除岛叶胶质瘤充满挑战。在过去20年,通过神经外科医生、麻醉师、神经科学家和解剖学家的共同努力,人们对大脑解剖和功能的理解上升到新的高度;微创外科技术的发展、唤醒麻醉、语言和运动区脑电监测技术应用,为好转患者预后提供可能,使高、低级岛叶胶质瘤患者都可以考虑进行较大顺利范围下的切除。
参考资料:
1、Shawn L.Hervey-Jumper MD and Mitchel S.Berger MD.Insular glioma surgery:an evolution of thought and practice.J Neurosurg 130:9–16,2019
2、冯江,段宇,李键,毛仁玲.经侧裂入路的岛叶胶质瘤显微切除的疗效观察.神经损伤与功能重建·2020年9月·15卷·9期

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号