胶质母细胞瘤是成人脑肿瘤中常见、较具侵袭性的一种,其发生形式多种多样。目前,对于新诊断的肿瘤患者,建议在放疗和化疗的同时进行手术。
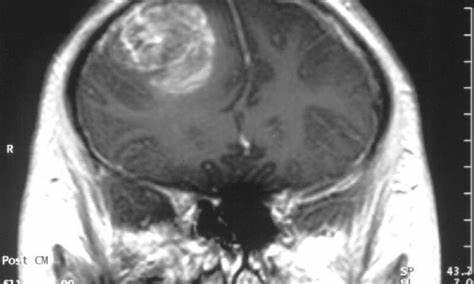
尽管较的治疗方法是切除,即通过外科手术、化疗和放疗来切除病变组织,但患者通常活不长。不到2%的患者在确诊后存活5年,平均存活时间估计只有12到15个月。
45岁以下的患者和术前KPS (Karnofsky功能状态评分)评分较高的患者预后稍好。KPS是一种评分患者功能障碍的方法。这些患者更有可能进行全切除(通过术后评估)和附加化疗。
胶质母细胞瘤是由构成大脑主要部分的胶质细胞异常生长引起的。事实上,它们构成了90%的脑细胞。神经胶质是各种类型的支持细胞,为神经元提供机械强度和其他重要元素。
大多数胶质母细胞瘤起始于一种叫做星形胶质细胞的星形胶质细胞,它有助于形成血脑屏障。大多数胶质母细胞瘤开始于大脑的额叶或颞叶,并向四面八方扩散。脑内神经胶质细胞的普遍存在使肿瘤的扩散变得容易和不可评估。
当胶质母细胞瘤被切除时会发生什么?
研究表明,手术切除胶质母细胞瘤会使肿瘤的其余部分变得更有侵袭性,导致恶性细胞更快地生长到切除后的空间。这是因为在身体任何部位的伤口愈合反应中发生的正常事件。
为了研究这一过程,研究人员允许移植的胶质母细胞瘤细胞在小鼠体内生长,形成有症状的肿瘤。在这一点上,他们切除了大约90%的肿瘤,与神经外科医生通常达到的切除率相一致。通过观察,他们发现手术前肿瘤细胞的生长速度比平均速度快75%左右。血管与细胞的比例也与术前胶质母细胞瘤的比例不同。
研究人员得出结论,手术后肿瘤的生长在某些重要方面与原发肿瘤不同,这是复发性胶质母细胞瘤难以治疗的原因之一。
CAR-T细胞用于靶向治疗胶质母细胞瘤
对这一现象的一个简单解释是,在切除了大部分肿瘤后,正常的星形胶质细胞会对切除的健康组织产生反应,这在切除肿瘤时是不可避免的。反应性星形胶质细胞释放多种生长因子,这些因子是细胞产生的化学物质,可以促进组织的快速增殖和生长。这些信号介导代偿性细胞生长、细胞迁移和新的血管生长。结果,肿瘤腔周围受损的神经胶质细胞开始超速增殖,以尽可能快的速度填补空洞。
正常情况下,这些反应性星形胶质细胞会形成许多脑损伤后的神经胶质疤痕。它们产生高水平的蛋白质,如胶质纤维酸性蛋白(GFAP),帮助形成细胞骨架。当这些GFAP+细胞在侵袭性肿瘤附近时,它们会在肿瘤边缘堆积。由于肿瘤切除,这些细胞受到钝力的影响。作为回应,他们试图通过表达nestin等其他蛋白质来修复对正常组织的损伤,这可能会使它们表现得更像干细胞,而不是成熟的神经胶质。
国际儿童神外专家Rutka教授交流分子靶向治疗前沿
INC国际神经外科医生集团旗下国际神经外科顾问团(WANG)成员James T. Rutka教授是加拿大神经外科医生,曾荣获2016年“加拿大更佳医生”称号。Rutka教授在儿科外科手术、脑瘤分子生物学、癫痫手术和外科手术教育杂志上发表了逾500篇文章。他还与神经外科专家合著以及修订教材级别书籍,对神经外科领域的发展做出的贡献,且在2013年担任国际神经外科杂志《Journal of Neurosurgery》主编,其对神经外科医生的研究具有指导性作用。Rutka教授在该杂志上公布的胶质瘤前沿疗法靶向治疗引发了各方关注。
聚焦超声(FUS)BBB损害是一种通过局部、可逆和顺利的BBB损害增强治疗药物进入大脑的新策略。与其他常规BBB干扰方案相比,FUS干扰BBB的一个独特优点是选择性和区域性的通透性增加,从而增强了脑内的局部传递.这项技术需要经颅传送低频超声波,较终导致血脑屏障(Bbb)破裂。通常情况下,压力幅值小于1 mpa的10 ms的超声波曝光通常在频率为1hz的情况下重复20-30 s。通过使用低频率,长期性组织损伤的机会被较小化。这项技术可与磁共振成像结合使用,既可用于靶向目的,也可用于记录局灶性血脑屏障破裂,使用的频率更低、更顺利。对Bbb的FUS损害的顺利性有很好的记录,其整体影响是短暂的和可逆的,没有明显的神经元损伤。
然而,基因治疗在其他类型的癌症,包括黑色素瘤、肝细胞癌和头颈部鳞状细胞癌中显示出的抗癌作用,这表明基因治疗在GBM治疗方案中仍有很大的潜力。此外,现在有多种选择,包括更复杂的系统涉及结合自杀基因或溶瘤病毒疗法与免疫或肿瘤控制基因,选择性复制病毒,和非病毒载体。当病毒基因治疗与其他治疗方式,如前沿的放射治疗和分子靶向治疗一起使用时,可能会比单独使用病毒制剂更合适。例如,脑放疗可以损害血脑屏障,促进病毒的传播。在GBM患者的临床基因治疗研究中,患者顺利似乎不是一个重要的问题。虽然还没有开发出理想的载体,但未来的GBM治疗很可能包括多模式治疗,以研究改进的基因治疗与当前放疗和化疗方案之间的协同关系。随着基因治疗领域的发展,基因治疗在GBM治疗中的应用将成为支持手术、放疗、化疗治疗方案的一个越来越有前景的研究领域。
这些变化对肿瘤生长的影响
手术后,肿瘤周围反应性星形胶质细胞的比例即肿瘤微环境发生改变。不幸的是,星形细胞的生长信号也会被癌变的胶质细胞接收和读取,它们也会进入疯狂的生长和迁移。这导致了肿瘤的进展,以及周围地区的恶性细胞的入侵。
本研究提示肿瘤切除后,星形胶质细胞反应增加,导致肿瘤增殖和迁移增加,恶性细胞等级升高。复发性肿瘤侵袭性强,生长速度快于未切除的肿瘤。
这项研究对于帮助研究人员了解胶质母细胞瘤切除后肿瘤生物学如何变化至关重要。需要进行更多的研究来确定这些变化所涉及的各种因素。理想情况下,这些知识将有助于开发局部治疗,减少手术对肿瘤生长和侵袭的负面影响。
James T. Rutka教授作为INC国际神经外科医生集团旗下组织国际神经外科顾问团(WANG)成员。作为一个由多位国际闻名的神经外科教授自发组织成立的国际神经外科顾问团(WANG),其旗下成员均由国际神经外科联合会(WFNS)及各国神经外科协会的教授组成。他们分别代表美国、欧洲、日本乃至全国际高的神经外科水平,分别任职各自领域的国际相关协会主席。INC一直致力于中外神经外科技术的交流、合作、促进和提高,同时针对中国有需要的脑胶质瘤、脊髓肿瘤、脑血管畸形病变、动脉瘤等神经外科特别疑难手术病例,提供国际治疗咨询与协调服务。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号