丘脑肿瘤手术难度大吗?由于丘脑的深层位置及其与重要的神经和血管结构的接近,对外科医生来说丘脑肿瘤切除手术依然是一个较大的挑战,对这种损伤的保守态度在文献中占主导地位。到达丘脑是一项艰巨的任务,因为几乎50%的丘脑的表面外侧被内囊(IC)覆盖,内侧被下丘脑和中脑覆盖。因此,通过外侧经皮质通路的手术方法会损伤功能正常的脑实质。尽管有这些数据,但文献表明经皮质入路被广泛用于这些病变。然而,丘脑表面的相当一部分邻接脑池或脑室空间,因此可以通过经脑池(TCi)或经胼胝体-经脑室(TCTV)的方法到达,而对正常脑实质没有损伤或损伤较小。
清晰可识别的解剖标志允许将该表面分割成四个可手术接近的部分丘脑的表面:侧脑室、膜、脑池和三脑室。丘脑内的大多数病变可以通过这些表面中的一个顺利地到达。并且这些表面中的每一个又可以通过以下TCTV或TCi方法中的一种或多种来达到:前半球间胼胝体(AIT)、后半球间小脑幕下(PITS)、正中周围小脑幕上(PeST)和正中周围对侧小脑上松果体(PeCSS)。通过AIT入路可以较好地到达侧脑室和小脑幕表面,通过PeST或PITS入路可以到达脑池表面,通过PeCSS入路可以到达三脑室表面。
一旦较合适丘脑的表面是顺利到达的,目标病变的去除由于以下事实而变得容易丘脑的病变往往局限在丘脑内。据yaargil报道,丘脑的病变显示膨胀性生长,这甚至可能导致周围结构如IC或下丘脑的整体移位,而没有的浸润。由此可见,界定手术可及的界标丘脑的表面通常被保留,并可作为可靠的解剖标志,以指导顺利切除。此外,由于周围的解剖结构被移位而没有被浸润,所以它们可以被保留。
如果避免经皮质入路,如果进行纯粹的病灶切除术,如果保留颅内动脉的血管供应,颅内动脉损伤的风险可以保持在较低水平。进行纯粹的病灶切除术需要正确区分肿瘤组织和健康组织。这并不容易,是在低品位的情况下神经胶质瘤其质地和稠度通常与正常丘脑相似。然而,高级别肿瘤组织通常比健康组织具有更疏松的结构,因此更容易用低功率抽吸去除。此外,它通常更容易扩散渗出。手术辅助,如ioUS和3T-ioMR,以及术中神经监测也是有帮助的。3T-ioMR有助于获得GTR;然而,将残余肿瘤与水肿或手术挫伤区分开来并不总是简单明了的。
丘脑肿瘤手术案例交流
研究生患较大丘脑胶质瘤,治疗后完全缓解,近2年内无症状、没有复发
患者情况:25岁,研究生,女性,反复头痛、呕吐伴复视、右手拇食指麻木1月,就医MRI示:脑干、左侧丘脑、基底节区、侧脑室旁信号异常,考虑胶质瘤机会大,脑积水。
远程咨询专家:INC国际神经外科顾问团德国巴特朗菲教授及其他日本专家
治疗过程:由于患者病情危急,当时正处于新冠肺炎疫情高峰,于是采纳巴特朗菲教授的建议先在国内进行手术活检+放化疗
治疗后情况:治疗1月后就达到了部分-完全缓解,治疗后9月达到了完全缓解,治疗后18月复查病灶持续完全缓解,病情很稳定,没有临床症状,无神经功能障碍。
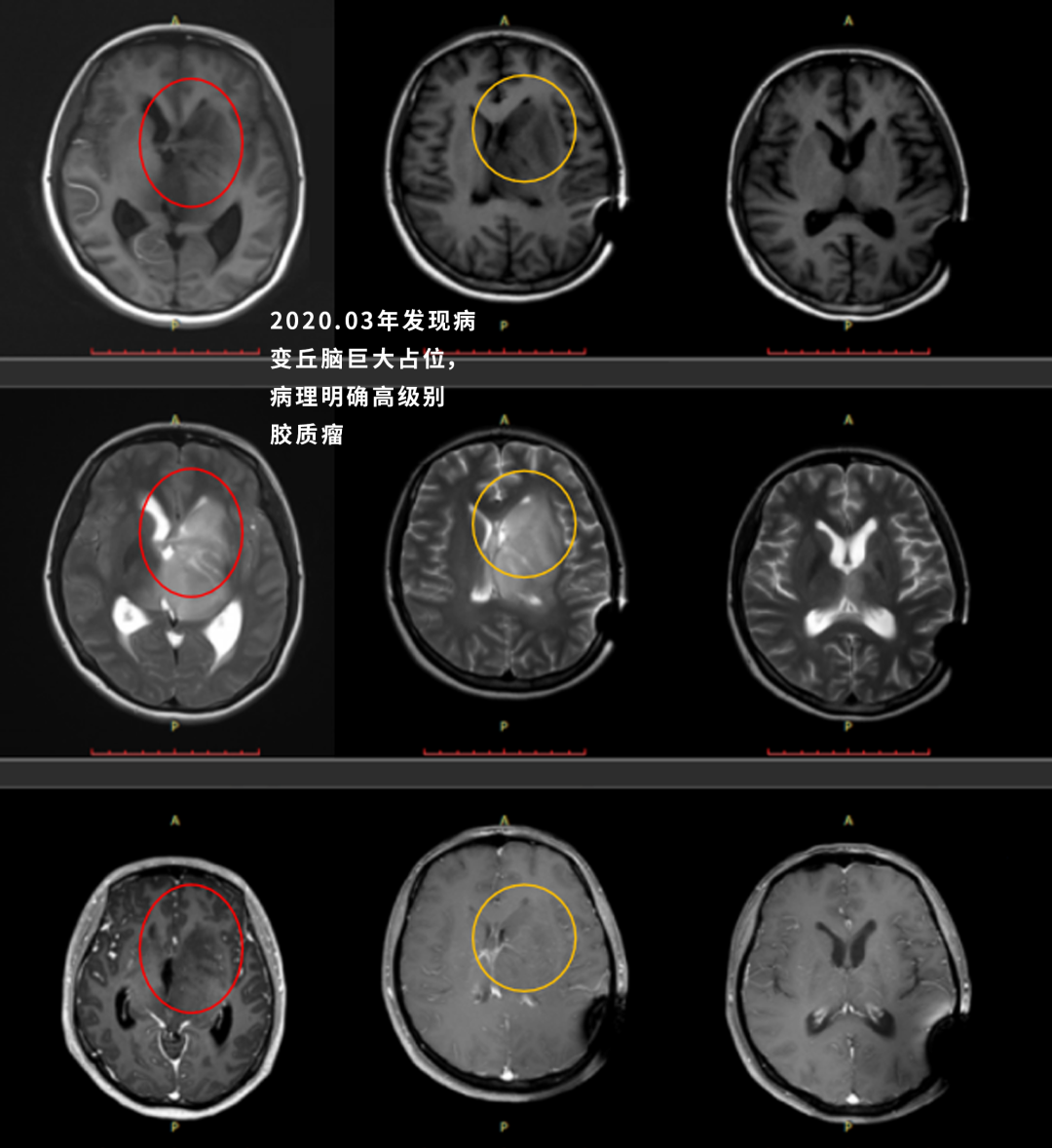
患者治疗后1月、9月和18个月后的影像结果
她能获得这样如此较佳的治疗效果,总结起来大体三个方面包括:一是及时且有准备的治疗策略,二是手术病理活检提供精确的诊断及靶向治疗,三是放化疗的有序配合。此外,胶质瘤的研究还有许多未解之谜,背后也还有许多其他关键因素需要更多深入研究需要时间,患者的目前良好的“更好”治疗效果已经维持了近2年时间,也还需要长期的观察,后续我们将继续密切随访该患者、跟进较新临床及研究进展,同时为患者带来较好的、较新的、多样化治疗方式和选择。
26岁足球运动员较大丘脑占位,次全切后10天出院,无神经损伤
患者情况:在一次头部轻伤后近3个月来逐渐出现复视、肢体活动欠灵活、容易急躁,遂当地医院就诊。发现较大丘脑占位并压迫脑干,当地医院表示,目前虽无明显肢体瘫痪症状,但是手术难度风险较大,有昏迷、失明、术后瘫痪、感觉障碍等可能,且肿瘤切除率有限。后慕名求诊于德国巴特朗菲教授,获得咨询意见后咨询德国INI医院治疗。
诊断:右侧丘脑胶质母细胞瘤(胶质瘤4级),压迫右侧中脑WHO 4级,MGMT甲基化。
主诊医生:INC国际神经外科顾问团之德国Helmut Bertalanffy教授(巴特朗菲)及其手术团队。
治疗后情况:在术中电生理监测(SEP和MEP)下,巴特朗菲教授采用右侧额叶旁开颅术和通过额叶纵裂经胼胝体入路,肿瘤得到次全切除。手术顺利,无围手术期并发症。术后当天拔除气管,无神经功能缺损。术后2天转到普通病房。术后左手有轻微细致运动欠灵活,术后1周左右明显好转。术后10天出院,保持清醒,精神可,没有颅神经缺损;没有视野缺陷,肢体感觉和运动正常。
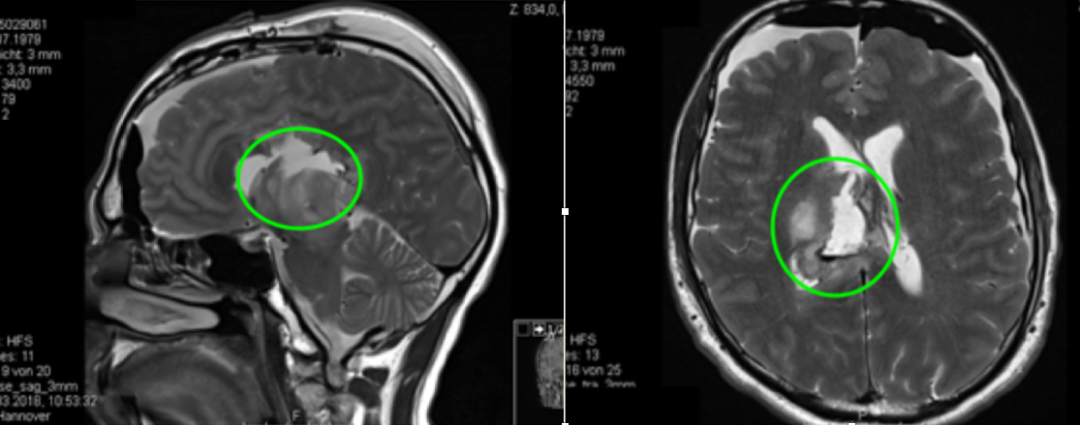
术前MR
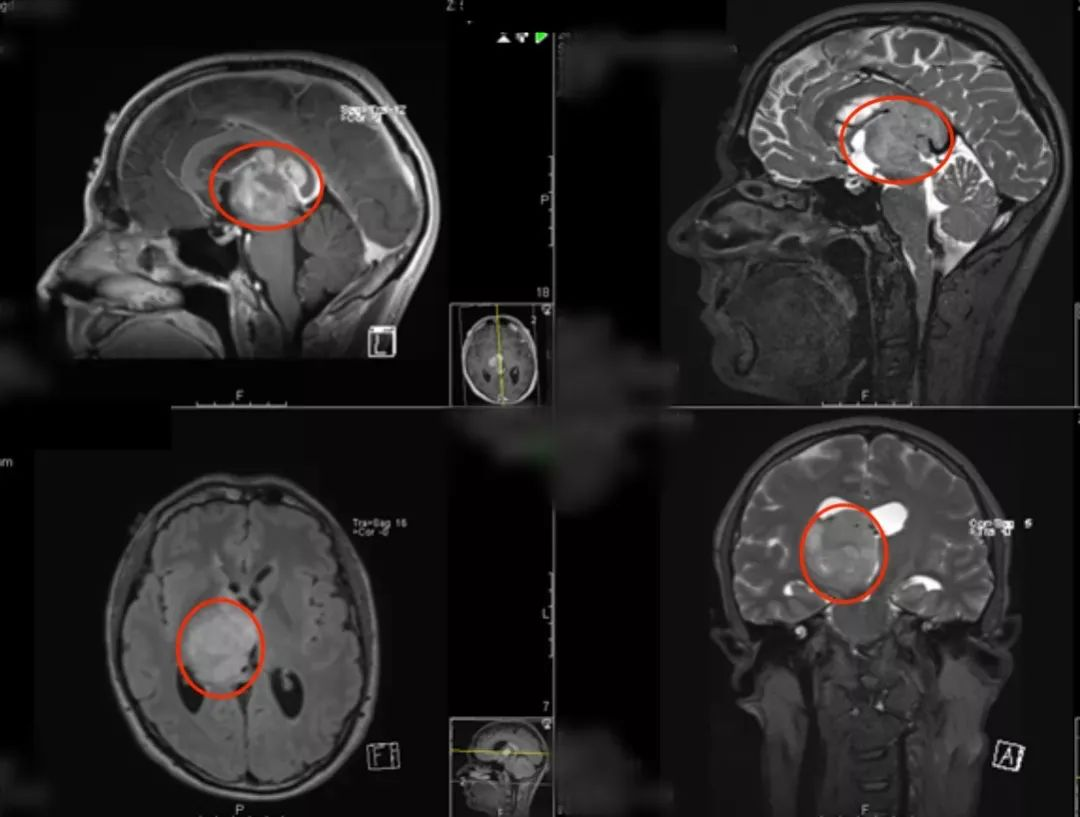
术后MR显示肿瘤次全切除,占位效应明显解除

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号