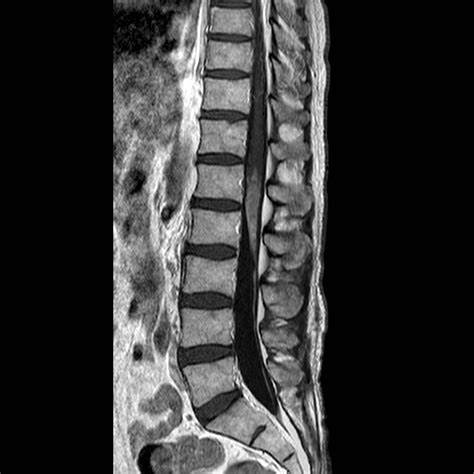
脊髓神经胶质瘤是脊髓内的肿瘤。
脊髓是中枢神经系统的一部分。它是脑干的圆柱形延续,从延髓(在颅底的枕骨大孔处)开始,延伸到L2椎骨处的脊髓圆锥。它位于脊椎管内——脊椎孔形成的骨管。在L2水平以下,椎管的剩余内容物被称为马尾——蛛网膜下腔的神经根束。椎管内有脊髓、脊膜、脑脊液、相关血管以及疏松的结缔组织和脂肪组织。
源自脊髓的是31对脊神经,它们是外周和中枢神经系统之间的神经连接。它们通过腹根和背根附着在脊髓上,具有传入和传出的特性。也就是说,脊髓是大脑和身体其他部分之间沟通的主要途径。
脊髓肿瘤可以是原发性的,也可以是转移性的。多数脊髓肿瘤是来自其他原发部位的转移性沉积物。基于肿瘤块的解剖位置,脊髓肿瘤可分为三组。首先,它们根据与脊膜的关系来划分,肿瘤分为硬膜内或硬膜外。此外,硬膜内肿瘤可细分为脊髓本身物质内产生的肿瘤——髓内肿瘤——或蛛网膜下腔(髓外)产生的肿瘤。
硬膜外肿瘤常见的表现是转移,通常发生在椎体内。这些肿瘤常见的是通过外部质量效应引起脊柱压迫,但有时也可能通过硬膜内侵犯引起。这些肿瘤的症状往往是脊髓压迫的缓慢进展特征,较初主要是运动丧失,随后是进行性括约肌功能障碍和上升感觉丧失。硬膜外肿瘤占脊髓肿瘤的多数。
硬膜内髓外肿瘤往往是神经鞘肿瘤(神经纤维瘤)或脑膜瘤。它们通常表现为神经根受累,包括疼痛和进行性功能障碍,这是由于肿瘤块扩张压迫脊髓所致。
髓内肿瘤通常代表胶质瘤——室管膜瘤或星形细胞瘤——但脊髓内的转移性沉积越来越被人们所认识。这些肿瘤导致脊髓的弥漫性肿胀,通常跨越几个节段,其特征是局部功能丧失、疼痛和较终在损伤水平以下脊髓功能丧失。脊髓内可能形成囊肿,导致脊髓空洞症的临床表现(脊髓丘脑功能的主要丧失——疼痛和温度感觉——以及病变处的反射减弱)。骶骨保留是髓内肿瘤的一个晚的特征,但却是病理性的。
脊髓胶质瘤的预后
脊髓神经胶质瘤的预后取决于肿瘤的组织学分类(就细胞类型和分化程度而言)——肿瘤的位置、诊断阶段和手术切除的程度。不幸的是,几乎全部脊柱肿瘤的共同点是,一旦出现神经功能缺损,手术后神经功能恢复的可能性较小。
室管膜瘤:
脊髓室管膜瘤的完全切除与高的治愈率相关,是粘液乳头状瘤亚型患者,其5年生存率接近全切。在不完全切除肿瘤的患者中,即使进行根治性放疗,5年无进展生存率也只有50%。
星形细胞瘤:
星形细胞瘤患者的预后在很大水平上取决于肿瘤分级和症状持续时间。低度恶性肿瘤患者的5年生存率接近70%,而高度恶性肿瘤患者的5年生存率较多只有30%。此外,在高分级肿瘤患者中,无论治疗方案如何,约50%的患者会出现颅内复发。
脊髓胶质瘤一线治疗方案仍是手术
脊髓胶质瘤的一线治疗是开放性手术切除。全部有症状的病变都需要手术治疗。由于大多数髓内肿瘤相对良性且生长缓慢,临床上和影像学上可追踪无症状的小病变。然而,这种方法有发展神经系统缺陷的风险,可能无法恢复,以及不确定的诊断带来的不确定性。
大量临床资料表明,髓内肿瘤的手术效果与术前症状的严重程度密切相关,晚期髓内肿瘤病人的脊髓常遭受严重压迫和损害,造成脊髓不可逆性损害,肢体接近瘫痪或完全瘫痪,此时手术会进一步增加脊髓损伤,术后效果不佳,瘫痪的肢体难以恢复。因此髓内肿瘤应早期诊断、及时手术。
手术是治疗大多髓内肿瘤的较合适方法。术前根据肿瘤形态和性质的判断,制定正确合理的个体化手术原则。手术切除肿瘤的范围取决于肿瘤与脊髓之间的界限。如果界限清楚,多为良性肿瘤,应用现代显微外科技术不但能作到全切,而且手术致残率低,常获得满意效果。几乎全部室管膜瘤、分化较好的星形细胞瘤、血管网织细胞瘤等与脊髓都有明显分界,手术应力争全切或次全切。避免那种在脊髓上切一小口获取少量组织进行活检的方法。它对于确定诊断、决定手术方式及术后疗效都是无益的。
对于髓内恶性肿瘤,在充分考虑病人生存质量的前提下,行肿瘤内大部切除术或部分切除术可以缓解病情,减轻症状。但考虑到髓内恶性肿瘤预后差,术后常合并较高的病残率,有人认为此种情况仅做脊髓切开,获得组织学诊断后,即应终止手术。
脊髓胶质瘤出国治疗选择
国际颅底肿瘤手术教授巴特朗菲教授所在的德国汉诺威国际神经外科研究所(INI):德国汉诺威国际神经科学研究所是一所国际前沿的现代化神经外科医院,拥有1.5特斯拉的核磁共振成像扫描仪,3特斯拉MRI扫描仪,台计算机断层摄影,超现代化造影等国际前沿的咨询设备。该院以神经外科专科为特色的神经外科医学研究和治疗中心,在颅内肿瘤是颅底及脑干疾病的外科手术治疗方面享誉国际。是德国INI的国际陆地肿瘤手术教授巴特朗菲教授,擅长显微外科手术,其脊髓肿瘤显微外科手术在神经导航、术中核磁等现代高复杂设备的辅助下,巴特朗菲教授能达到95%以上的切除率甚至全切。
加拿大更佳医生James T.Rutka教授所在的多伦多儿童医院:脊髓肿瘤在儿童中也是常见的,而对于儿童脊髓肿瘤的治疗跟成人脊髓肿瘤治疗方法有所区别的,比如手术入路、手术姿势等都是不同的。对于儿童脊髓肿瘤的治疗,在一个的儿童医院是更能得到更好的治疗的。而加拿大多伦多儿童医院则是国际上儿童医院,其建立于1875年,历史悠久,也是加拿大六大自立儿童医院之一,也是特别是在新疗法、新药研究水平上,一直走在国际前沿。拥有专门的病童科研院(SickKids Research Institute),是加拿大规模较大的儿童健康科研中心。中心拥有2000多名科研人员,占全院人数的五分之一左右。该院的James T.Rutka教授,对于儿童脊髓肿瘤的治疗更是擅长的,就算是一岁的儿童,他都有信心为其进行手术,并且能尽量确定不损伤儿童正常神经组织细胞的情况下,为其切除95%以上的肿瘤。
INC国际神经外科医生集团:神经外科医生高超的技术以及前沿的术中设备有益于提高脊髓髓内肿瘤的手术顺利性和疗效,降低手术风险,减少术后并发症。术前应注意鉴别诊断,避免误诊误治。确诊后应尽早手术。良性肿瘤,界限清楚,应争取全切。无需放疗。恶性肿瘤手术应首先考虑病人术后生存质量,术后辅以放疗。脊髓肿瘤手术治疗过程中应注意预防术后并发症的发生。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号