脑胶质瘤在颅内肿瘤发生率中占的比例较大。对于胶质瘤的治疗已经出现了多种合适的新方案,但目前公认的是采取以手术为主的综合治疗方案,尽量做到手术全切,但是对于生长在脑干、丘脑、基底节区的肿瘤可能导致严重的神经功能障碍,应当行大部切除。在切除肿瘤确保远期预后和保护神经功能之间尽量把握适当的平衡,熟练的手术技巧能使患者较大水平地受益。梁鹏等的报道支持对于岛叶基底节区的胶质瘤能够完成全切而没有或仅残留轻微的神经功能缺失;认为可将基底节区肿瘤分为内囊内侧型和内囊外侧型,分别采取经额叶入路和翼点入路进而避免内囊损伤。
在基底节区肿瘤的切除过程中应当做到以下几点,尽量避免神经功能损害:①切除肿瘤的过程中遵循“肿瘤本身即是入路”的理念,从靠近大脑皮质较近的位置开始操作;②如果肿瘤位于脑组织深处则从非功能区着手切开皮层;③若行颞叶全切应从解剖外侧裂开始,并注意保护颞叶内侧面和底面大脑后动脉及回流至颅底静脉窦的静脉;④肿瘤包围大脑中动脉致解剖外侧裂困难时可以先抬起额叶,释放鞍上池及视交叉池脑脊液,再分离大脑中动脉;⑤尽量从肿瘤外围切除肿瘤,但到达深部时基底节部分后需仔细辨认肿瘤与脑组织之间的胶质细胞带,观察到灰质核团不需再往深处切除。
对于功能区的胶质瘤切除一直是讨论的热点。术中唤醒配合皮层-皮层下电刺激以及术中磁共振导航技术的应用为功能区的胶质瘤切除提供了有力的支持。应适当平衡手术操作的并发症与远期治疗效果,这也符合循证医学对于治疗方案的选择。延长患者的生命、好转综合生存质量应当是临床工作者追求的目标。对于侵犯基底节区的胶质瘤仍然应当选择尽可能全切的治疗方案,对手术操作过程中的切除范围、深度以及技巧和时机的把握是患者获得良好预后的关键。
小细胞胶质母细胞瘤(SCGBM)是一种少见的变异,具有单形态细胞和看似平淡无奇的细胞核,经常被误诊。它们占全部肾小球基底膜的10%,另外11%显示出局灶性小细胞特征。一起源于脑深部的脑肿瘤相对少见,较常见的是低级别的星形细胞瘤。在此,下文报告一例39岁男性的小细胞GBM,累及双侧基底神经节。
案例报告
一名39岁女性被发现有双侧基底神经节病变,经核磁共振诊断为原发性中枢神经系统淋巴瘤。进行立体定向活检。收到的活检标本为多个灰棕色组织碎片,总直径约20毫米。
显微镜下,病变显示神经节显示均匀、单调的外观细胞的松散、弥散分布,淋巴样结构,小、中、大,细胞质边缘不明显[图1]。
在整个病变中观察到散在的大细胞和少数表现出裂开或浅裂的外观以及小而清晰的突出核仁或偶尔表现出粗糙的彩色团块[图2].还注意到每个HPF有1-2个活跃的有丝分裂活动。在少数病灶中偶尔可见密集的大细胞病灶,类似玫瑰花结形成。在内部,观察到大面积出血性充血和坏死灶。
对高级别蓝色圆形细胞肿瘤进行了解释,并进行了进一步的免疫组织化学研究。
注意到GFAP、S100呈弥漫性强阳性,70%的增殖指数以及指示小细胞胶质母细胞瘤(SCGBM)的形态学特征[图3]。虽然形态学特征模仿了高级淋巴瘤,但进行的淋巴瘤标记组对肿瘤成分完全阴性。
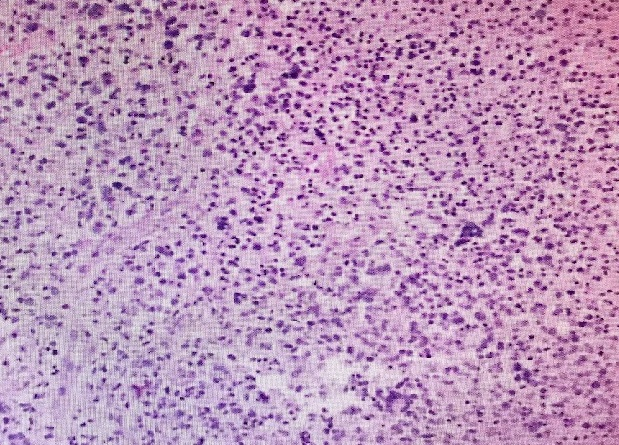
Small cells 20X
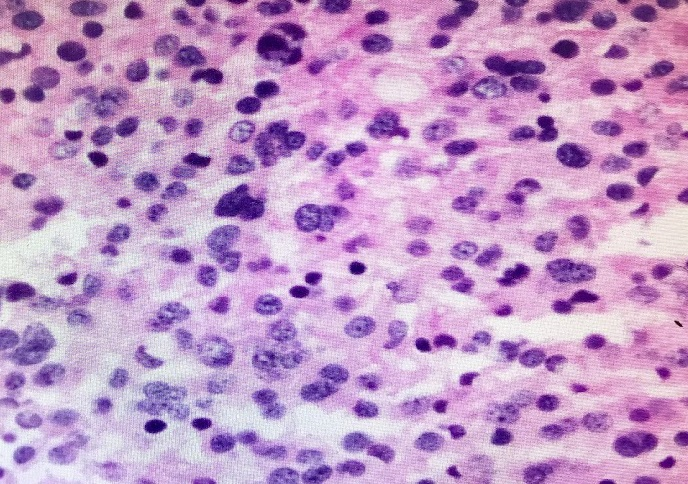
Small cells 40X
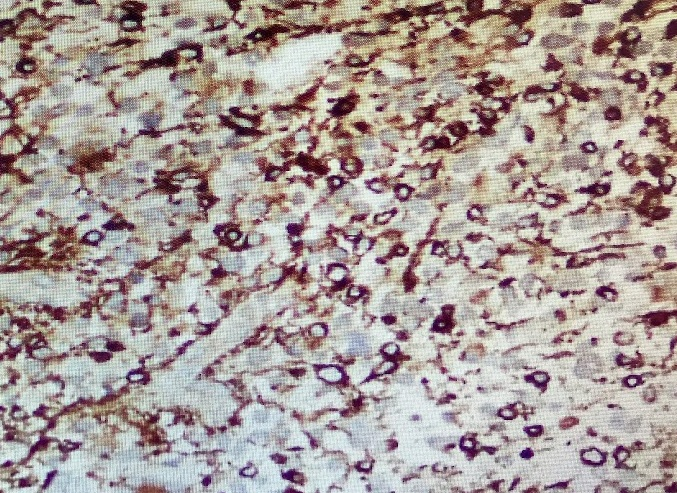
GFAP positive
讨论
尽管SCGBM已经被定义和阐明,并且较近强调了它与EGFR扩增的联系,但SCGBM仍然是一个未被充分认识的变异体。
SCGBM的特征是细胞单态增殖,细胞核小而圆,细胞质少,轻度深染,间质少,有丝分裂指数低。3它们约占GBM诊断的10%,另有11%显示小细胞结构的病灶区域。一SCGBM常被误诊为高级别少突胶质细胞瘤或低级别的星形细胞瘤。它们是与4级胶质瘤平行的侵袭性病变。
许多研究报告在诊断为原发性多形性胶质母细胞瘤[GBM]的病灶中存在小细胞形态病灶,并进行EGFR放大。一项研究报告88%具有小细胞特征的GBM具有EGFR扩增,相比之下,42%的对照组[无小细胞特征的GBM]具有扩增。这些结果也得到更大肿瘤组的验证,其中62%具有小细胞特征的原发性GBM显示EGFR扩增。四另一项包括56个病例的研究显示,EGFR扩增阳性率为64%,而通过原位杂交进行对照的阳性率为23%。
关于SCGBM的另一个有趣的事实是,它与人类多瘤病毒JCV感染有关。一项研究表明,SCGBM的神经胶质和上皮微切片成分显示人类多瘤病毒JCV的存在,表明感染在这些病变的发生中可能起作用。
在SCGBM作为一种独特的变异体被接受后不久,对GBM进行了许多回顾性研究,以研究这种新发现的变异体的患病率。在一项包括229个GBM的研究中,71个肿瘤有超过80%的样本显示小细胞形态,因此被认为是SCGBM。另外11%的肿瘤具有的小细胞形态,但在不到80%的样本中。约37%的SCGBMs在放射学上显示较小或无病变增强,33%的SCG BMS显示无坏死或内皮增生,因此被归类为3级星形细胞瘤。但这些病变的死亡率与4级鳞状细胞癌相似。该研究还表明,模拟脑肿瘤的SCGBM是少突胶质细胞瘤,这是由于在SCG BM中发现的一些特征,包括鸡线毛细血管网、核周清除、每神经元卫星病和微钙化。然而,少突胶质细胞瘤可以通过其独特的1p/19q缺失来区分,这种缺失在SCGBMs中一直不存在。尽管使用这些分子标记来区分SCGBM和类似病变,作者也给出了一系列组织学特征,可用于定义SCGBM,包括环增强、假坏死、卵圆核、高增殖指数和薄的GFAP阳性细胞质突起。经过年龄和手术类型的调整,SCGBM的生存率与经典GBM的14.3个月并无不同。
另一种重要的非神经胶质肿瘤是原发性中枢神经系统淋巴瘤(PCNSL),因为小细胞与淋巴细胞在形态上相似。PCNSLs占原发性脑肿瘤的2-4%,其中35%发生在基底神经节。通过免疫组织化学标记很容易区分淋巴瘤,但在处理小细胞形态学时需怀疑。
像基底神经节和丘脑这样的脑深部肿瘤少见。较常见的是低级星形细胞瘤。原始神经外胚层肿瘤、神经节细胞肿瘤、少突胶质细胞瘤、淋巴瘤和生发肿瘤是已知起源于脑深部的其他肿瘤。我们的病例是不同的,因为它报告了基底节双侧受累。
结论
因此,报道了一例SCGBM病例,因为其少见性和在该病例中的独特位置。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号