血管母细胞瘤(HB)是一种血管高度发达、生长较为缓慢的罕见良性肿瘤,在世界卫生组织(WHO)的肿瘤分级中属于1级。虽说它较为罕见,但在成人原发性小脑肿瘤里,却是较为常见的一种。除了小脑,脊髓也是其常见的发病部位。很多人一听到“母细胞瘤”,就会下意识认为是恶性肿瘤,可实际上,它起源于中胚叶的胚胎残余组织,是一种先天性胚胎性血管源性良性肿瘤。
在脊髓中,也可能出现血管母细胞瘤,其常位于颈段或胸段脊髓附近。脊髓血管母细胞瘤是一种罕见的病症,在所有脊髓肿瘤中,它仅占约1.5%-2.5%。它的位置并不固定,可能在髓内、髓外,甚至硬膜外。其中,颈髓血管母细胞瘤约占病例总数的45%,而在这些颈髓血管母细胞瘤中,约83%属于髓内病变。髓内血管母细胞瘤的出血风险较高,可能表现为髓内出血或者蛛网膜下腔出血;髓外血管母细胞瘤则极为少见,而且病程相对较短。大部分脊髓HB患者还会伴有空洞,对于那些表现出后颅窝症状的患者,该病症很容易被忽视。不过,对于孤立性血管母细胞瘤患者来说,如果能通过手术完全切除肿瘤,预后效果通常较好,甚至可以达到临床治愈。
20多年前,巴特朗菲教授公布了一则极为罕见的血管母细胞瘤病例。据巴教授了解,当时报道的这一病例,是首例起源于第一颈神经根,且以蛛网膜下腔出血为症状表现的孤立性脊髓血管母细胞瘤!
一位59岁的患者突然遭遇颈部剧痛,经检查发现,竟是患上了极为罕见的脊髓血管母细胞瘤(这种肿瘤仅占脊髓肿瘤的2%)。更为棘手的是,肿瘤生长在颈髓交界处,由椎动脉供血。但巴教授凭借精湛的医术,精准地切除了这颗“不定时炸弹”,患者最终顺利康复出院,且没有出现任何并发症。
Helmut Bertalanffy(巴特朗菲)教授来自德国,他履历辉煌,曾担任世界神经外科联合会(WFNS)教育与技术委员会前主席、世界神经外科联合会(WFNS)提名委员会前主席,还在2004-2016年期间担任欧洲神经外科杂志《Neurosurgical Review》的主编。
在《SPINE》杂志2003年第28卷第10期,发表了一篇名为《Isolated Paramedullary Hemangioblastoma Originating From the First Cervical Nerve Root Case Report》的文章,作者包括Helmut Bertalanffy,MD、Hans-Dieter Mennel,MD、Ludnig Benes,MD、Thomas Riegel,MD以及Hisham Aboul-Enein,MD。该研究为回顾性病例报告,描述了一种不常见的脊髓血管母细胞瘤及其手术治疗过程。

惊险!颈髓旁血管母细胞瘤破裂出血
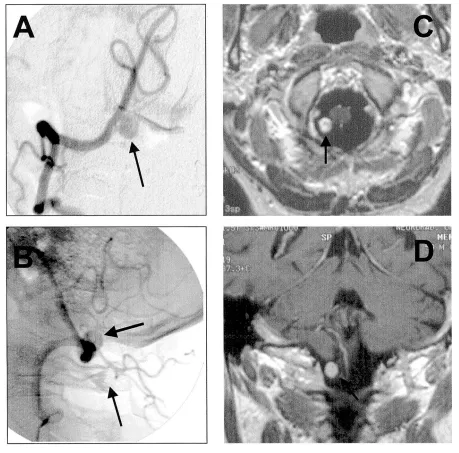
病例详情如下:一名59岁男性因突发颈部疼痛,同时伴有脑膜刺激征,前往巴特朗菲教授团队处就诊。经诊断,患者为急性蛛网膜下腔出血(SAH),不过当时并未发现其他神经功能缺损症状。通过影像学检查,发现后颅窝池的SAH已经延伸至第四脑室。进一步的MRI及血管造影检查,证实了在枕骨大孔水平脊髓右后外侧,存在一个高度血管化的病变。
脑膜刺激征是身体发出的重要警示信号,具体表现为脖子僵硬(颈强直),抬腿时大腿后侧会出现剧烈疼痛(克氏征),低头时膝盖会不受控制地向上弹起(布氏征)。患者往往还会伴有炸裂般的头痛和喷射状呕吐,身体处于极度敏感的状态。
[此处插入图1并标注:图1.肿瘤的术前影像。A、术前右椎动脉造影的前后位视图。黑色箭头指示一个高度血管化的病变。B、术前右椎动脉造影的侧位视图。黑色箭头指示颅颈交界处右侧后外侧的病变。C、经静脉注射造影剂后的术前轴位T1加权磁共振成像图像。D、经静脉注射造影剂后的术前冠状位T1加权磁共振成像图像,显示延髓右侧后外侧的高信号肿瘤。]
手术过程
此次手术采用中线枕下开颅联合C1椎板切除术,目的是充分暴露肿瘤。手术过程中发现,肿瘤直径约9mm,完全位于上颈髓右后外侧,与颈髓及副神经相连,其血供来自第一颈神经根(也就是肿瘤的起源位置)(相关情况见图2)。通过术中多普勒超声确定,肿瘤的血供源自右侧椎动脉分支。最终,在术中神经电生理监测良好的情况下,将病变整块完整切除。
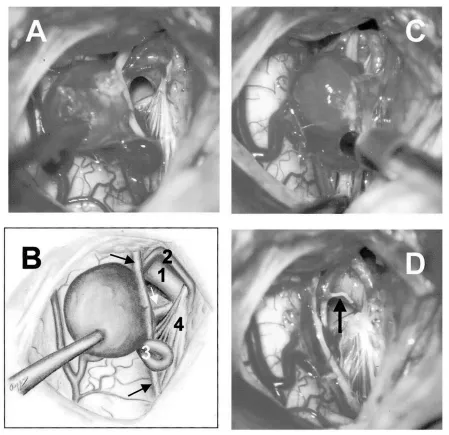
A、术中照片显示,通过中线枕下颅骨切开术暴露肿瘤。B、同一照片的手绘图,显示肿瘤位置及其与周围神经结构的关系:椎动脉、病变的动脉供血(椎动脉分支)、引流静脉和齿状韧带。白箭头指示C1神经根,黑箭头指向脊髓副神经。C、术中照片,演示多普勒超声的使用,以区分引流静脉和动脉供血。D、完全切除血管性肿瘤后的术中照片。黑箭头指向动脉供血凝固残端。
巴特朗菲教授作为国际神经外科领域的知名专家,一直专注于疑难位置脑肿瘤的研究和治疗,对于同样棘手的脊髓髓内肿瘤,他也有着丰富的经验。早在青年时期,在正式开展脑干手术之前,巴教授就进行了大量脊髓髓内手术。他习惯在高倍显微镜下,于柔软的脊髓内进行精细的显微手术操作。巴教授还是神经外科半椎板切除术的开创者。
1992年,巴特朗菲教授提出了半椎板切除术,这一技术最初用于治疗脊柱髓外病变,后来为了实现更微创的肿瘤切除,巴教授团队将其应用于切除髓内海绵状血管瘤。近年来,巴教授凭借丰富的经验,为众多中国脊髓髓内肿瘤患者成功实施手术,患者术后的预后效果良好。
术后及病理
该患者术后恢复顺利,未出现任何并发症。经病理检查证实,肿瘤为血管母细胞瘤,其特征表现为高度血管化的包膜肿瘤,内部含有丰富的毛细血管和纤维基质,并伴有中央囊性变。
血管母细胞瘤手术要点
血管母细胞瘤既可能散发出现,也可能是Von Hippel-Lindau(VHL)病的一部分。与散发性血管母细胞瘤相比,和VHL病相关的血管母细胞瘤更有可能是多发性的,而且患者发病年龄通常更小。
在治疗血管母细胞瘤时,外科手术是首要选择!对于较大的囊性肿瘤,若其已经产生占位效应,或者引发了进行性、严重的神经系统症状和体征,手术治疗尤为重要。特别是对于那些导致脑脊液循环障碍,进而引发脑积水和颅内高压的后颅窝血管母细胞瘤,手术治疗更是关键。如果能够完整切除肿瘤,患者有望彻底治愈。
然而,切除血管母细胞瘤对手术医生来说是巨大的挑战!由于肿瘤血运丰富,通常会有较粗的动脉为其供血,手术时应先切断这些供血动脉,并且尽量整块切除肿瘤,而非分块切除。因为如果缺乏有效的止血措施,分块切除可能会导致大量失血,甚至危及患者生命。
神经外科技术发展
随着显微外科技术的不断改进,先进的术中神经电生理监测技术的应用,以及术中成像技术的进步,神经外科手术和血管母细胞瘤切除术的整体发病率和死亡率都有所降低。在20多年前巴教授的这台手术中,就运用了术中多普勒超声技术。
全切血管母细胞瘤,预后良好!
如果肿瘤能够完全切除,患者的预后通常较好,复发率在12%-14%左右。即使出现复发,再次手术也可能取得较好的治疗效果。不过,“血母”手术风险不容小觑,尤其是在术前,如果对肿瘤缺乏正确的认识和评估,术中一旦发生大出血,预后可能就不太乐观。据文献报道,该手术的病死率在4.5%-40%之间,导致手术死亡的主要原因包括术中止血困难引发的大量失血、为控制出血而对重要脑结构造成的损伤、术后血肿形成以及对脑干的不良影响等。一般来说,散发性、囊性血管母细胞瘤的手术治疗效果相对理想,而实质性、家族性、多发性HB,特别是位于脑干、脊髓等位置的肿瘤,治疗难度依然较大。家族性HB,也就是VHL病,由于会累及多个脏器,且容易复发,所以预后相比散发性血管母细胞瘤要差一些。但只要在术前对这种肿瘤有准确的认识和充分的准备,术中处理得当,患者的预后还是比较可观的。
总体而言,脑干、脊髓等疑难位置脑瘤的手术难度极高,既要尽可能多地切除肿瘤,又要避开并保护众多重要的脑部结构,同时确保患者在手术全程的安全,这几点缺一不可。想要完整切除病变,不仅要求医生具备丰富的临床经验和高超的技术水平,还需要配备术中磁共振(iMRI)、术中神经电生理监测、术中神经导航系统等先进的手术设备,以此保障手术的精准性和安全性。所以,对于复杂位置的血管母细胞瘤,若想最大程度降低并发症的发生风险,关键在于选择经验丰富、技术精湛的神经外科手术团队,以及配备一系列先进术中监测设备的医院。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号