神经内镜经鼻手术切除鞍上颅咽管瘤已称为传统开颅手术的替代方法,但目前文献中还缺乏有关生活质量和嗅觉功能的数据。
INC国际神经外科顾问团成员教授、国际神经内镜联合会候任主席Henry W.S. Schroeder教授在其2021年发表在《Neurosurgical Review》上的《Quality of life and olfactory function after suprasellar craniopharyngioma surgery——a single-center experience comparing transcranial and endoscopic endonasal approaches》的论文中,教授所在的德国格赖夫斯瓦尔德大学(Greifswald University)神经外科专家组通过对该医学院接受手术治疗的全部鞍上颅咽管瘤患者调研,总结了不同手术方式后患者术后生活质量和嗅觉功能的差别。
在对这些患者的较后一次随访中,嗅觉功能和生活质量(ASBQ,SNOT-22)以及视觉和垂体功能被评估。分别有13例和17例分别通过经颅(T)和内镜经鼻(E)入路进行了手术。两种手术方式在ASBQ、SNOT-22和嗅觉功能方面存在差异,脑脊液漏发生在经颅手术中占比15%,在经鼻内镜手术中占比29%(p = 0.43)。经鼻内镜手术组患者的视觉效果更好,在视野中比较明显。
术后新发的垂体前叶和垂体后叶缺乏症,经鼻内镜手术组(E)较低。术后一般生活质量、鼻窦功能和嗅觉功能在两种手术方式后相当。经鼻内镜手术组(E)相对比而言,拥有较好的视觉效果、较低的尿崩症发生率和肥胖发生率,但发生脑脊液漏和糖尿病的风险较高。
颅咽管瘤治疗一直是现代神经外科一直面临的挑战(摘自Harvey Cushing),治疗的主要目标是控制肿瘤和出色的功能预后,包括视觉、垂体和下丘脑功能,也有利于神经心理的预后和质量生活。肿瘤的生长及其各自的(非)外科手术治疗可能导致灾难性的神经功能损失。
1、经颅入路:翼点入路和额外侧入路是经颅手术治疗鞍上颅咽管瘤的优选,全部手术均由作者Henry W.S. Schroeder教授完成。对患者进行全身麻醉后,将患者放置仰卧三角固定,头部伸展,旋转到对侧,以颧骨为较高点。 皮肤切口通常位于发际线的后面。开颅手术后的关键步骤是通过打开侧裂池来释放脑脊液。需要重视的是,肿瘤关系到视交叉和下丘脑,通过视神经、视椎或后颈骨窗等切除(the interoptic, optocarotid, or retrocarotid window)。如果肿瘤有脑室内扩展,则可以增加终板入路。使用内窥镜协助可以好转手术视野,从而避免或减少对视神经及视交叉的操作。
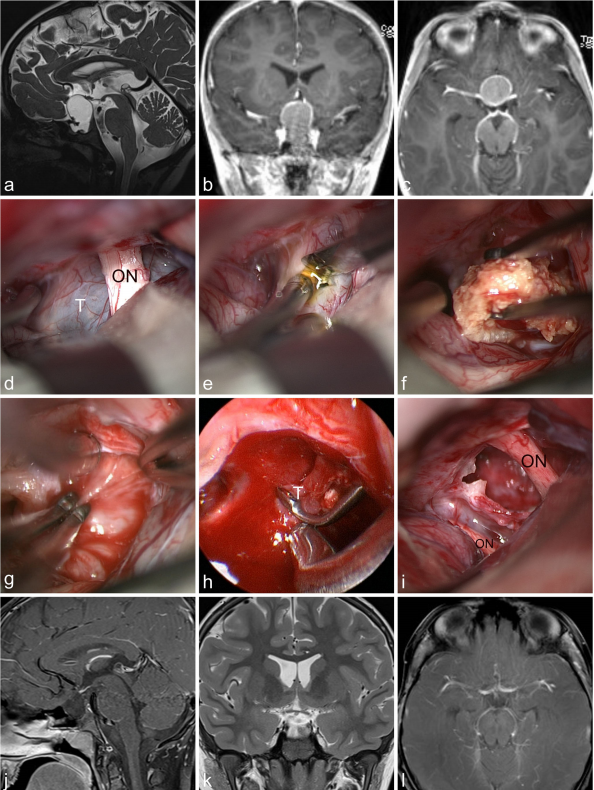
案例1:7岁男孩出现垂体功能减退的迹象,如体重减轻、生长停滞、身体状况不佳和疲劳。四个星期前,他一直抱怨头痛和呕吐,评估表明是泛垂体病。a–c图MR成像显示囊性病变对比增强,高度怀疑颅咽管瘤。d图中,肿瘤(T)为通过右侧额外侧入路在近视窗内进入,露出右视神经(ON)。e图中,肿瘤包膜是用刀切开。f图显示钙化的肿瘤部分已被肿瘤切除。g图中,使用带有两个镊子的双向牵拉术解剖肿瘤。h图中,肿瘤(T)用显微镜无法观察到的30°内窥镜视图。i图中,较终检查显示肿瘤全切除和视神经完整保留(ON)。J、k、l图显示,肿瘤得到全切,术后2年没有复发。目前孩子在接受完全荷尔蒙替代疗法。
2、经鼻内镜入路:经鼻内镜手术切除鞍上颅咽管瘤也均由Henry W.S. Schroeder教授完成。在13例患者中,耳鼻喉科医生为外科医生进行了辅助。全身麻醉后,患者仰卧(30°)固定,经鼻入路的关键步骤是下鼻甲和中鼻甲的双侧偏侧化,鼻中隔皮瓣和鼻后部切除隔片并产生反向皮瓣。59%的患者切除了中鼻甲,因为鼻腔狭窄。蝶骨期始于切除蝶骨台,然后使用后筛窦切除术充分暴露蝶骨内的结节和平面的结核。蝶骨粘膜被去除,骨隔被磨除。此后,通过在鞍底上部钻孔,使用经结核的经颅方法到达蝶鞍区、蝶鞍结核和邻近的平面。
颈部颈动脉和近侧视神经管通常没有东西覆盖。上部的海绵窦凝固后,进行V形硬膜切开术。隔膜切开蝶鞍以观察垂体柄。蛛网膜被打开,上垂体的分支确定了动脉。肿瘤被减瘤并从相邻的神经血管结构切开。当患者出现泛垂体功能减退时,将其浸入垂体柄中。当垂体
功能足够,垂体柄未割伤。颅底用脂肪、纤维蛋白胶和鼻中隔皮瓣封闭。当三脑室被打开时,需放置腰椎引流管5天。
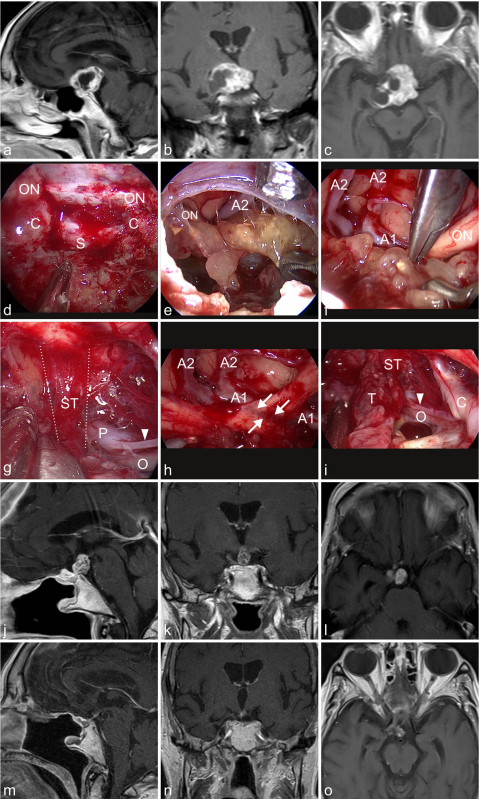
案例2:84岁女士出现视觉问题。检查发现双侧视力下降、视野缺损。内分泌评估显示垂体功能完整。a–c 图中,MR成像显示鞍上部分实性,部分囊性对比增强病变,高度可疑的颅咽管瘤。d图中,结核透皮方法已执行。视神经的隆起(ON)可以看到总颈动脉(C)和鞍状硬脑膜(S)。 e图表示切除之后肿瘤隆起,肿瘤上表面暴露在30°内窥镜下观察。右前A2节段可见脑动脉和右视神经(ON)。 f图中,从视交叉切开肿瘤,使用两根镊子双向牵拉(视神经ON)、A1和前脑动脉的A2段(A1,A2)。g图表示背侧肿瘤表面,垂体柄浸润(ST,在虚线)被可视化。动眼动(O),后脑P1段可见动脉(P)和后交通动脉(箭头)。 h图表示肿瘤切除后,左视神经内出现严重的切槽(箭头)由肿瘤对神经的压力和A1区段引起的可以看到大脑前动脉(A1和A2)。i图中,较终检查显示垂体后叶浸润(ST)后部的肿瘤残留(T)通讯动脉(箭头),颈上颈动脉(C),和动眼神经(O)。在3个月后获得j–l MR成像,显示术后垂体柄处有肿瘤残留。磁共振成像分期立体定向放射治疗后22个月获得45 Gy显示肿瘤明显缩小。病人在做氢化可的松和甲状腺素的替代治疗效果良好。
长期生活质量和嗅觉功能
除了常规的结果参数,如切除范围、术后神经功能缺损和总体生存率外,神经外科手术后,患者的生活质量越来越受到关注。生活质量描述了患者对幸福感的看法,并由患者自己报告。尽管已知颅咽管瘤患者手术后生活质量受损,迄今为止,对生活质量进行了比较研究,比较了经颅和鼻内方法治疗鞍上颅咽管瘤,我们已经看到,经鼻内镜切除颅咽管瘤患者的长期随访发现,患者在ASBQ中有更好的结果的趋势。
影响长期生活质量的另一个关键因素是,通过治疗,颅咽管瘤患者后期可能出现过度肥胖与累及下丘脑的损伤。结果表明,接受经鼻内镜切除手术治疗颅咽管瘤的肥胖率降低了,这一点还可以通过较近的研究得到证实。
参考文献:Henry W.S. Schroeder. Quality of life and olfactory function after suprasellar craniopharyngioma surgery—a single-center experience comparing transcranial and endoscopic endonasal approaches

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号