当大脑内的“水”——即脑脊液——过度分泌时,可能对身体造成严重影响。一名6个月大的婴儿因脑脊液过度分泌,表现为巨头畸形、易激惹及反复严重呕吐。为缓解症状,医生每日需从其颅内引流高达1.2至1.7升的脑脊液。

该案例由INC国际儿童脑瘤专家、世界小儿神经系统专业杂志《Child's Nervous System》现任主编Concezio Di Rocco教授发表。研究不仅记录了治疗过程中的特殊挑战,还系统回顾了关于脑脊液产生的分子机制及其潜在药物调控的相关文献。

脑脊液过度分泌概述
脑积水通常指脑脊液在脑室及蛛网膜下腔的异常积聚,多伴随脑室系统扩张与颅内压升高。简言之,该病症本质上是脑脊液生成与吸收之间的失衡,其最常见原因为脑脊液在脑室系统(如室间孔、中脑导水管、第四脑室出口)或蛛网膜下腔(如基底池、蛛网膜颗粒等吸收部位)的流动受阻。较为少见的原因包括硬脑膜静脉窦或颈静脉压力增高导致的脑脊液吸收障碍,以及极为罕见的脉络丛增生或肿瘤。此外,中枢神经系统感染及脑膜炎也可能在增加脑脊液产生的同时,伴随其吸收功能下降。
病例报告
一位6个月大的男婴,其父母非近亲结婚,临床表现为巨头畸形、易激惹以及多次呕吐发作。该患儿还伴有畸形特征,具体包括低位耳、眼距过宽伴突眼、下颌前突伴反咬合,以及宽大内翻的拇趾。基因检测结果证实其为克鲁宗综合征,存在FGFR2基因突变。
计算机断层扫描显示,患儿双侧鳞状缝和顶乳突缝过早融合,但颅顶骨缝呈开放状态。脑部磁共振成像显示中度脑室扩大,伴有扩大的脑周蛛网膜下腔间隙,以及后颅窝天幕低位附着,未见Chiari畸形或神经结构拥挤表现。血管磁共振序列显示静脉模式正常。通过脑实质内传感器进行的长时间颅内压监测显示病理性高值。因此,患儿首先接受了脑室腹腔分流管置入术,术前症状迅速得到缓解。术中获取的脑脊液样本检查未发现感染证据。
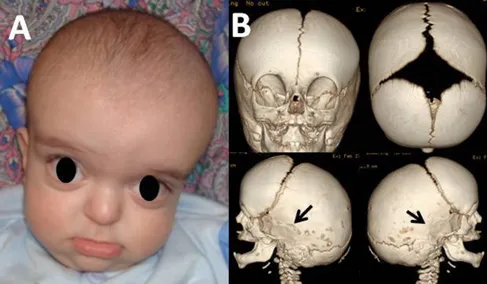
图1.患儿就诊时的照片(A)。经计算机断层扫描(CT)三维重建显示,颅骨穹窿处的缝合线呈广泛开放状态,而顶骨缝以及顶枕-乳突缝则呈双侧融合状态(箭头)(B)。
两个月后,患儿开始出现每日呕吐。儿科检查排除了全身性病因。磁共振成像未提示分流管功能障碍,但显示存在颅脑比例失调、后颅窝拥挤及小脑扁桃体下疝。随后,患儿接受了后颅窝扩大及枕骨大孔减压术。术后因手术切口处发生脑脊液漏而出现并发症,需要将分流管进行外置引流。出乎意料的是,患儿每日经引流管引出的脑脊液量平均达到1200毫升。然而,患儿未出现任何相关临床症状,计算机断层扫描也排除了过度引流引发的并发症,重复脑脊液样本检查排除了感染可能,磁共振成像未见脉络丛肥大或肿瘤迹象。此后,尝试使用乙酰唑胺进行治疗,但未能减少脑脊液产量,反而使其增加至每日1400毫升。此外,科尔顿血型分析显示,存在于水通道蛋白1上的科尔顿抗原表达正常。
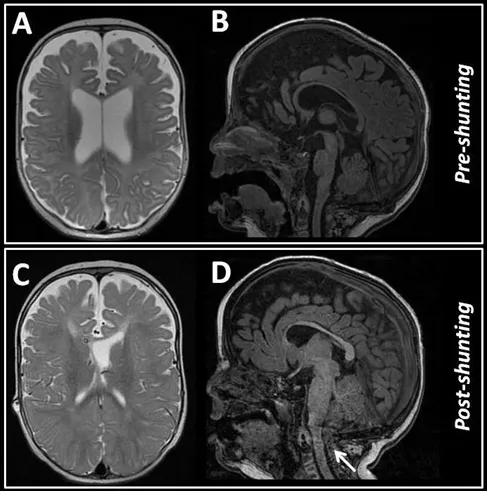
图2.初次就诊时进行的脑磁共振成像(MRI)显示脑室扩张,但无明显迹象表明脑脊液循环受阻(B、C)。两个月后进行的MRI检查排除了分流器功能异常的情况,但显示后颅窝空间拥挤,伴有Chiari型畸形(C、D),箭头所示。
随后,由于早期置入脑室腹腔分流管后出现了大量腹水并发症,因此又置入了脑室心房分流管,并同时放置了一根“保护性”脑室外引流管。为测试患儿心血管系统对每日大量脑脊液引流的耐受能力,暂时关闭了脑室外引流管,这与血液中脑钠肽水平升高相关。最终,患儿被同时放置了两个脑脊液分流装置,即左侧脑室腹腔分流管和右侧脑室心房分流管,两者均使用了中压阀门。
几个月后,孩子再次出现颅内压增高症状。在对两个分流装置进行手术翻修后,磁共振成像确认存在颅脑比例失调伴裂隙脑室,因此进行了双顶骨颅腔扩大术。然而,术后脑脊液引流量仍维持在每日1400-1700毫升之间,需要再次进行双重分流手术。
5周后,因新的分流功能障碍需要将两个脑脊液分流管都进行外置,这证实了脑脊液的每日过度产量约为1500毫升。尽管尝试使用特利加压素进行药物治疗,但效果不佳。因此,尽管磁共振成像显示脉络丛外观正常,还是进行了双侧内镜下脉络丛电凝术。由于脑室较小,该手术通过双侧枕部入路并在神经导航辅助下完成。自术后第一天起,脑脊液引流量减半至每日700-800毫升。尽管脑脊液产生率显著降低,但仍需维持双重分流。所幸术后过程平稳,患儿在6个月随访时状况良好。
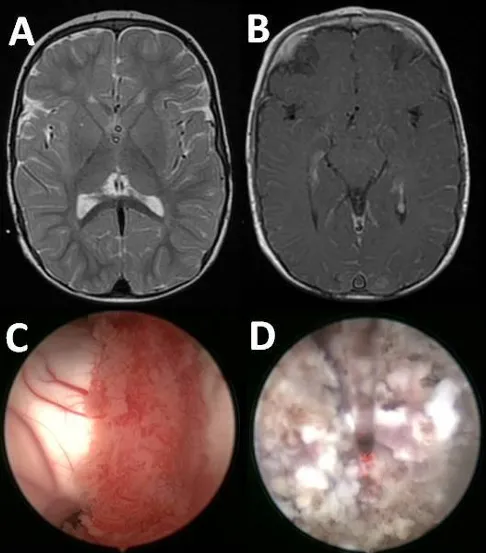
图3.脑部磁共振成像(MRI)结果排除了影响脉络丛的病理状况(A)、(B)。脉络丛的内窥镜图像,包括使用前(C)及凝血操作期间(D)的情况。
病例讨论
由脑脊液过度产生引起的脑积水是一种罕见疾病,通常由影响脉络丛的病理状况引起,即增生或肿瘤。在过去十年中,内镜下脉络丛电凝术已成为治疗此病症的一种选择,可实现分流独立,且相较于手术性脉络丛切除术并发症发生率更低。对于脉络丛肿瘤,手术切除肿瘤通常可减少脑脊液产生。持续的脑积水需要放置脑脊液分流装置,可能与伴随的脑脊液吸收受损有关,这归因于肿瘤存在于脑室系统内继发的化学性蛛网膜炎。类似地,中枢神经系统感染和脑膜炎可能增加脑脊液产生,同时伴随其吸收的下降。感染的抗生素治疗通常可使脑脊液产生恢复正常,但不一定能治疗相关的脑积水,因为负责脑脊液吸收的结构可能已永久性受损,因此通常需要分流手术。
在本病例中,患儿的临床病史中没有脑脊液感染的证据。这位克鲁宗综合征患儿患有交通性脑积水,继发于令人印象深刻的特发性脑脊液过度产生。在克鲁宗综合征患者中,高达40%的病例存在脑积水,通常与静脉出口阻塞和小后颅窝有关。在本病例中,最初的磁共振成像显示硬脑膜窦解剖结构正常,后颅窝并非特别小且拥挤。为调查脑脊液过度产生原因而进行的系列磁共振成像排除了影响脉络丛的伴随病理状况。
有趣的是,患儿在初次放置脑脊液分流管后的两个多月内情况良好,因此有可能是分流装置的放置通过某种未知机制加速了脑脊液的过度产生。缺乏导致脑脊液过度产生的潜在条件,加上患儿的年幼及其合并症,给本病例的治疗带来了困难。脑室腹腔分流管的放置并发大量腹水,这在预料之中。尽管在先前的病例报告中,一名脑脊液产生率超过预期值四倍的2.5岁儿童通过脑室心房分流成功治愈,但在本病例中,心血管系统无法耐受每日如此大量的脑脊液,因此我们最终在右侧放置了脑室心房分流管,在左侧放置了脑室腹腔分流管。此后通过超声和每周脑钠肽血液水平监测心功能,以便及时排除任何容量超负荷。不幸的是,两个脑脊液分流装置的存在加强了由于潜在综合征导致的颅缝自发融合倾向,从而导致继发性颅缝早闭和颅脑比例失调。尽管进行了颅腔扩大手术,脑室仍然特别小,从而导致分流管阻塞的持续风险。
最后,内镜下脉络丛电凝术,尽管最初因脑室腔小带来的风险而被视为禁忌,但当其他治疗方案失败时,作为最后的选择进行了该手术。此操作显著减少了脑脊液产生,从而证实了其在复杂脑积水病例中的作用。
这一独特的特发性脑脊液过度产生病例促使我们回顾了脑脊液产生的机制,这些机制仍远未被完全理解,以便找出药物治疗的可能靶点。
结论
脑脊液产生是一个复杂且主动的过程,涉及大量的转运蛋白,其调节机制了解不足,这使得特发性脑脊液过度分泌的治疗成为一个复杂问题。这种极其罕见的病理状况可能与室管膜和脉络丛水平的离子或水转运蛋白功能障碍,或脑脊液产生调节机制的失衡有关。迄今为止,药物治疗未能控制脑脊液产生,因此应考虑手术和内镜选项,特别是脉络丛电凝术。更好地理解脑脊液产生的分子基础可能有助于开发靶向药物,这些药物可以减少脑脊液产生,缓解脑积水患者的颅内高压症状,并可能在减轻与缺血性和肿瘤性病变相关的脑水肿中发挥作用。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号