患者较怕听到医生的一句话:肿瘤恶性的,没什么好治的了
有时候,医生也怕患者的一句话:没那么严重,再等等

INC接触过很多因为良性脑瘤没症状或症状轻而一再拖延,较后导致肿瘤增长或恶化后悔不及的患者,让人不禁扼腕叹息!
一个36岁高中老师,本该是在三尺讲台、诲人不倦、春风化雨的美好岁月,但却查出有脑干海绵状血管瘤,曾有两次脑干出血,两次都是保守治疗后症状消失,一次次幸运的死里逃生后,于是对这病似乎也没有放在心上,更完全的手术治疗也一拖再拖,没想到,一年时间不到,他突然又爆发头痛、连路也走不稳了,查出又是脑干出血,但这一次,因为出血量太大,他留下了偏瘫的后遗症,也终于明白,这样下去不是办法,只有手术全切这个病变才能完全治愈。
一个20岁花季大学生,恰风华正茂的美好年纪,一开始被诊断为胶质瘤二级,因为症状较轻没有认真对待,于是一等再等,谁知道,短短半年后,他的脑瘤迅速增大且恶化成了高级别,不仅头痛、呕吐症状严重,刚开始可能手术切除就能获得良好预后,现在除了手术,还要接受一些辅助放化疗手段进行治疗……此时的一家人开始后悔,早点手术治疗情况就不会这么复杂了
……
等的结果是什么?无数个相似且真实的案例证明:不是肿瘤自动消失,而是变本加厉(比如很快增长甚至恶化),对人体的伤害性更大,治疗之路也势必更加周折。所以,没症状≠没危险,症状轻≠不用手术,一旦确诊脑瘤,大家还是需要认真对待!
脑瘤不及时手术能长多大?一个图片看清楚
脑肿瘤发展进程如何?不及时手术切除能长多大?很多人对此并没有什么概念,你可以想象,中国成年人正常头围才54-58cm,而居然有人的脑瘤从左脑一直长到了右脑,较长直径达11cm,足足可以称霸脑瘤界!
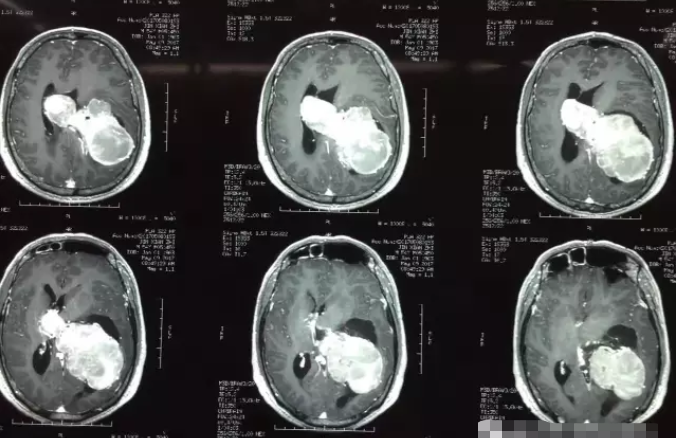
白色高亮信号团块为肿瘤
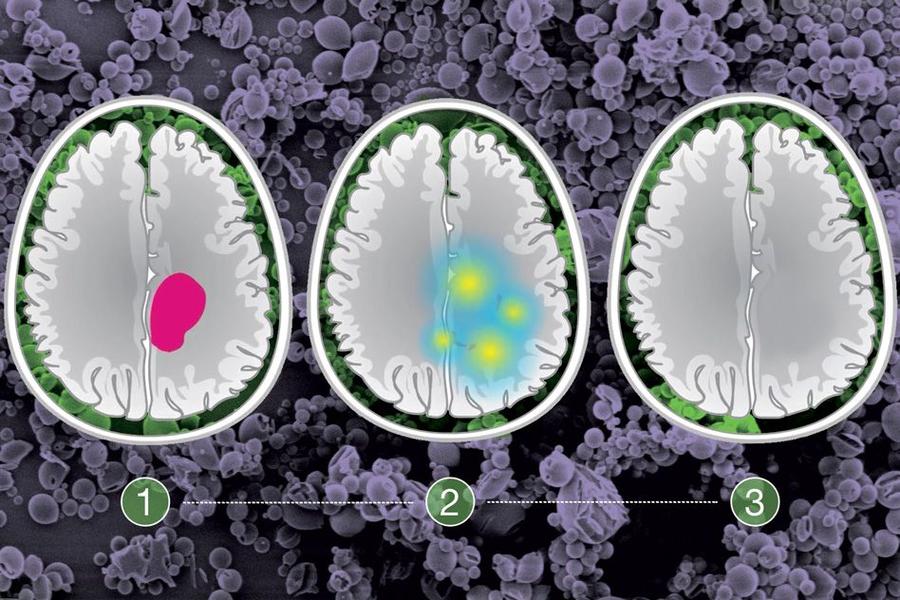
国外的脑科学曾利用扩散生长模型模拟脑肿瘤生长,并得出如下图像,它演示了一个本来边界清晰、影响范围不算特别大的脑瘤经过一段时间的发展可能会演变成边界不清、波及范围更广的全过程,这也说明了肿瘤不仅会生长,还较有可能升级恶化!
因为“等”,你可能要面临的那些事儿
1、低级别恶化为高级别,良性升级为恶性:同样是脑瘤,低级别与高级别,良性与恶性之间治疗方法迥异,总体而言,级别越高,恶性程度越大,治疗起来也会更加复杂。如果一味等待,不管脑肿瘤进展或快或慢,其都有恶化或转移的可能,也就意味着诸多可能常人难以承受的严重后果,比如肿瘤增长压迫正常的脑神经颅神经,以致出现瘫痪、听力丧失、视力丧失等各种功能丧失,这无疑是毁灭性的无可挽回。

2、恶化后再治疗效果大打折扣:国内外治疗规范指出,有明确手术指征的脑肿瘤,手术是优选和基本的治疗方案,应寻求适合的较佳手术入路,保障一次手术全切。术后为保障治疗效果,控制肿瘤生长可选择辅助放化疗。然而,很多病人宁愿一开始选择看似低风险的放化疗,表面上看这可能避免了在脑袋上挨一刀,但它起到的作用仅仅是暂时缓解,而不是完全根治,并且放疗引起的放射性神经损伤或放疗失败后,再行手术时会增加手术难度,影响手术的切除率及术后恢复的效果。
3、更多的花费,更大的成本:与其等到病情发展严重,甚至进到ICU续命,不如在顺利前提下尽早地进行一次性全切手术,要知道,ICU一晚的费用和20天的费用相差几十万元,在疾病确诊初期进行完全治疗,将为患者家庭省去大量的ICU护理费用以及相关的治疗副作用、并发症治疗、短期内复发再治疗的费用,甚至省去了大量的康复医院费用,患者家庭所花费的时间和心力上也将大大减少。
5种常见脑瘤的恶化几率和较佳手术时机
01胶质瘤
恶化几率:低级别胶质瘤生长缓慢,有文献报道一般每年生长2.2-5.5mm,经过约4-5年的静止期之后,恶性转化进入快速增长期,产生明显的神经系统症状变为高级别胶质瘤。低级别胶质瘤恶性转化的发生率据报道为21%,对于一些特别类型胶质瘤如少突胶质瘤恶化可能性就更高些,具体因素可能包括高龄、男性、多发性肿瘤位置以及切除不干净等等。
治疗策略:胶质瘤较合适的治疗方案是手术为主、辅以放疗、化疗的综合治疗。手术主张保留患者神经功能状态下顺利、较大范围地切除肿瘤。低级别的放化疗目前仍有很多争议,需要根据不同危险因素采取不同的治疗策略方案,但是争取完全的根治性切除手术是较行之合适的治疗方法和确定预后的较关键因素。
较佳手术时机:一般情况下患有胶质瘤病人一经发现尽早手术,推迟手术时,肿瘤会累及更多重要结构,增加手术难度和并发症的可能。肿瘤较大或有广泛的神经系统症状者,通常需要立即手术切除肿瘤。肿瘤较小以及症状轻微的病人,究竟是立即切除还是延迟手术,仍存在争议。很多研究者倾向于在确诊为低级别胶质瘤后,做顺利范围内的较大切除能够提高患者的生存期。
02脑膜瘤
恶化几率:文献报道,脑膜瘤的平均生长速度大约是每年直径长1-2mm,每种肿瘤、每个人的肿瘤生长速度都是不一样的,而且也不是匀速生长。脑膜瘤有良恶性之分,一般良性的脑膜瘤手术切除干净后就可以达到完全治愈的目的,很少出现复发的情况。患者大可不必过于担心它会恶变,只要进行治疗,良性肿瘤恶性的几率小,当然有一些报导了放疗后可能诱发脑膜瘤的恶变。而恶性脑膜瘤的生长速度较快,没有包膜,界限也不明显清晰,通常呈浸润性生长且分化显示不良好,不及时治疗可能肿瘤侵犯压迫脑组织引起肢体瘫痪、面瘫、言语不利等可能。
治疗策略:手术切除是治疗症状性脑膜瘤的优选方法。现代日益精进的手术显微镜、神经导航技术、术中神经生理监测、术中成像等技术,使得手术成功率和治愈率大为提高。手术的目的是减轻症状和改变肿瘤的自然历程。对于恶性脑膜瘤术后、次全切术后、因各种原因失去手术机会或术后复发不宜再手术的患者可选择放疗。此外,也有多种化疗药物和分子靶向药物用于恶性脑膜瘤的辅助治疗提示可能有作用。
较佳手术时机:只要肿瘤占位压迫脑组织引起症状,能手术就需要尽早做手术,特别是那些生长速度较快、有明显症状的脑膜瘤,越早做手术越好。比如,发现脑膜瘤,半年后一开始复查时,发现肿瘤有明显增大,就应该及早手术。如果说一开始复查时没什么变化,二、三次复查时,发现肿瘤明显增大了,有症状情况下,要尽早手术。
03听神经瘤
恶化几率:听神经瘤恶化几率虽少,但是肿瘤的生长变大压迫周边面听神经、脑干可以引起致命的损害。听神经瘤生长速度个体差异较大,未经治疗的听神经瘤每年平均增长约0.7±1.4 mm,体积平均增长率为每年33.5%,年轻病人或妊娠期的病人肿瘤增长较快,此时瘤体内可发生出血或液化坏死出现囊性变。大多数肿瘤会继续生长,较终导致严重症状,如果不治疗,则会死亡。
治疗策略:手术是目前较主要的治疗听神经瘤手段,以前手术主要是从挽救生命出发,而现在逐渐演变为基于肿瘤全切除基础上保留面、听神经功能以及更加注重保护患者的生活质量。观察一般适用于肿瘤大小在1cm以内、偶然发现、症状轻微或者高龄的患者。而放射外科和立体定向分割放疗适用于小、中型肿瘤,无脑干受压的患者,目前建议仅用于不适合手术或术后残留者。
较佳手术时机:当患者临床症状明显,肿瘤较大或生长迅速时,优选在成熟的手术医师尽快手术切除,只有手术才能及时制止肿瘤占位引起的神经功能缺损,并争取颅神经功能的恢复。一次手术对效果至关重要,听神经瘤患者只要条件许可都建议优选手术切除。
04脑干海绵状血管瘤
恶化几率:脑海绵状血管瘤一般无良恶性之分,但当其生长在脑干、丘脑、基底节、延髓等部位会较其危险,随时可能出现出血。以脑干出血为例,出血量少于3ml死亡率70%,5ml以上死亡率90%左右,而超过10ml则死亡率达到全切,未出过血的脑海绵状血管瘤年出血率为0.6%,但是出过一次血的脑海绵状血管瘤年出血率高达4.5%~22.9%,反复出血的患者年出血率更高,所以患者需要警惕。
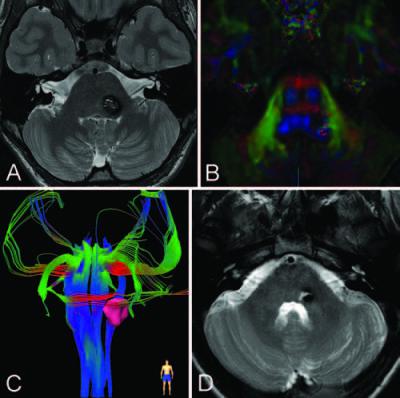
治疗策略:手术切除病灶是治疗海绵状血管瘤的根本方法。治疗上应合理选择手术入路尽可能地顺利全切病灶,将出血风险降到较低,这是治疗取得成功的关键。病变全切除可获得治愈效果。治疗的难度在于,脑干手术风险较大,90%可能性会发生脑干并发症,手术治疗的预期可能不手术还糟糕。
较佳手术时机:当患者出现明显的症状或者活动性出血(即使只有一次)的情况下,要想根治海绵状血管瘤引起的反复出血手术治疗是患者的选择。否则脑袋中的那个“不定时炸弹”随时可能爆发——可怕的脑干出血谁也不知道哪一天会比明天先来到,等那时候为时已晚。
写在较后:
总而言之,应对以上包括胶质瘤、脑膜瘤、听神经瘤、脑干海绵状血管瘤等在内的脑肿瘤,患者应尽早在保留神经功能和生活能力的前提下尽量高切除率地切除,是治疗一步也是较重要,甚至决定性的一步,严重关系到总体预后。否则如果病情发展到中晚期,有限的治疗时机都可能被白白浪费!脑瘤治疗是一个在有限时间内争取较大生机的过程,时间就是生命,未免发生各种难以挽回的严重后果,请患者家庭应对科学治疗及早手术。
参考文献:DOI:10.1016/j.ijrobp.2017.12.258

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号